Follicolite e foruncolosi. Clinica e trattamento | Farmacia professionale

La follicolite e la foruncolosi consistono in un’infezione del follicolo pilosebaceo e sono incluse nella piodermite. L’importanza di conoscere le loro diverse forme e manifestazioni risiede nella loro alta frequenza, nella risposta soddisfacente al trattamento appropriato e nel fatto che qualsiasi infezione localizzata può diventare il punto di semina della batteriemia con possibili gravi complicazioni.
EZIOLOGIA
L’agente causale più frequentemente implicato nella follicolite e nella foruncolosi è lo Staphylococcus aureus; sebbene possano essere causate anche da Streptococcus pyogenes, Pseudomonas aeruginosa, Klebsiella spp, ecc.
La patogenesi delle infezioni batteriche dipende da diversi fattori:
La patogenicità del batterio.
L’esistenza di un gateway.
La capacità difensiva dell’ospite contro l’invasione batterica.
Un fatto importante che deve essere preso in considerazione è l’esistenza di portatori sani di stafilococchi. Circa il 20% della popolazione è portatore persistente, il 60% è portatore intermittente e il 20% non è mai portatore. I siti più comuni sono le narici. L’importanza è dovuta al rischio di autoinoculazione e alla possibilità di infezione ad altri individui suscettibili nell’ambiente, che, se sconosciuta, può portare a infezioni cutanee ricorrenti.
CLASSIFICAZIONE DELLE INFEZIONI FOLLICILI PILOSEBACALI
Questi tipi di infezioni sono classificati come:
Follicolite dovuta a cocchi gram-positivi (stafilococchi, streptococchi).
Follicolite superficiale.
Follicolite profonda: sicosi stafilococcica, foruncolo, carbonchio, orzaiolo e pseudofollicolite della barba.
Follicolite dovuta a Pseudomonas aeruginosa.
Follicolite dovuta ad altri bacilli gram-negativi.
SUPPERFOLICULITE
La follicolite superficiale consiste in un’infezione dell’ostio follicolare ed è quindi chiamata anche ostiofollicolite.
L’agente causale più frequentemente isolato è S. aureus. I fattori predisponenti includono depilazione e rasatura, sudorazione profusa, umidità, occlusione, immunità compromessa, obesità, dermatosi precedenti o altre patologie come il diabete mellito.
La presentazione clinica è in forma di papule eritematose perifollicolari, sulle quali si sviluppano rapidamente pustole bianco-giallastre, centrate da un pelo e circondate da un alone infiammatorio. Quando la pustola si asciuga, forma una crosta che non lascia una cicatrice quando cade. La diagnosi differenziale è con altre follicoliti (come la candidosi e la follicolite gram-negativa), la pseudofollicolite (descritta sotto), con l’acne, in cui coesistono diverse lesioni elementari (comedoni, papule, pustole e/o noduli) e in cui S. aureus sarà presente solo come agente concomitante; e con la cheratosi pilare, che consiste in papule follicolari ipercheratotiche, eritematose, graffianti al tatto, localizzate più frequentemente sulle superfici estensorie delle estremità e che si verificano come conseguenza della secchezza, senza avere un’eziologia infettiva.
Il trattamento è con detergenti che rispettano il pH acido della pelle, antisettici locali come la clorexidina e antibiotici topici come mupirocina, eritromicina, clindamicina o acido fusidico. In casi molto estesi o in quelli in cui il trattamento topico non risolve la condizione, si utilizzerà un trattamento antibiotico orale, dopo coltura e antibiogramma se possibile.
FOLICULITE PROFONDA
Sono infezioni in cui, oltre all’ostio, il follicolo è colpito nella sua profondità. Comprende le seguenti entità:
Sicosi della barba
Inizia come una follicolite superficiale nella zona della barba (fig. 1) e aree adiacenti del collo, che si diffonde facilmente con la rasatura. Si osservano micropustole che alla fine si fondono per formare placche infiammatorie con pustole in superficie. Il sito più comune è il labbro superiore. La diagnosi differenziale deve essere stabilita con la dermatofitosi profonda, con la follicolite profonda di altra origine e con la pseudofollicolite.
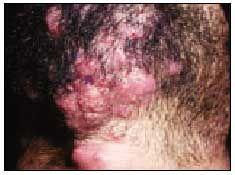
Fig. 1. Sicosi della barba
Foruncolo
Si verifica un’infiammazione follicolare con perifollicolite (fig. 2), più frequente nelle aree cutanee irsute di individui predisposti. Si manifesta con uno o più noduli eritematosi, caldi, dolorosi, fino a 1-2 cm di diametro centrati da una pustola o un’area necrotica e può essere accompagnato da linfangite. La maturazione del foruncolo porta alla fluttuazione e al drenaggio del materiale necrotico attraverso la zona centrale. Dopo il drenaggio, spontaneo o attraverso un’incisione chirurgica, i segni dell’infiammazione si placano rapidamente, anche se nuove lesioni appaiono frequentemente nelle aree vicine, a causa dell’autoinoculazione. Possono essere presenti febbre e malessere generale. Le localizzazioni e i fattori predisponenti sono simili a quelli della follicolite.
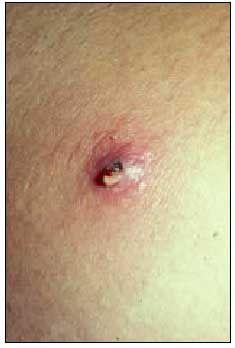
Fig. 2. Foruncolo
Le lesioni localizzate nel canale uditivo esterno causano grave dolore.
La foruncolosi è la comparsa ripetuta per lunghi periodi di tempo di bolle singole o multiple in luoghi variabili; in questi casi, la presenza di fattori predisponenti deve essere valutata, così come l’esistenza di portatori di stafilococco nasale nell’ambiente del paziente, responsabili della colonizzazione ricorrente.
Le pustole che interessano la zona del labbro superiore e della piega nasolabiale non devono essere manipolate perché questa regione drena attraverso la vena angolare nel seno cavernoso e c’è un rischio di tromboflebite di questo seno. Clinicamente, si manifesta con edema rosso vinoso del viso, febbre, brividi e notevole malessere generale e richiede un trattamento urgente.
Antrax
Si forma come risultato della coalescenza (fusione o adesione) di diverse bolle con estensione della suppurazione nel tessuto cellulare sottocutaneo, formando fistole sottostanti che facilitano la sua estensione. Si manifesta come un nodulo infiammatorio o una placca, contenente diversi follicoli, attraverso i quali viene rilasciato pus quando viene compresso. Il coinvolgimento sistemico è comune, così come l’associazione con malattie sottostanti. La guarigione avviene per granulazione e di solito lascia una cicatrice violacea, a volte ipertrofica. Il carbonchio è un’infezione grave, che senza trattamento comporta un’alta mortalità e cicatrici significative.
Smut
È una follicolite delle ciglia, con perifollicolite causata da S. aureus. Si manifesta come una singola lesione infiammatoria nodulare con edema palpebrale e una pustola sulla sua superficie. Di solito guariscono spontaneamente, anche se migliorano più rapidamente con il calore locale e l’applicazione di antibiotici topici.
Pseudofollicolite della barba
Questa è una reazione infiammatoria secondaria a un corpo estraneo causato dall’incursione e dalla penetrazione dei follicoli della barba durante la rasatura. Anche la depilazione nelle donne può causare una condizione simile. Si tratta di una follicolite meccanica in cui l’infezione da S. aureus è secondaria. Si manifesta come papule e pustole multiple nella zona della rasatura, specialmente sul collo e sulla mascella, dove i peli incarniti possono essere visti nella pelle e disposti parallelamente alla pelle.
Trattamento della FOLICULITE PROFONDA
Il trattamento consiste nell’evitare la rasatura o la depilazione delle zone colpite e nell’applicare antisettici, mupirocina e antibiotici sistemici.
Per le bolle, il trattamento topico è quasi sempre sufficiente. Fomenti con soluzioni antisettiche (permanganato di potassio 1/10.000, solfato di zinco o di rame, polivinilpirrolidone iodio o clorexidina) o creme antibiotiche con acido fusidico, mupirocina o gentamicina possono essere applicate due volte al giorno per 10-12 giorni.
Quando la lesione fluttua, l’incisione chirurgica verticale e il drenaggio producono un rapido miglioramento di dolore e infiammazione. A seconda della gravità, delle condizioni generali del paziente o della localizzazione delle lesioni, può essere necessario un trattamento sistemico.
Nel carbonchio, a differenza delle bolle, è sempre necessario un trattamento antibiotico sistemico immediato, associato al drenaggio chirurgico della lesione.
Le linee guida per il trattamento antibiotico sistemico sono:
Cloxacillina 500 mg/6 ore per via orale (2 g/6 ore per via endovenosa) a seconda della gravità e per 7-10 giorni.
Acido amoxicillina-clavulanico 500 mg/8 ore.
Eritromicina 15-20 mg/kg/giorno, divisa in 4 dosi uguali.
Acido fusidico 250 mg/12 ore.
In presenza di infezioni stafilococciche ricorrenti, specialmente negli operatori sanitari dove il tasso di portatori è più alto che nel resto della popolazione, una coltura nasale dovrebbe essere eseguita per determinare lo stato di portatore. In questo caso, dovrebbe essere iniziato un trattamento di eradicazione con mupirocina topica intranasale al 2% ogni 12 ore per 5-10 giorni, o in alternativa, rifampicina 600 mg/giorno in combinazione con cloxacillina 250 mg/giorno o co-trimoxazolo per 10 giorni.
Si dovrebbero adottare misure di igiene per ridurre i fattori che favoriscono l’infezione. Questo richiede il cambio quotidiano della biancheria personale e da letto, l’uso di detergenti antisettici, l’uso individuale con cambio frequente di asciugamani e unghie corte.
PSEUDOMONIA AERUGINOSA FOLLICULITIS
P. La follicolite da aeruginosa (vedi foto di apertura) si verifica di solito in piccole epidemie e la trasmissione è di solito da acqua contaminata, soprattutto nelle piscine, aree termali e saune, a causa della clorazione insufficiente. Il suo serbatoio può anche essere legato a spugne contaminate, depilazione o trattamenti antibiotici a lungo termine per l’acne, anche se possono verificarsi infezioni sporadiche senza un chiaro legame eziologico. Concentrazioni di cloro libero inferiori a 0,5 mg/l permettono a P. aeruginosa di proliferare.
Il periodo di incubazione varia da poche ore a un paio di giorni. La presentazione clinica è simile ad altre follicoliti; papule e pustole follicolari localizzate sul tronco, sulle natiche e sulle estremità inferiori. Il fatto che sia accompagnato da un intenso prurito e/o dolore può aiutare a sospettare questa eziologia. L’infezione post-depilazione è caratterizzata da lesioni papulopustolose su entrambe le gambe, che compaiono tra le 6 e le 48 ore dopo la depilazione, sia con ceretta che con depilazione elettrica, ed è dovuta al fatto che il calore facilita la dilatazione dell’ostio follicolare e la penetrazione del microrganismo.
La conferma diagnostica è stabilita dalla coltura delle lesioni; in alcuni casi questo può essere difficile e quindi si raccomandano colture seriali se c’è un alto sospetto clinico.
Il decorso è autolimitante e si raccomanda un trattamento topico conservativo (impacchi di acido acetico all’1% e sulfadiazina d’argento, o polimixina, neomicina e bacitracina). Se l’infezione è persistente o il paziente è immunodepresso, è necessaria una terapia antibiotica sistemica. È consigliabile cercare di localizzare il punto di infezione, eseguire un’adeguata clorazione dell’acqua e bollire le spugne.
FOLICULITE GRAMNEGATIVA
Un’infezione da bacilli gram-negativi del follicolo pilo-sebaceo, che spesso insorge come complicazione di un trattamento antibiotico prolungato dell’acne.
Sono implicati agenti multipli, tra cui Pseudomonas sp, Proteus e E. coli. La fonte è di solito il paziente, con la colonizzazione follicolare che avviene dalla bocca o dall’orecchio. La sua forma più comune di presentazione è come una esacerbazione dell’acne, sotto forma di un focolaio di pustole facciali.
Il sospetto clinico è molto importante per la diagnosi e la successiva cultura delle lesioni per la conferma. Per quanto riguarda l’approccio terapeutico, il precedente trattamento antibiotico dovrebbe essere interrotto e altri farmaci, come l’ampicillina, dovrebbero essere somministrati fino alla remissione. La maggior parte dei casi risponde in modo soddisfacente al trattamento, anche se se la diagnosi non viene fatta e il trattamento antibiotico scatenante viene mantenuto, può seguire un corso prolungato.
BIBLIOGRAFIA GENERALE
Fitzpatrick TB, Freedberg IM, Eisen AZ, et al. Dermatologia in medicina generale. Argentina: Panamericana, 2001.
Fonseca E. Infezioni batteriche. In: Ferrándiz C, editore. Dermatología Clínica, 2nd ed. Madrid: Harcourt, 2001;21-32.
Freedberg IM. Dermatologico attuale. Diagnosi e trattamento. Philadelphia: Current Medicine, 2001.
Ortega del Olmo RM, Fernández Pugnaire. Infezioni batteriche della pelle. Aspetti diagnostici e terapeutici. Medicine 1999;7:6297-305.
Leave a Reply