Follikulitis und Furunkulose. Klinik und Behandlung | Professionelle Pharmazie

Follikulitis und Furunkulose bestehen aus einer Infektion der Pilosefollikel und gehören zur Pyodermitis. Es ist wichtig, die verschiedenen Formen und Erscheinungsformen zu kennen, da sie sehr häufig vorkommen, zufriedenstellend auf eine angemessene Behandlung ansprechen und jede örtlich begrenzte Infektion zum Nährboden für eine Bakteriämie mit möglichen schweren Komplikationen werden kann.
ETHIOLOGIE
Der häufigste Erreger von Follikulitis und Furunkulose ist Staphylococcus aureus; sie können aber auch durch Streptococcus pyogenes, Pseudomonas aeruginosa, Klebsiella spp. verursacht werden, usw.
Die Pathogenese bakterieller Infektionen hängt von mehreren Faktoren ab:
Die Pathogenität des Bakteriums.
Das Vorhandensein eines Einfallstors.
Die Fähigkeit des Wirts, sich gegen die bakterielle Invasion zu verteidigen.
Eine wichtige Tatsache, die berücksichtigt werden muss, ist das Vorhandensein gesunder Träger von Staphylokokken. Etwa 20 % der Bevölkerung sind Dauerträger, 60 % sind intermittierende Träger und 20 % sind nie Träger. Die häufigsten Stellen sind die Nasenlöcher. Die Bedeutung liegt in der Gefahr der Autoinfektion und der Möglichkeit der Ansteckung anderer empfänglicher Personen in der Umgebung, die, wenn sie nicht bekannt ist, zu wiederkehrenden Hautinfektionen führen kann.
Klassifizierung von Follikulitis-Infektionen
Diese Arten von Infektionen werden wie folgt klassifiziert:
Follikulitis aufgrund von gram-positiven Kokken (Staphylokokken, Streptokokken).
Oberflächliche Follikulitis.
Tiefe Follikulitis: Staphylokokken-Sykose, Furunkel, Karbunkel, Karbunkel, Stye und Pseudofollikulitis des Bartes.
Follikulitis durch Pseudomonas aeruginosa.
Follikulitis durch andere gramnegative Bazillen.
SUPPERFOLICULITIS
Die oberflächliche Follikulitis besteht aus einer Infektion des Follikelostiums und wird daher auch Ostiofollikulitis genannt.
Der am häufigsten isolierte Erreger ist S. aureus. Zu den prädisponierenden Faktoren gehören Enthaarung und Rasur, starkes Schwitzen, Feuchtigkeit, Okklusion, Immunschwäche, Fettleibigkeit, frühere Dermatosen oder andere Krankheiten wie Diabetes mellitus.
Das klinische Bild zeigt sich in Form von perifollikulären erythematösen Papeln, auf denen sich rasch gelblich-weiße Pusteln entwickeln, die von einem Haar zentriert und von einem entzündlichen Heiligenschein umgeben sind. Wenn die Pustel austrocknet, bildet sie eine Kruste, die keine Narbe hinterlässt, wenn sie abfällt. Sie tritt am häufigsten im Gesicht, auf der Kopfhaut, an den Extremitäten und in den Achselhöhlen auf.
Die Differentialdiagnose lautet: andere Follikulitis (z. B. Candidose und gramnegative Follikulitis), Pseudofollikulitis (siehe unten), Akne, bei der verschiedene elementare Läsionen nebeneinander bestehen (Komedonen, Papeln, Pusteln und/oder Knötchen) und bei der S. aureus nur als Begleiterscheinung auftritt; und bei der Keratosis pilaris, die aus hyperkeratotischen, erythematösen, follikulären Papeln besteht, die sich kratzend anfühlen, am häufigsten an den Streckseiten der Extremitäten auftreten und eine Folge von Trockenheit sind, ohne eine infektiöse Ätiologie zu haben.
Die Behandlung erfolgt mit Reinigungsmitteln, die den sauren pH-Wert der Haut respektieren, lokalen Antiseptika wie Chlorhexidin und topischen Antibiotika wie Mupirocin, Erythromycin, Clindamycin oder Fusidinsäure. In sehr ausgedehnten Fällen oder in Fällen, in denen eine topische Behandlung nicht zum Erfolg führt, wird eine orale Antibiotikabehandlung durchgeführt, wenn möglich mit Kultur und Antibiogramm.
Tiefe FOLICULITIS
Dabei handelt es sich um Infektionen, bei denen neben dem Ostium auch der Follikel in seiner Tiefe betroffen ist. Sie umfasst die folgenden Entitäten:
Sykose des Bartes
Sie beginnt als oberflächliche Follikulitis im Bereich des Bartes (Abb. 1) und der angrenzenden Bereiche des Halses, die sich beim Rasieren leicht ausbreitet. Es werden Mikropusteln beobachtet, die schließlich zu entzündlichen Plaques mit Pusteln auf der Oberfläche zusammenwachsen. Die häufigste Stelle ist die Oberlippe. Differentialdiagnostisch sollten eine tiefe Dermatophytose, eine tiefe Follikulitis anderen Ursprungs und eine Pseudofollikulitis abgeklärt werden.
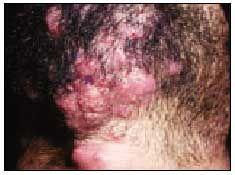
Abbildung. 1. die Bartflechte
Forunkel
Eine follikuläre Entzündung mit Perifollikulitis tritt auf (Abb. 2), häufiger in behaarten Hautarealen prädisponierter Personen. Sie äußert sich durch ein oder mehrere erythematöse, heiße, schmerzhafte, erythematöse Knötchen mit einem Durchmesser von bis zu 1-2 cm, in deren Zentrum sich eine Pustel oder ein nekrotischer Bereich befindet, und kann von einer Lymphangitis begleitet sein. Die Reifung des Geschwürs führt zu Fluktuation und Abfluss von nekrotischem Material durch den zentralen Bereich. Nach der Drainage, entweder spontan oder durch einen chirurgischen Schnitt, klingen die Entzündungserscheinungen rasch ab, obwohl in der Nähe häufig neue Läsionen durch Autoinokulation auftreten. Fieber und allgemeines Unwohlsein können vorhanden sein. Die Lokalisation und die prädisponierenden Faktoren sind ähnlich wie bei der Follikulitis.
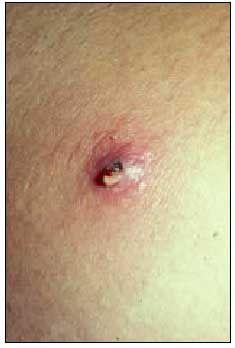
Abb. 2. Furunkel
Lokalisierte Läsionen im äußeren Gehörgang verursachen starke Schmerzen.
Forunkulose ist das wiederholte Auftreten von einzelnen oder mehreren Furunkeln an unterschiedlichen Stellen über einen längeren Zeitraum; in diesen Fällen sollte das Vorhandensein prädisponierender Faktoren sowie das Vorhandensein von nasalen Staphylokokkenträgern im Umfeld des Patienten, die für eine wiederkehrende Kolonisierung verantwortlich sind, geprüft werden.
Beulen im Bereich der Oberlippe und der Nasolabialfalte sollten nicht manipuliert werden, da diese Region über die Vena angularis in den Sinus cavernosus entwässert und die Gefahr einer Thrombophlebitis dieses Sinus besteht. Klinisch äußert sie sich durch ein weinrotes Ödem im Gesicht, Fieber, Schüttelfrost und erhebliches allgemeines Unwohlsein und erfordert eine dringende Behandlung.
Antrax
Sie entsteht durch das Zusammenwachsen (Verschmelzung oder Adhäsion) mehrerer Furunkel mit Ausdehnung der Eiterung in das subkutane Zellgewebe, wobei sich darunter liegende Fisteln bilden, die ihre Ausbreitung erleichtern. Sie äußert sich als entzündlicher Knoten oder Plaque, der verschiedene Follikel enthält, aus denen bei Druck Eiter austritt. Eine systemische Beteiligung ist häufig, ebenso wie ein Zusammenhang mit Grunderkrankungen. Die Heilung erfolgt durch Granulation und hinterlässt in der Regel eine purpurfarbene, manchmal hypertrophe Narbe. Karbunkel Karbunkel ist eine schwerwiegende Infektion, die unbehandelt zu einer hohen Sterblichkeitsrate und erheblichen Narbenbildung führt.
Smut
Es handelt sich um eine Follikulitis der Wimpern mit Perifollikulitis, die durch S. aureus verursacht wird. Es handelt sich um eine einzelne, knotige, entzündliche Läsion mit Lidödem und einer Pustel auf der Oberfläche. Sie heilen in der Regel spontan ab, bessern sich jedoch schneller bei lokaler Wärme und der Anwendung örtlicher Antibiotika.
Pseudofollikulitis des Bartes
Hierbei handelt es sich um eine Entzündungsreaktion, die auf einen Fremdkörper zurückzuführen ist, der bei der Rasur in die Barthaarfollikel eingedrungen ist. Auch die Haarentfernung bei Frauen kann einen ähnlichen Zustand verursachen. Es handelt sich um eine mechanische Follikulitis, bei der die S. aureus-Infektion sekundär ist. Sie äußert sich in Form von multiplen Papeln und Pusteln im Rasierbereich, insbesondere im Hals- und Kieferbereich, wo eingewachsene Haare in der Haut zu sehen sind und parallel zur Haut verlaufen.
Behandlung der tiefen FOLICULITIS
Die Behandlung besteht darin, die Rasur oder Enthaarung der betroffenen Stellen zu vermeiden und Antiseptika, Mupirocin und systemische Antibiotika anzuwenden.
Bei Furunkeln ist eine topische Behandlung fast immer ausreichend. Einreibungen mit antiseptischen Lösungen (Kaliumpermanganat 1/10.000, Zink- oder Kupfersulfat, Polyvinylpyrrolidon-Jod oder Chlorhexidin) oder antibiotische Cremes mit Fusidinsäure, Mupirocin oder Gentamicin können 10 bis 12 Tage lang zweimal täglich aufgetragen werden.
Wenn die Läsion fluktuiert, führen vertikale chirurgische Inzision und Drainage zu einer raschen Besserung von Schmerzen und Entzündung. Je nach Schweregrad, Allgemeinzustand des Patienten oder Lage der Läsionen kann eine systemische Behandlung erforderlich sein.
Anders als bei Furunkeln ist bei Milzbrand immer eine sofortige systemische Antibiotikabehandlung erforderlich, die mit einer chirurgischen Drainage der Läsion einhergeht.
Richtlinien für die systemische Antibiotikabehandlung sind:
Cloxacillin 500 mg/6 Stunden oral (2 g/6 Stunden intravenös) je nach Schweregrad und für 7 bis 10 Tage.
Amoxicillin-Clavulansäure 500 mg/8 Stunden.
Erythromycin 15-20 mg/kg/Tag, aufgeteilt in 4 gleiche Dosen.
Fusidinsäure 250 mg/12 Stunden.
Bei wiederkehrenden Staphylokokkeninfektionen, insbesondere bei Beschäftigten im Gesundheitswesen, wo die Trägerrate höher ist als in der übrigen Bevölkerung, sollte eine Nasenkultur zur Bestimmung des Trägerstatus durchgeführt werden. In diesem Fall sollte eine Eradikationsbehandlung mit topischem intranasalem Mupirocin 2% alle 12 Stunden für 5 bis 10 Tage oder alternativ Rifampicin 600 mg/Tag in Kombination mit Cloxacillin 250 mg/Tag oder Co-Trimoxazol für 10 Tage eingeleitet werden.
Hygienemaßnahmen sollten ergriffen werden, um die Faktoren, die eine Infektion begünstigen, zu reduzieren. Dies erfordert einen täglichen Wechsel der Körper- und Bettwäsche, die Verwendung antiseptischer Reinigungsmittel, eine individuelle Behandlung mit häufigem Wechsel der Handtücher und kurze Fingernägel.
PSEUDOMONIA AERUGINOSA FOLLICULITIS
P. aeruginosa Follikulitis (siehe Bild) tritt in der Regel in kleinen Epidemien auf, und die Übertragung erfolgt in der Regel durch verunreinigtes Wasser, insbesondere in Schwimmbädern, Thermalgebieten und Saunen, aufgrund unzureichender Chlorung. Das Reservoir kann auch mit verunreinigten Schwämmen, Enthaarung oder langfristigen Antibiotikabehandlungen gegen Akne in Verbindung gebracht werden, obwohl sporadische Infektionen ohne eindeutigen ätiologischen Zusammenhang auftreten können. Konzentrationen von freiem Chlor unter 0,5 mg/l ermöglichen die Vermehrung von P. aeruginosa.
Die Inkubationszeit reicht von einigen Stunden bis zu einigen Tagen. Das klinische Bild ist ähnlich wie bei anderen Follikulitiden: follikuläre Papeln und Pusteln am Rumpf, Gesäß und den unteren Extremitäten. Die Tatsache, dass sie von starkem Juckreiz und/oder Schmerzen begleitet wird, kann den Verdacht auf diese Ätiologie lenken. Die Postdepilationsinfektion ist durch papulopustulöse Läsionen an beiden Beinen gekennzeichnet, die zwischen 6 und 48 Stunden nach der Enthaarung, entweder durch Wachsen oder elektrische Enthaarung, auftreten und auf die Tatsache zurückzuführen sind, dass die Hitze die Erweiterung des Follikelostiums und das Eindringen des Mikroorganismus erleichtert.
Die Diagnose wird durch eine Kultur der Läsionen bestätigt; in einigen Fällen kann dies schwierig sein, weshalb bei einem starken klinischen Verdacht Serienkulturen empfohlen werden.
Der Verlauf ist selbstlimitierend, und es wird eine konservative topische Behandlung (Kompressen mit 1%iger Essigsäure und Sulfadiazin-Silber oder Polymyxin, Neomycin und Bacitracin) empfohlen. Wenn die Infektion hartnäckig ist oder der Patient immunsupprimiert ist, ist eine systemische Antibiotikatherapie erforderlich. Es ist ratsam, den Infektionsherd ausfindig zu machen, das Wasser ausreichend zu chloren und die Schwämme abzukochen.
GRAMMNEGATIVE FOLIKULITIS
Eine gramnegative Bazilleninfektion des Pilosefollikels, die häufig als Komplikation einer längeren Antibiotikabehandlung von Akne auftritt.
Es werden mehrere Erreger vermutet, darunter Pseudomonas sp, Proteus und E. coli. Die Quelle ist in der Regel der Patient, wobei die follikuläre Besiedlung aus dem Mund oder dem Ohr erfolgt. Die häufigste Erscheinungsform ist eine Exazerbation der Akne in Form eines Ausbruchs von Pusteln im Gesicht.
Der klinische Verdacht ist sehr wichtig für die Diagnose und die anschließende Kultur der Läsionen zur Bestätigung. Was das therapeutische Vorgehen betrifft, so sollte die vorherige Antibiotikabehandlung abgesetzt und andere Medikamente, wie z. B. Ampicillin, verabreicht werden, bis eine Remission eintritt. Die meisten Fälle sprechen zufriedenstellend auf die Behandlung an, doch wenn die Diagnose nicht gestellt und die auslösende Antibiotikabehandlung beibehalten wird, kann sich der Verlauf verlängern.
ALLGEMEINE BIBLIOGRAPHIE
Fitzpatrick TB, Freedberg IM, Eisen AZ, et al. Dermatology in general medicine. Argentinien: Panamericana, 2001.
Fonseca E. Bakterielle Infektionen. In: Ferrándiz C, Herausgeber. Dermatología Clínica, 2nd ed. Madrid: Harcourt, 2001;21-32.
Freedberg IM. Aktuelle Dermatologie. Diagnose und Behandlung. Philadelphia: Current Medicine, 2001.
Ortega del Olmo RM, Fernández Pugnaire. Bakterielle Hautinfektionen. Diagnostische und therapeutische Aspekte. Medicine 1999;7:6297-305.
Leave a Reply