Folliculite et furonculose. Clinique et traitement | Pharmacie professionnelle

La folliculite et la furonculose consistent en une infection du follicule pilosébacé et sont incluses dans la pyodermite. L’importance de connaître leurs différentes formes et manifestations réside dans leur fréquence élevée, dans la réponse satisfaisante à un traitement approprié et dans le fait que toute infection localisée peut devenir le point de départ d’une bactériémie avec de possibles complications graves.
ETHIOLOGIE
L’agent causal le plus fréquemment impliqué dans la folliculite et la furonculose est Staphylococcus aureus ; bien qu’elles puissent également être causées par Streptococcus pyogenes, Pseudomonas aeruginosa, Klebsiella spp, etc.
La pathogénie des infections bactériennes dépend de plusieurs facteurs :
Le pouvoir pathogène de la bactérie.
L’existence d’une porte d’entrée.
La capacité défensive de l’hôte contre l’invasion bactérienne.
Un fait important à prendre en compte est l’existence de porteurs sains de staphylocoques. Environ 20 % de la population sont des porteurs persistants, 60 % sont des porteurs intermittents et 20 % ne sont jamais porteurs. Les sites les plus courants sont les narines. L’importance est due au risque d’auto-inoculation et à la possibilité d’infection d’autres personnes sensibles dans l’environnement, qui, si elle est inconnue, peut entraîner des infections cutanées récurrentes.
CLASSIFICATION DES INFECTIONS FOLLICULAIRES PILOSEBACALES
Ces types d’infections sont classés comme suit :
Folliculite due à des cocci à Gram positif (staphylocoques, streptocoques).
Folliculite superficielle.
Folliculite profonde : sycose staphylococcique, furoncle, escarboucle, orgelet et pseudofolliculite de la barbe.
Folliculite due à Pseudomonas aeruginosa.
Folliculite due à d’autres bacilles gram-négatifs.
SUPPERFOLICULITIS
La folliculite superficielle consiste en une infection de l’ostium folliculaire et est donc également appelée ostiofolliculite.
L’agent causal le plus fréquemment isolé est S. aureus. Les facteurs prédisposants sont l’épilation et le rasage, la transpiration abondante, l’humidité, l’occlusion, l’immunité altérée, l’obésité, les dermatoses antérieures ou d’autres pathologies comme le diabète sucré.
La présentation clinique se fait sous forme de papules érythémateuses périfolliculaires, sur lesquelles se développent rapidement des pustules blanc jaunâtre, centrées par un poil et entourées d’un halo inflammatoire. Lorsque la pustule se dessèche, elle forme une croûte qui ne laisse pas de cicatrice lorsqu’elle tombe. Elle est le plus souvent observée sur le visage, le cuir chevelu, les extrémités et les aisselles.
Le diagnostic différentiel est avec d’autres folliculites (comme la candidose et la folliculite à Gram négatif), la pseudofolliculite (décrite ci-dessous), avec l’acné, dans laquelle différentes lésions élémentaires coexistent (comédons, papules, pustules et/ou nodules) et dans laquelle S. aureus ne sera présent qu’en tant qu’agent concomitant ; et avec la kératose pilaire, qui consiste en des papules hyperkératosiques, érythémateuses, folliculaires, grattantes au toucher, le plus souvent situées sur les surfaces d’extension des extrémités et survenant comme conséquence de la sécheresse, sans avoir une étiologie infectieuse.
Le traitement repose sur des détergents qui respectent le pH acide de la peau, des antiseptiques locaux comme la chlorhexidine et des antibiotiques topiques comme la mupirocine, l’érythromycine, la clindamycine ou l’acide fusidique. Dans les cas très étendus ou dans ceux où le traitement topique ne résout pas l’affection, un traitement antibiotique oral sera utilisé, après culture et antibiogramme si possible.
FOLICULITE PROFONDE
Il s’agit d’infections dans lesquelles, outre l’ostium, le follicule est atteint dans sa profondeur. Elle comprend les entités suivantes :
Sycose de la barbe
Elle débute par une folliculite superficielle dans la zone de la barbe (fig. 1) et les zones adjacentes du cou, qui s’étend facilement avec le rasage. On observe des micropustules qui finissent par fusionner pour former des plaques inflammatoires avec des pustules en surface. Le site le plus fréquent est la lèvre supérieure. Le diagnostic différentiel doit être établi avec une dermatophytose profonde, avec une folliculite profonde d’autre origine et avec une pseudofolliculite.
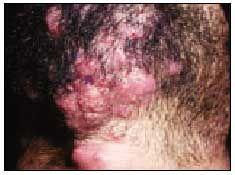
Fig. 1. sycosis de la barbe
Foruncle
Il se produit une inflammation folliculaire avec périfolliculite (fig. 2), plus fréquente dans les zones de peau hirsute des individus prédisposés. Elle se manifeste par un ou plusieurs nodules érythémateux, chauds, douloureux, pouvant atteindre 1 à 2 cm de diamètre, centrés par une pustule ou une zone nécrotique et peut s’accompagner d’une lymphangite. La maturation du furoncle entraîne une fluctuation et un drainage de la matière nécrotique par la zone centrale. Après le drainage, soit spontané, soit par une incision chirurgicale, les signes d’inflammation disparaissent rapidement, bien que de nouvelles lésions apparaissent fréquemment dans les zones voisines, en raison de l’auto-inoculation. Une fièvre et un malaise général peuvent être présents. Les localisations et les facteurs prédisposants sont similaires à ceux de la folliculite.
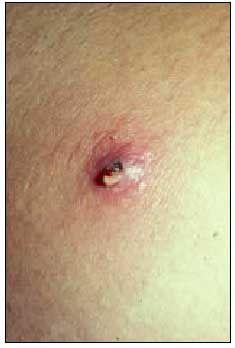
Fig. 2. Furoncle
Les lésions localisées dans le conduit auditif externe provoquent une douleur intense.
La forunculose est la survenue répétée sur de longues périodes de furoncles uniques ou multiples dans des localisations variables ; dans ces cas, la présence de facteurs prédisposants doit être évaluée, ainsi que l’existence de porteurs de staphylocoques nasaux dans l’environnement du patient, responsables d’une colonisation récurrente.
Les bobos touchant la région de la lèvre supérieure et du sillon nasogénien ne doivent pas être manipulés car cette région se draine par la veine angulaire dans le sinus caverneux et il existe un risque de thrombophlébite de ce sinus. Cliniquement, elle se manifeste par un œdème rouge vineux du visage, de la fièvre, des frissons et un malaise général important et nécessite un traitement urgent.
Antrax
Il se forme suite à la coalescence (fusion ou adhésion) de plusieurs furoncles avec extension de la suppuration dans le tissu cellulaire sous-cutané, formant des fistules sous-jacentes qui facilitent son extension. Elle se manifeste par un nodule ou une plaque inflammatoire, contenant différents follicules, à travers lesquels du pus est libéré lorsqu’il est comprimé. L’atteinte systémique est fréquente, de même que l’association avec des maladies sous-jacentes. La guérison se fait par granulation et laisse généralement une cicatrice violacée, parfois hypertrophique. Carbuncle Le carbuncle est une infection grave, qui sans traitement entraîne une mortalité élevée et des cicatrices importantes.
Smut
Il s’agit d’une folliculite des cils, avec périfolliculite causée par S. aureus. Elle se manifeste par une lésion inflammatoire unique, nodulaire, avec un œdème des paupières et une pustule à sa surface. Elles guérissent généralement spontanément, bien qu’elles s’améliorent plus rapidement avec la chaleur locale et l’application d’antibiotiques topiques.
Pseudofolliculite de la barbe
Il s’agit d’une réaction inflammatoire secondaire à un corps étranger causé par l’incurvation et la pénétration des follicules pileux de la barbe lors du rasage. L’épilation chez les femmes peut également provoquer un état similaire. Il s’agit d’une folliculite mécanique dans laquelle l’infection à S. aureus est secondaire. Elle se manifeste par de multiples papules et pustules dans la zone de rasage, notamment sur le cou et les mâchoires, où l’on peut voir des poils incarnés dans la peau et disposés parallèlement à la peau.
TRAITEMENT DE LA FOLICULITE PROFONDE
Le traitement consiste à éviter le rasage ou l’épilation des zones atteintes et à appliquer des antiseptiques, de la mupirocine et des antibiotiques systémiques.
Pour les furoncles, le traitement topique est presque toujours suffisant. Des foments avec des solutions antiseptiques (permanganate de potassium 1/10 000, sulfate de zinc ou de cuivre, polyvinylpyrrolidone iodée ou chlorhexidine) ou des crèmes antibiotiques à base d’acide fusidique, de mupirocine ou de gentamicine peuvent être appliqués deux fois par jour pendant 10 à 12 jours.
Lorsque la lésion fluctue, l’incision chirurgicale verticale et le drainage produisent une amélioration rapide de la douleur et de l’inflammation. Selon la gravité, l’état général du patient ou la localisation des lésions, un traitement systémique peut être nécessaire.
Dans le charbon, contrairement aux furoncles, un traitement antibiotique systémique immédiat est toujours nécessaire, associé à un drainage chirurgical de la lésion.
Les directives de traitement antibiotique systémique sont :
Cloxacilline 500 mg/6 heures par voie orale (2 g/6 heures par voie intraveineuse) selon la gravité et pendant 7 à 10 jours.
Amoxicilline-acide clavulanique 500 mg/8 heures.
Erythromycine 15-20 mg/kg/jour, répartis en 4 doses égales.
Acide fusidique 250 mg/12 heures.
En présence d’infections staphylococciques récurrentes, notamment chez le personnel de santé où le taux de portage est plus élevé que dans le reste de la population, une culture nasale doit être réalisée pour déterminer le statut de porteur. Dans ce cas, un traitement d’éradication par mupirocine intranasale topique à 2% toutes les 12 heures pendant 5 à 10 jours, ou alternativement, la rifampicine à 600 mg/jour en association avec la cloxacilline à 250 mg/jour ou le cotrimoxazole pendant 10 jours, doit être initié.
Des mesures d’hygiène doivent être prises pour réduire les facteurs favorisant l’infection. Cela nécessite un changement quotidien du linge personnel et du linge de lit, l’utilisation de détergents antiseptiques, un usage individuel avec changement fréquent des serviettes et des ongles courts.
PSEUDOMONIA AERUGINOSA FOLLICULITIS
P. aeruginosa folliculitis (voir photo d’ouverture) se produit généralement dans de petites épidémies et la transmission se fait habituellement à partir d’eau contaminée, en particulier dans les piscines, les zones thermales et les saunas, en raison d’une chloration insuffisante. Son réservoir peut également être lié aux éponges contaminées, à l’épilation ou aux traitements antibiotiques à long terme pour l’acné, bien que des infections sporadiques puissent survenir sans lien étiologique clair. Les concentrations de chlore libre inférieures à 0,5 mg/l permettent à P. aeruginosa de proliférer.
La période d’incubation varie de quelques heures à quelques jours. La présentation clinique est similaire aux autres folliculites : papules et pustules folliculaires localisées sur le tronc, les fesses et les membres inférieurs. Le fait qu’elle soit accompagnée d’un prurit et/ou d’une douleur intense peut aider à suspecter cette étiologie. L’infection post-épilation se caractérise par des lésions papulo-pustuleuses sur les deux jambes, qui apparaissent entre 6 et 48 heures après l’épilation, soit à la cire, soit électrique, et est due au fait que la chaleur facilite la dilatation de l’ostium folliculaire et la pénétration du micro-organisme.
La confirmation du diagnostic est établie par la culture des lésions ; dans certains cas, cela peut être difficile et c’est pourquoi des cultures en série sont recommandées en cas de forte suspicion clinique.
L’évolution est autolimitée et un traitement topique conservateur (compresses d’acide acétique et de sulfadiazine d’argent à 1%, ou de polymyxine, néomycine et bacitracine) est recommandé. Si l’infection est persistante ou si le patient est immunodéprimé, une antibiothérapie systémique est nécessaire. Il est conseillé d’essayer de localiser le point d’infection, de procéder à une chloration adéquate de l’eau et de faire bouillir les éponges.
Foliculite gram-négative
Infection à bacilles gram-négatifs du follicule pilo-sébacé, survenant souvent comme complication d’un traitement antibiotique prolongé de l’acné.
De multiples agents sont impliqués, notamment Pseudomonas sp, Proteus et E. coli. La source est généralement le patient, la colonisation folliculaire se produisant à partir de la bouche ou de l’oreille. Sa forme de présentation la plus courante est une exacerbation de l’acné, sous la forme d’une poussée de pustules faciales.
La suspicion clinique est très importante pour le diagnostic et la culture ultérieure des lésions pour confirmation. En ce qui concerne l’approche thérapeutique, il convient d’interrompre le traitement antibiotique précédent et d’administrer d’autres médicaments, comme l’ampicilline, jusqu’à l’apparition d’une rémission. La plupart des cas répondent de manière satisfaisante au traitement, mais si le diagnostic n’est pas posé et que le traitement antibiotique déclencheur est maintenu, une évolution prolongée peut s’ensuivre.
BIBLIOGRAPHIE GÉNÉRALE
Fitzpatrick TB, Freedberg IM, Eisen AZ, et al. Dermatologie en médecine générale. Argentine : Panamericana, 2001.
Fonseca E. Infections bactériennes. Dans : Ferrándiz C, éditeur. Dermatología Clínica, 2e éd. Madrid : Harcourt, 2001;21-32.
Freedberg IM. Dermatologie actuelle. Diagnostic et traitement. Philadelphie : Current Medicine, 2001.
Ortega del Olmo RM, Fernández Pugnaire. Infections bactériennes de la peau. Aspects diagnostiques et thérapeutiques. Medicine 1999;7:6297-305.
Leave a Reply