Amețeala cervicogenă: screening
Introducere
Vezneala și instabilitatea sunt cele mai frecvente simptome asociate cu durerea de gât, în special după o leziune de tip „whiplash”. Incidența simptomelor pseudovertiginoase (cum ar fi vertij, amețeală, instabilitate, amețeală, vertij, dezechilibru sau instabilitate) este foarte mare la acest tip de pacienți, variind între 40 și 85%. Simptomele pseudo-vertiginoase pot avea un impact emoțional semnificativ și pot fi legate de anxietate, depresie și comportamente de evitare a fricii, care pot avea efecte dăunătoare asupra prognosticului.
Simptomele pot fi foarte variate la pacienții cu dureri cervicale și pot include amețeli, amețeală, instabilitate, greață și vedere încețoșată. Ele pot fi însoțite de mai multe semne obiective de disfuncție a controlului senzorio-motor, cum ar fi alterarea simțului kinestezic cervical, modificarea modelelor de control motor al gâtului, alterarea echilibrului în picioare și alterarea coordonării oculomotorii și a gâtului.
Pacienții care suferă de amețeli pot fi clasificați în diferite subgrupe pe baza unor caracteristici diferite. Amețeala cervicogenă este una dintre posibilele cauze ale amețelii. Acesta a fost definit ca o senzație specifică de schimbare a orientării spațiale și dezechilibru ca o consecință a unei tulburări proprioceptive a aferențelor cervicale. Aceasta apare la anumite poziții și mișcări ale coloanei cervicale și poate fi însoțită de o senzație de rigiditate sau durere la nivelul gâtului. În acest moment nu există teste de diagnostic disponibile pentru a afirma că amețeala pacientului are o origine cervicogenă. Este un diagnostic de excludere, ceea ce înseamnă că trebuie excluse mai întâi alte cauze de amețeală.
Terminologia amețelii
Vertijul poate fi descris ca o falsă senzație de mișcare pe care o experimentează subiectul în raport cu mediul înconjurător sau invers. Acest tip de vertij adevărat își are originea în sistemul vestibular și trebuie diferențiat de amețeli sau pseudo-vertije de etiologie diferită.
Se clasifică fie ca vertij periferic, când alterarea are loc la nivelul organelor terminale ale sistemului vestibular (utricul, sacul, canalele semicirculare și porțiunea vestibulară a celui de-al optulea nerv cranian), fie ca vertij central, când alterarea este localizată la nivelul nucleilor vestibulari, cerebelului, nucleului perihipofizar și a diferitelor sale tracte de interconectare din sistemul nervos central (SNC). La 85% dintre persoanele care prezintă vertij, originea este periferică, restul de 15% fiind centrală.
Vârtejul este un termen mai ambiguu care este descris ca o senzație subiectivă de instabilitate, fără o pierdere obiectivă a echilibrului. Pacientul raportează o senzație de instabilitate, balansare sau slăbiciune, uneori însoțită de greață.29 În timp ce etiologia vertijului este vestibulară, etiologia amețelii este foarte diversă.30 Acesta poate fi un simptom caracteristic unei alterări a sistemului vizual, a unei alterări a lobilor parietali și temporali, a cerebelului, a oboselii, a stresului etc., precum și a unei disfuncții sau patologii a coloanei cervicale.
Dezechilibrul este o pierdere obiectivă a stabilității, fără percepția mișcării. Este, de obicei, consecința unei alterări a integrării dintre inputul senzorial și răspunsurile motorii. Acest simptom apare în timp ce se stă în picioare și se merge și este absent atunci când se stă jos sau se întinde. Dezechilibrul sever la un pacient tânăr indică de obicei o patologie centrală, la pacienții vârstnici ar trebui considerat un răspuns normal asociat cu vârsta.
Vărsături cervicogene
Vărsăturile cervicogene (DC) au fost definite de Furman și Cass ca fiind „o senzație nespecifică de orientare alterată în spațiu și dezechilibru care provine din activitatea aferentă anormală de la nivelul gâtului”.
Senzațiile pseudo-vertiginoase asociate cu amețeala cervicogenă sunt consecința unui conflict cu informațiile culese de diferite sisteme senzoriale posturale. Alterarea informațiilor aferente ale mușchilor cervicali profunzi și ale proprioceptorilor cervicali articulați reprezintă baza fiziopatologică a DC.
Există un consens general care recunoaște că pacienții cu patologie cervicală pot prezenta simptome pseudo-vertiginoase. Atunci când sunt raportate, aceste simptome trebuie investigate pentru a confirma relația lor cu coloana cervicală sau dacă sunt de altă origine, caz în care ar putea fi necesar să fie adresate unui medic pentru investigații suplimentare.
Diagnostic diferențial
Diagnosticul diferențial al amețelii cervicogene trebuie să stabilească o corelație între amețeală și coloana cervicală, excluzând o afecțiune vestibulară și o leziune neurovasculară, folosind istoricul anterior al subiectului, evaluarea clinică a afecțiunilor cervicale musculo-scheletice și senzorio-motorii relevante și utilizarea testelor funcționale vestibulare. Criteriul principal pentru DC este că trebuie să se concluzioneze că un subiect suferă de DC doar atunci când celelalte patologii au fost excluse.
Evaluare subiectivă
Senzația de amețeală este specifică persoanei și tipului de afecțiune. Cele mai frecvente senzații exprimate de pacienții care suferă de amețeli și tulburări de echilibru sunt:
- „Camera se învârte, mi se face greață și mi se face rău.”
- „Mă simt în permanență instabil.”
- „Mă simt amețit „dar nu euforic”, în ciuda faptului că nu beau niciodată.”
- „Când mă aplec în față, am senzația că totul se învârte și trebuie să mă țin de ceva.”
- „Dacă îmi înclin capul pe spate simt că o să leșin.”
- „Mă simt constant instabil când merg.”
- „Dintr-o dată am simțit o presiune și un țiuit în ureche și am amețit.”
- „Când merg am senzația că mă scufund în pământ.”
- „Când întorc capul prea repede, mi se încețoșează vederea.”
- „Am avut brusc dureri de stomac și greață, m-am ridicat și mi s-a făcut rău; camera se învârtea. Am crezut că am o boală de stomac.”
- „Este ca și cum aș fi împins în lateral și îmi pierd echilibrul.”
- „Mă clatin când merg.”
„Este ca și cum aș avea în mod constant rău de mare.”
Un pacient cu DC raportează o senzație subiectivă de dezechilibru, și nu vertijul rotativ caracteristic vertijului vestibular. Simptomele CD pot fi asociate cu senzații vizuale subiective precum vedere încețoșată și dificultăți de focalizare. Ar trebui, de asemenea, să existe o relație de timp între debutul CD și alte simptome ale gâtului.
Reluați VBI
Vârtejul este cea mai frecventă plângere asociată cu insuficiența vertebrobasilară (VBI). VBI este o afecțiune neobișnuită de prezentare, dar atunci când sunt prezente amețeli, înainte de a proceda la tratamentul fizioterapeutic, trebuie să excludeți VBI prin evaluarea următoarelor simptome. Prezența unuia dintre aceste simptome este suficientă pentru a justifica precauție și investigații suplimentare.
- 5D’s
- Amețeli
- Diplopie, vedere încețoșată sau hemianopie tranzitorie
- Atacuri de cădere (pierderea puterii sau a conștiinței)
- Disfagie (probleme de înghițire)
- Disartrie (probleme de vorbire)
- 3 N’s
- . Nistagmus
Greață sau vărsături
- Alte simptome neurologice
- Amețeală ușoară sau leșin
- Dezorientare sau anxietate
- Tulburări ale urechilor – tinitus
- Paloare, tremurături, transpirație
- Paratezie sau anestezie fascială.
Testări obiective
Examinarea regiunii cervicale
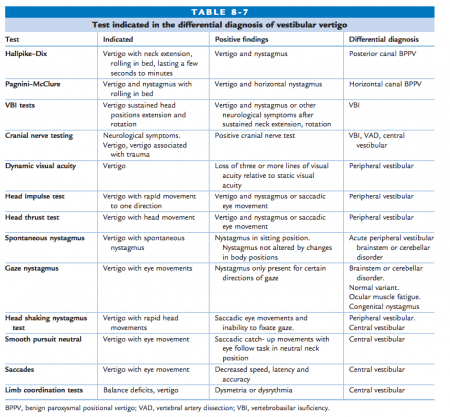
Evaluarea CD este complexă, deoarece nu există un singur test de diagnostic specific și concludent. Niciun test singur nu poate diagnostica DC, dar acel raționament clinic al constatărilor dintr-un grup de teste, asociat cu rapoartele subiective ale pacientului și cu afecțiunile musculo-scheletice cervicale, este cel mai util pentru diagnosticul diferențial al DC. În evaluare este necesar să se ia în considerare examenul subiectiv împreună cu constatările de disfuncție musculo-scheletală cervicală și senzorio-motorie. Se poate efectua un examen cervical normal. Orice amețeală raportată în evaluarea cervicală indică necesitatea unor investigații suplimentare
Testul arterei vertebrale
Testul arterei vertebrale este utilizat pentru a testa fluxul sanguin al arterei vertebrale, căutând simptome de insuficiență și boală a arterei vertebrale.
Citește mai multe aici
Simțul poziției cervicale
Performanță: Pacientul stă așezat în fața unui perete pe o distanță de 90cm cu un laser atașat pe o bentiță de păr. Punctul de pornire al laserului este marcat pe perete. Pacientul execută mișcări ale capului 1D cu ochii închiși și încearcă să reproducă poziția neutră a capului său.
Evaluare: Măsurați distanța dintre punctul de pornire și punctul în care laserul se oprește după mișcarea capului. Distanța critică este de 7 cm. Aceasta se mai numește și „eroarea de poziționare a articulației” (JPE).
Testul Romberg
Performanță: Pacientul stă în poziție verticală cu ambele picioare împreună. Testul se efectuează mai întâi cu ochii deschiși, apoi cu ochii închiși.
Evaluare: Se verifică dacă pacientul amețește sau își pierde echilibrul cu ochii deschiși și/sau închiși. Căutați abaterile, direcția abaterilor și influența distragerii.
Testul de indicare cu degetul
Performanță: Pacientul stă așezat sau în picioare în fața terapeutului. Pacientul trebuie să urmărească cu degetul arătător degetul terapeutului cât mai precis posibil, fără să-l atingă.
Evaluare: Evaluați direcția de depășire și tremurul de intenție.
Testul Babinski-Weil
Performanță: Pacientul merge 4 sau 5 pași înainte și înapoi cu ochii închiși și ambele brațe întinse în față la înălțimea umerilor. Acest lucru se repetă de câteva ori fără a deschide între timp ochii.
Evaluare: Evaluați abaterile și direcția abaterilor de la un model de mers drept înainte și înapoi. Abaterile consecutive pot forma un model tipic care să asambleze o stea. Comparați lățimea bazei de sprijin (largă vs. îngustă) între mersul cu ochii deschiși și cel cu ochii închiși.
Test de nistagmus cu rotație cervicală
Performanță: Evaluați nistagmusul spontan. Priviți mai întâi ochii pacientului în timp ce acesta privește un punct din fața sa la o distanță mai mare de 2 metri. Apoi se evaluează prezența unui nistagmus spontan în timp ce pacientul privește fix din diferite unghiuri ale ochilor, cum ar fi privirea în sus sau spre stânga.
Evaluare: Se verifică prezența unui nistagmus. Nistagmusul este o mișcare involuntară, ritmică, osciloasă a ochilor. Un nistagmus spontan este un motiv de trimitere la o examinare specializată, indiferent de direcție, frecvență sau viteză.
Mișcări oculare sacadate
Performanță: Pacientul își schimbă rapid privirea dintr-un punct în altul.
Evaluare: Evaluați prezența unei depășiri sau a unei scăderi a mișcărilor oculare și a unor mișcări oculare sacadice aberante.
Testul de urmărire lină
Performanță: Pacientul își menține capul nemișcat și încearcă să urmărească cu ochii un obiect care se mișcă lent.
Evaluare: Căutați mișcări oculare influente sau sacadări. Pot fi provocate și alte simptome recognoscibile
Stabilitatea privirii
Performanță: Pacientul încearcă să își mențină ochii fixați pe un obiect stabil în timp ce capul este mișcat activ în diferite direcții.
Evaluare: Evaluați imposibilitatea de a fixa și prezența mișcărilor sacadice sau aberante ale gâtului. Pot fi provocate și alte simptome recognoscibile, cum ar fi amețeli, vedere încețoșată și greață.
Coordonarea ochi-cap
Performanță: Mai întâi pacientul își mișcă ochii spre un obiect fix. În timp ce își menține privirea fixată la obiect, el își întoarce capul spre obiect. Acest lucru poate fi executat în diferite direcții: stânga, dreapta, sus, jos,…
Evaluare: Verificați imposibilitatea de a disocia mișcările ochilor de cele ale capului. Pot fi provocate și alte simptome recognoscibile.
Testul șuieratului
Execuție: Testul poate fi efectuat în timp ce pacientul este așezat sau în picioare. Efectuați testul la înălțimea pacientului. Terapeutul stă așezat sau în picioare în spatele pacientului, la lungimea brațului. Pacientul își acoperă o ureche și trebuie să repete combinațiile care sunt șoptite de către terapeut. Acestea sunt șase combinații de trei numere sau litere. De exemplu: 66F, G8D, 1KL.
Evaluare: Testul este aberant dacă pacientul nu poate repeta mai mult de patru (din șase) combinații
Vârtejul vestibular
Vârtejul vestibular se caracterizează prin debutul este brusc, care durează minute, ore sau zile și este însoțit de manifestări vegetative și simptome auditive. Vertijul periferic poate fi diferențiat de vertijul central, având în vedere că primul are adesea o durată mai scurtă și poate fi însoțit de pierderea auzului și/sau tinitus, neexistând semne neurologice.
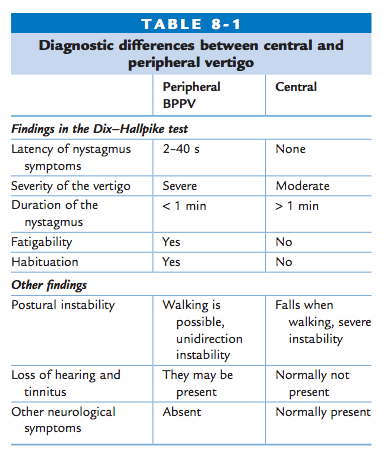
BPPV este cel mai frecvent vertij vestibular periferic. Se caracterizează printr-o apariție bruscă a vertijului rotațional care durează de obicei între 10 și 30 de secunde. Poate fi declanșat prin rostogolirea în pat și înclinarea capului pe spate. Se caracterizează prin durata sa scurtă, oboseala rapidă și dispariția atunci când poziția care l-a provocat este menținută și/sau schimbată și apariția de fiecare dată când se adoptă o astfel de poziție. Poate înceta spontan sau după manevre de repoziționare a otolitului și uneori reapare după o perioadă de timp.
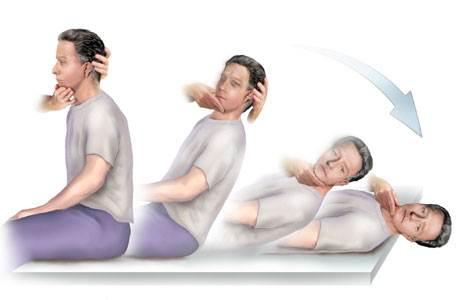
Manevra Dix-Hallpike
Performanță: Pacientul se ia în poziție șezândă lungă. Capul este întors cu 45° într-o parte. Terapeutul ajută pacientul să ajungă rapid în poziția decubit dorsal cu capul peste marginea mesei în extensie de 30°, menținând rotația. Această poziție este menținută timp de cel puțin 30 de secunde. Testul se repetă cu capul întors în cealaltă parte.
Evaluare: Notați dacă testul este pozitiv pentru rotația capului spre dreapta, spre stânga sau ambele. Verificați apariția vertijului, prezența și direcția nistagmusului, timpul de latență și timpul până când nistagmusul/vertijul a dispărut.
Testul de rotire
Performanță: Acest test se efectuează numai dacă testul Dix-Hallpike este negativ, dar există o suspiciune puternică de BBPV. Pacientul este întins în decubit dorsal cu capul flectat la 30°. Terapeutul îl ajută pe pacient să se rostogolească rapid într-o parte. Capul rămâne în flexie de 30°. Această poziție este menținută timp de cel puțin un minut. Testul se repetă cu rotația pe cealaltă parte.
Evaluare: Apariția vertijului, prezența și direcția nistagmusului, timpul de latență și timpul până când nistagmusul/vertijul a dispărut.

Resurse
Recomandăm cu căldură acest capitol de carte pentru lectură suplimentară – Torres Cueco R și Treleaven J. Clinical Approach to Dizziness of Cervical Origin. Capitolul 8 în: Vârtej: Rafael Torres Cueco. Essential Guide to the Cervical Spine (Ghid esențial pentru coloana cervicală): Clinical Syndromes and Manipulative Treatment. Elsevier, 2017.
- Treleaven J, Jull G, Sterling M. Dizziness and unsteadiness following whiplash injury: characteristic features and relationship with cervical joint position error. J Rehabil Med 2003; 35(1):36-43
- 2,0 2,1 2,1 2,2 2,3 2,4 2,5 2,6 2,7 Torres Cueco R și Treleaven J. Clinical Approach to Dizziness of Cervical Origin. Capitolul 8 în: Vârtej: Rafael Torres Cueco. Essential Guide to the Cervical Spine (Ghid esențial pentru coloana cervicală): Clinical Syndromes and Manipulative Treatment. Elsevier, 2017.
- Furman J, Cass S. Balance disorders: a case-study approach. Philadelphia: F.A. Davis; 1996.
- Teste otoneurologice pentru diagnosticarea vertijului. http://www.lesvertiges.com/en/assessment.html
Leave a Reply