Vertiges cervicogènes : dépistage
Introduction
Les vertiges et l’instabilité sont les symptômes les plus courants associés aux douleurs cervicales, notamment après un coup du lapin. L’incidence des symptômes pseudo-vertigeux (tels que vertiges, étourdissements, instabilité, étourdissements, déséquilibre ou instabilité) est très élevée chez ce type de patients, allant de 40 à 85%. Les symptômes pseudo-vertigeux peuvent avoir un impact émotionnel important et être liés à l’anxiété, la dépression et les comportements d’évitement de la peur, ce qui peut avoir des effets néfastes sur le pronostic.
Les symptômes peuvent être très variés chez les patients souffrant de douleurs cervicales, et peuvent inclure des vertiges, des étourdissements, une instabilité, des nausées et une vision floue. Ils peuvent être accompagnés de plusieurs signes objectifs de dysfonctionnement du contrôle sensorimoteur tels que l’altération du sens kinesthésique cervical, l’altération des schémas de contrôle moteur du cou, l’altération de l’équilibre debout et l’altération de la coordination oculomotrice et cervicale.
Les patients qui souffrent de vertiges peuvent être classés en différents sous-groupes en fonction de différentes caractéristiques. Le vertige cervicogène est l’une des causes possibles de vertiges. Il a été défini comme une sensation spécifique de changement d’orientation spatiale et de déséquilibre, conséquence d’un trouble proprioceptif des afférences cervicales. Il se produit lors de certaines positions et de certains mouvements de la colonne cervicale et peut s’accompagner d’une sensation de raideur ou de douleur dans le cou. A l’heure actuelle, il n’existe pas de tests diagnostiques permettant d’affirmer que les vertiges du patient ont une origine cervicogène. C’est un diagnostic d’exclusion, ce qui signifie que d’autres causes de vertiges doivent d’abord être exclues.
Terminologie du vertige
Le vertige peut être décrit comme une fausse sensation de mouvement que le sujet éprouve par rapport à l’environnement ou vice versa. Ce type de vertige vrai a son origine dans le système vestibulaire et doit être différencié des vertiges ou pseudo-vertiges d’étiologie différente.
Il est classé soit en vertige périphérique, lorsque l’altération se produit dans les organes terminaux du système vestibulaire (utricule, saccule, canaux semi-circulaires et portion vestibulaire du huitième nerf crânien), soit en vertige central, lorsque l’altération se situe dans les noyaux vestibulaires, le cervelet, le noyau péri-hypoglosse et ses différents trajets d’interconnexion dans le système nerveux central (SNC). Chez 85% des personnes présentant des vertiges, l’origine est périphérique, les 15% restants étant centraux.
Le vertige est un terme plus ambigu qui est décrit comme une sensation subjective d’instabilité sans perte objective d’équilibre. Le patient rapporte une sensation d’instabilité, de balancement ou de faiblesse, parfois accompagnée de nausées.29 Alors que l’étiologie du vertige est vestibulaire, l’étiologie des vertiges est très diverse30. Il peut être un symptôme caractéristique d’une altération du système visuel, d’une altération des lobes pariétal et temporal, du cervelet, de la fatigue, du stress, etc. ainsi que d’un dysfonctionnement ou d’une pathologie du rachis cervical.
Le déséquilibre est une perte objective de stabilité, sans perception de mouvement. Il est généralement la conséquence d’une altération de l’intégration entre les entrées sensorielles et les réponses motrices. Ce symptôme apparaît en position debout et à la marche, et est absent en position assise ou couchée. Un déséquilibre sévère chez un patient jeune indique généralement une pathologie centrale, chez les patients âgés, il doit être considéré comme une réponse normale associée à l’âge.
Dysfonctionnement cervicogène
Le vertige cervicogène (DC) a été défini par Furman et Cass comme « une sensation non spécifique d’altération de l’orientation dans l’espace et de déséquilibre provenant d’une activité afférente anormale du cou ».
Les sensations pseudo-vertigineuses associées aux vertiges cervicogènes sont la conséquence d’un conflit avec les informations recueillies par différents systèmes sensoriels posturaux. L’altération des informations afférentes des muscles cervicaux profonds et des propriocepteurs articulaires cervicaux constitue la base physiopathologique des MC.
Il existe un consensus général qui reconnaît que les patients atteints d’une pathologie cervicale peuvent présenter des symptômes pseudo-vertigineux. Lorsqu’ils sont signalés, ces symptômes doivent être étudiés pour confirmer leur relation avec le rachis cervical ou s’ils sont d’une autre origine, où il peut être nécessaire de les adresser à un médecin pour des examens complémentaires.
Diagnostic différentiel
Le diagnostic différentiel des vertiges cervicogènes doit établir une corrélation entre les vertiges et le rachis cervical, excluant un trouble vestibulaire et une lésion neurovasculaire, en utilisant les antécédents du sujet, l’évaluation clinique des déficiences musculo-squelettiques cervicales et des déficiences sensorimotrices pertinentes et l’utilisation de tests fonctionnels vestibulaires. Le critère principal de la MC est qu’il faut conclure qu’un sujet souffre de MC uniquement lorsque les autres pathologies ont été écartées.
Évaluation subjective
La sensation de vertige est spécifique à la personne et au type d’affection. Les sensations les plus courantes exprimées par les patients souffrant de vertiges et de troubles de l’équilibre sont :
- « La pièce tourne, j’ai la nausée et je suis malade. »
- « Je me sens constamment instable. »
- « Sensation d’étourdissement « mais pas d’euphorie » malgré le fait que je ne bois jamais. »
- « Quand je me penche en avant, j’ai l’impression que tout tourne et je dois me tenir à quelque chose. »
- « Si je penche la tête en arrière, j’ai l’impression que je vais m’évanouir. »
- « Je me sens constamment instable quand je marche. »
- « Soudain, j’ai ressenti une pression et un bourdonnement dans mon oreille et j’ai eu des vertiges. »
- « Quand je marche, j’ai l’impression de m’enfoncer dans le sol. »
- « Quand je tourne la tête trop vite, ma vision se trouble. »
- « J’ai soudainement eu des douleurs à l’estomac et des nausées, je me suis levé et j’étais malade ; la pièce tournait. J’ai cru que j’avais un mal de ventre. »
- « C’est comme si j’avais constamment le mal de mer. »
- « C’est comme si on me poussait sur le côté et que je perdais l’équilibre. »
- « Je titube quand je marche. »
Un patient atteint de MC rapporte une sensation subjective de déséquilibre, et non le vertige rotatoire caractéristique du vertige vestibulaire. Les symptômes de la MC peuvent être associés à des sensations visuelles subjectives comme une vision floue et des difficultés de mise au point. Il doit également y avoir une relation temporelle entre l’apparition du CD et les autres symptômes du cou.
Éliminer le VBI
Les vertiges sont la plainte la plus courante associée à l’insuffisance vertébrobasilaire (VBI). L’IBV est une affection peu fréquente, mais en cas de vertiges, avant de procéder à une prise en charge physiothérapeutique, vous devez écarter l’IBV en évaluant les symptômes suivants. La présence de l’un de ces symptômes est suffisante pour justifier la prudence et des examens complémentaires.
- Les 5D
- Vertiges
- Diplopie, vision floue ou hémianopsie transitoire
- Crises de goutte (perte de pouvoir ou de conscience)
- Dysphagie (problèmes pour avaler)
- Dysarthrie (problèmes pour parler)
- 3 N’s
- Nystagmus
- Nausées ou vomissements
- Autres symptômes neurologiques
- 5 autres
- Légère sensation de tête ou évanouissement
- Désorientation ou anxiété
- Troubles dans les oreilles -. acouphènes
- Pâleur, tremblements, transpiration
- Paresthésie ou anesthésie fasciale.
Tests objectifs
Examen de la région cervicale
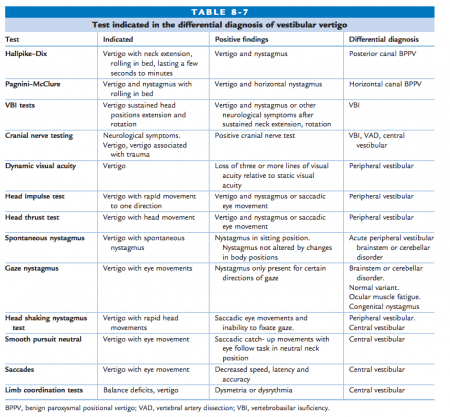
L’évaluation de la MC est complexe, car il n’existe pas de test diagnostique unique, spécifique et concluant. Aucun test ne peut à lui seul diagnostiquer la MC, mais que le raisonnement clinique des résultats d’un ensemble de tests, associés aux rapports subjectifs du patient et aux déficiences musculo-squelettiques cervicales, est le plus utile pour le diagnostic différentiel de la MC. Lors de l’évaluation, il est nécessaire de considérer l’examen subjectif en conjonction avec les résultats des dysfonctionnements musculo-squelettiques et sensorimoteurs cervicaux. Un examen cervical normal peut être effectué. Tout vertige signalé lors de l’évaluation cervicale indique la nécessité d’une investigation plus approfondie
Test de l’artère vertébrale
Le test de l’artère vertébrale est utilisé pour tester le flux sanguin de l’artère vertébrale, à la recherche de symptômes d’insuffisance et de maladie de l’artère vertébrale.
Lire la suite ici
Sens de la position cervicale
Exécution : Le patient est assis en face d’un mur sur une distance de 90cm avec un laser fixé sur un bandeau de cheveux. Le point de départ du laser est marqué sur le mur. Le patient effectue des mouvements de tête 1D avec les yeux fermés et essaie de reproduire la position neutre de sa tête.
Évaluation : Mesurez la distance entre le point de départ et le point où le laser s’arrête après le mouvement de la tête. La distance critique est de 7cm. Cette distance est également appelée « erreur de positionnement de l’articulation » (JPE).
Test de Romberg
Exécution : Le patient se tient debout, les deux pieds joints. Le test est d’abord effectué avec les yeux ouverts, puis avec les yeux fermés.
Évaluation : Vérifier si le patient a des vertiges ou perd son équilibre avec les yeux ouverts et/ou fermés. Rechercher les déviations, la direction des déviations et l’influence de la distraction.
Test de pointage des doigts
Exécution : Le patient est assis ou debout devant le thérapeute. Le patient doit suivre avec son index le doigt du thérapeute aussi précisément que possible sans le toucher.
Évaluation : Évaluer la direction du dépassement et du tremblement d’intention.
Test de Babinski-Weil
Exécution : Le patient marche 4 ou 5 pas en avant et en arrière, les yeux fermés et les deux bras tendus vers l’avant à la hauteur des épaules. Ceci est répété plusieurs fois sans ouvrir les yeux entre-temps.
Évaluation : Evaluez les déviations et la direction des déviations d’un schéma de marche avant et arrière droit. Les déviations consécutives peuvent former un motif typique assemblant une étoile. Comparer la largeur de la base d’appui (large vs étroite) entre la marche avec les yeux ouverts et fermés.
Test de nystagmus avec rotation cervicale
Performance : Évaluer le nystagmus spontané. On regarde d’abord les yeux du patient pendant que celui-ci regarde un point devant lui à une distance de plus de 2 mètres. Ensuite, on évalue la présence d’un nystagmus spontané pendant que le patient fixe des angles oculaires différents, par exemple en regardant vers le haut ou vers la gauche.
Évaluation : Vérifier la présence d’un nystagmus. Le nystagmus est un mouvement oculaire involontaire, rhytmique et osscilatoire. Un nystagmus spontané est un motif d’orientation vers un examen spécialisé, quelle que soit la direction, la fréquence ou la vitesse.
Mouvements oculaires saccadiques
Exécution : Le patient change rapidement son regard d’un point à un autre.
Évaluation : Évaluer la présence de dépassement ou de sous-dépassement des mouvements oculaires et de mouvements oculaires saccadiques aberrants.
Test de poursuite lisse
Exécution : Le patient garde la tête stable et essaie de suivre des yeux un objet qui se déplace lentement.
Évaluation : Rechercher des mouvements oculaires influents ou des saccades. D’autres symptômes reconnaissables peuvent être provoqués
Stabilité du regard
Exécution : Le patient essaie de garder les yeux fixés sur un objet stable alors que la tête est activement déplacée dans différentes directions.
Évaluation : Évaluer l’impossibilité de fixer et la présence de mouvements saccadiques ou aberrants du cou. D’autres symptômes reconnaissables tels que des vertiges, une vision floue et des nausées peuvent être provoqués.
Coordination œil-tête
Exécution : Le patient déplace d’abord ses yeux vers un objet fixe. Tout en gardant son regard fixé sur l’objet, il tourne sa tête vers l’objet. Ceci peut être effectué dans différentes directions : gauche, droite, haut, bas,….
Évaluation : Vérifier l’impossibilité de dissocier les mouvements des yeux et de la tête. D’autres symptômes reconnaissables peuvent être provoqués.
Test de chuchotement
Exécution : Le test peut être effectué lorsque le patient est assis ou debout. Effectuez le test à la hauteur du patient. Le thérapeute est assis ou debout derrière le patient, à bout de bras. Le patient se couvre une oreille et doit répéter les combinaisons qui lui sont chuchotées par le thérapeute. Il s’agit de six combinaisons de trois chiffres ou lettres. Par exemple : 66F, G8D, 1KL.
Évaluation : Le test est aberrant si le patient ne peut pas répéter plus de quatre combinaisons (sur six)
Vertige vestibulaire
Le vertige vestibulaire se caractérise par un début est soudain qui dure quelques minutes, quelques heures ou quelques jours, et s’accompagne de manifestations végétatives et de symptômes auditifs. Le vertige périphérique peut être différencié du vertige central, étant donné que le premier a souvent une durée plus courte et qu’il peut être accompagné d’une perte d’audition et/ou d’acouphènes, et qu’il n’y a pas de signes neurologiques.
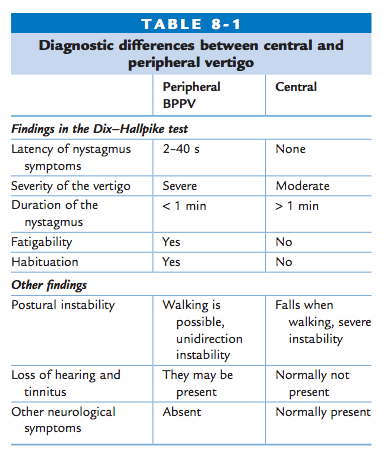
Le VPPB est le vertige vestibulaire périphérique le plus fréquent. Il se caractérise par l’apparition soudaine d’un vertige rotatoire qui dure généralement entre 10 et 30 secondes. Il peut être déclenché en se retournant dans le lit et en basculant la tête en arrière. Il se caractérise par sa courte durée, sa fatigue rapide, sa disparition lorsque la position qui l’a provoqué est maintenue et/ou changée et son apparition à chaque fois qu’une telle position est adoptée. Il peut cesser spontanément ou après des manœuvres de repositionnement des otolithes, et il réapparaît parfois après un certain temps.
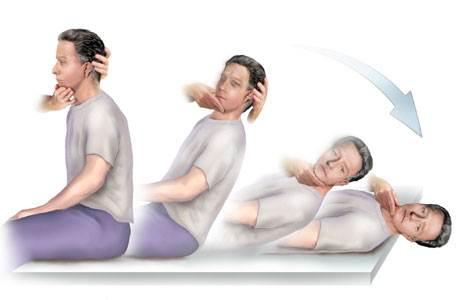
Manœuvre de Dix-Hallpike
Exécution : Le patient prend une position assise longue. La tête est tournée de 45° sur un côté. Le thérapeute aide le patient à se mettre rapidement en position de décubitus dorsal, la tête au-dessus du bord de la table dans 30° d’extension, en maintenant la rotation. Cette position est maintenue pendant au moins 30 secondes. Le test est répété avec la tête tournée de l’autre côté.
Évaluation : Notez si le test est positif pour la rotation de la tête vers la droite, vers la gauche ou les deux. Vérifier la survenue du vertige, la présence et la direction du nystagmus, le temps de latence et le temps avant la disparition du nystagmus/vertige.
Test de roulement
Réalisation : Ce test n’est réalisé que si le Dix-Hallpike est négatif mais qu’il y a une forte suspicion de BBPV. Le patient est allongé en décubitus dorsal, la tête fléchie à 30°. Le thérapeute aide le patient à rouler rapidement d’un côté. La tête reste en flexion de 30°. Cette position est maintenue pendant au moins une minute. Le test est répété avec une rotation vers l’autre côté.
Évaluation : Occurrence du vertige, présence et direction du nystagmus, temps de latence et temps avant la disparition du nystagmus/vertige.

Ressources
Nous recommandons vivement ce chapitre de livre pour une lecture plus approfondie – Torres Cueco R et Treleaven J. Approche clinique des vertiges d’origine cervicale. Chapitre 8 dans : Rafael Torres Cueco. Guide essentiel de la colonne cervicale : Syndromes cliniques et traitement manipulatif. Elsevier, 2017.
- Treleaven J, Jull G, Sterling M. Vertiges et instabilité après un coup de fouet cervical : traits caractéristiques et relation avec l’erreur de position de l’articulation cervicale. J Rehabil Med 2003 ; 35(1):36-43
- 2.0 2.1 2.2 2.3 2.4 2.5 2.6 2.7 Torres Cueco R and Treleaven J. Clinical Approach to Dizziness of Cervical Origin. Chapitre 8 dans : Rafael Torres Cueco. Guide essentiel de la colonne cervicale : Syndromes cliniques et traitement manipulatif. Elsevier, 2017.
- Furman J, Cass S. Troubles de l’équilibre : une approche par étude de cas. Philadelphie : F.A. Davis ; 1996.
- Tests otoneurologiques pour diagnostiquer les vertiges. http://www.lesvertiges.com/en/assessment.html
Leave a Reply