Vertigini cervicali: screening
Introduzione
Le vertigini e l’instabilità sono i sintomi più comuni associati al dolore al collo, soprattutto dopo un colpo di frusta. L’incidenza di sintomi pseudo-vertiginosi (come vertigini, capogiri, instabilità, testa leggera, squilibrio o instabilità) è molto alta in questo tipo di pazienti, tra il 40 e l’85%. I sintomi pseudo-vertiginosi possono avere un impatto emotivo significativo e possono essere collegati all’ansia, alla depressione e ai comportamenti di evitamento della paura, che possono avere effetti negativi sulla prognosi.
I sintomi possono essere molto vari nei pazienti con dolore al collo, e possono includere vertigini, testa leggera, instabilità, nausea e visione offuscata. Possono essere accompagnati da diversi segni oggettivi di disfunzione del controllo sensorimotorio, come l’alterazione del senso cinestetico cervicale, l’alterazione dei modelli di controllo motorio del collo, l’alterazione dell’equilibrio in piedi e l’alterazione della coordinazione oculomotoria e del collo.
I pazienti che soffrono di vertigini possono essere classificati in diversi sottogruppi sulla base di diverse caratteristiche. La vertigine cervicale è una delle possibili cause di vertigini. È stata definita come una sensazione specifica di cambiamento di orientamento spaziale e di squilibrio come conseguenza di un disturbo propriocettivo delle afferenze cervicali. Si verifica con certe posizioni e movimenti della colonna cervicale e può essere accompagnata da una sensazione di rigidità o dolore al collo. In questo momento non ci sono test diagnostici disponibili per affermare che le vertigini del paziente abbiano un’origine cervicogenica. Si tratta di una diagnosi di esclusione, il che significa che si devono prima escludere altre cause di vertigini.
Terminologia delle vertigini
La vertigine può essere descritta come una falsa sensazione di movimento che il soggetto prova in relazione all’ambiente o viceversa. Questo tipo di vertigine vera ha la sua origine nel sistema vestibolare e deve essere differenziato dalle vertigini o pseudo-vertigini di diversa eziologia.
Si classifica come vertigine periferica, quando l’alterazione avviene negli organi terminali del sistema vestibolare (utricolo, sacculo, canali semicircolari e porzione vestibolare dell’ottavo nervo cranico), o vertigine centrale, quando l’alterazione si trova nei nuclei vestibolari, nel cervelletto, nel nucleo periipoglossale e nei suoi diversi tratti di interconnessione nel sistema nervoso centrale (SNC). Nell’85% delle persone che presentano vertigini, l’origine è periferica, mentre il restante 15% è centrale.
La vertigine è un termine più ambiguo che viene descritto come una sensazione soggettiva di instabilità senza perdita oggettiva di equilibrio. Il paziente riferisce una sensazione di instabilità, ondeggiamento o debolezza, talvolta accompagnata da nausea.29 Mentre l’eziologia della vertigine è vestibolare, l’eziologia delle vertigini è molto varia.30 Può essere un sintomo caratteristico di un’alterazione del sistema visivo, di un’alterazione dei lobi parietali e temporali, del cervelletto, della fatica, dello stress, ecc., così come di una disfunzione o patologia della colonna cervicale.
Lo squilibrio è una perdita oggettiva di stabilità, senza percezione del movimento. Di solito è la conseguenza di un’alterazione dell’integrazione tra l’input sensoriale e le risposte motorie. Questo sintomo appare mentre si sta in piedi e si cammina, ed è assente quando si sta seduti o sdraiati. Un grave squilibrio in un paziente più giovane di solito indica una patologia centrale, nei pazienti anziani dovrebbe essere considerato una risposta normale associata all’età.
Cervicogenic Dizziness
Cervicogenic dizziness (CD) è stato definito da Furman e Cass come ‘una sensazione aspecifica di orientamento alterato nello spazio e disequilibrio originato da attività afferente anomala dal collo’.
Le sensazioni pseudo-vertiginose associate alla vertigine cervicogenica sono la conseguenza di un conflitto con le informazioni raccolte dai diversi sistemi sensoriali posturali. L’alterazione delle informazioni afferenti dei muscoli cervicali profondi e dei propriocettori articolari cervicali è la base fisiopatologica della CD.
C’è un consenso generale che riconosce che i pazienti con patologia cervicale possono sperimentare sintomi pseudo-vertiginosi. Quando vengono riferiti, questi sintomi dovrebbero essere indagati per confermare la loro relazione con la colonna cervicale o se sono di altra origine, dove potrebbe essere necessario riferirli a un medico per ulteriori indagini.
Diagnosi differenziale
La diagnosi differenziale delle vertigini cervicogeniche dovrebbe stabilire una correlazione tra le vertigini e la colonna cervicale, escludendo un disturbo vestibolare e una lesione neurovascolare, utilizzando la storia precedente del soggetto, la valutazione clinica delle menomazioni muscoloscheletriche cervicali e sensorimotorie rilevanti e l’uso di test funzionali vestibolari. Il criterio principale per la CD è che si deve concludere che un soggetto soffre di CD solo quando le altre patologie sono state escluse.
Valutazione soggettiva
La sensazione di vertigine è specifica della persona e del tipo di condizione. Le sensazioni più comuni espresse dai pazienti che soffrono di vertigini e disturbi dell’equilibrio sono:
- “La stanza gira, ho la nausea e sto male.”
- “Mi sento costantemente instabile.”
- “Mi sento stordito “ma non euforico” nonostante il fatto che non bevo mai.”
- “Quando mi piego in avanti, mi sembra che tutto giri e devo tenermi a qualcosa.”
- “Se inclino la testa all’indietro mi sento come se stessi per svenire.”
- “Mi sento costantemente instabile quando cammino.”
- “Improvvisamente ho sentito pressione e ronzio nell’orecchio e ho avuto le vertigini.”
- “Quando cammino mi sembra di sprofondare nel terreno.”
- “Quando giro la testa troppo velocemente, mi si offusca la vista.”
- “Ho avuto improvvisamente mal di stomaco e nausea, mi sono alzato e stavo male; la stanza girava. Pensavo di avere un virus intestinale.”
- “È come se avessi costantemente il mal di mare.”
- “È come se fossi spinto di lato e perdessi l’equilibrio.”
- “Barcollo quando cammino.”
Un paziente con CD riferisce una sensazione soggettiva di squilibrio, e non la vertigine rotatoria caratteristica della vertigine vestibolare. I sintomi della CD possono essere associati a sensazioni visive soggettive come visione offuscata e difficoltà di messa a fuoco. Ci dovrebbe anche essere una relazione temporale tra l’inizio della CD e altri sintomi del collo.
Escludere la VBI
La vertigine è il reclamo più comune associato all’insufficienza vertebrobasilare (VBI). La VBI è una condizione non comune, ma quando le vertigini sono presenti, prima di procedere con la gestione della fisioterapia è necessario escludere la VBI valutando i seguenti sintomi. La presenza di uno di questi sintomi è sufficiente per giustificare cautela e ulteriori indagini.
- 5D
- Vertigini
- Diplopia, visione offuscata o emianopia transitoria
- Attacchi di drop (perdita di potenza o di coscienza)
- Disfagia (problemi di deglutizione)
- Disartria (problemi nel parlare)
- 3 N’s
- Nistagmo
- Nausea o vomito
- Altri sintomi neurologici
- 5 altri
- Leggera vertigine o svenimento
- Disorientamento o ansia
- Disturbi alle orecchie – tinnito
- Pallore, tremori, sudorazione
- Paraestesia o anestesia fasciale.
Test oggettivi
Esame della regione cervicale
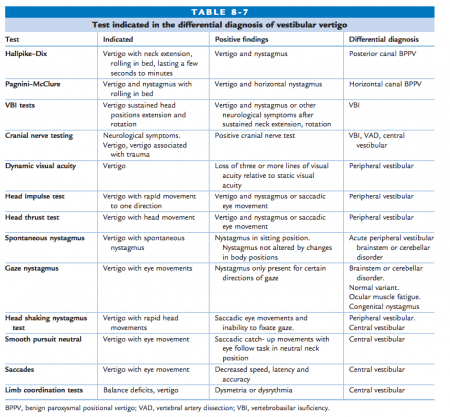
La valutazione della CD è complessa, poiché non esiste un singolo test diagnostico specifico e conclusivo. Nessun test da solo può diagnosticare la CD, ma il ragionamento clinico dei risultati in un cluster di test, associato ai rapporti soggettivi del paziente e alle menomazioni muscolo-scheletriche cervicali, è più utile per la diagnosi differenziale della CD. Nella valutazione è necessario considerare l’esame soggettivo in combinazione con i risultati della disfunzione muscolo-scheletrica cervicale e sensorimotoria. Un esame cervicale normale può essere eseguito. Qualsiasi vertigine riportata nella valutazione cervicale indica la necessità di ulteriori indagini
Test dell’arteria vertebrale
Il test dell’arteria vertebrale è usato per testare il flusso sanguigno dell’arteria vertebrale, alla ricerca di sintomi di insufficienza e malattia dell’arteria vertebrale.
Leggi di più qui
Senso della posizione cervicale
Performance: Il paziente si siede di fronte a un muro su una distanza di 90cm con un laser attaccato su una fascia per capelli. Il punto di partenza del laser è segnato sul muro. Il paziente esegue dei movimenti 1D della testa con gli occhi chiusi e cerca di riprodurre la sua posizione neutra della testa.
Valutazione: Misurare la distanza tra il punto di partenza e il punto in cui il laser si ferma dopo il movimento della testa. La distanza critica è di 7 cm. Questo è anche chiamato “errore di posizionamento delle articolazioni” (JPE).
Test di Romberg
Performance: Il paziente sta in piedi con entrambi i piedi uniti. Il test viene eseguito prima con gli occhi aperti, poi con gli occhi chiusi.
Valutazione: Controllare se il paziente ha le vertigini o perde l’equilibrio con gli occhi aperti e/o chiusi. Cercare le deviazioni, la direzione delle deviazioni e l’influenza della distrazione.
Test del dito puntato
Performance: Il paziente è seduto o in piedi davanti al terapista. Il paziente deve seguire con il dito indice il dito del terapeuta nel modo più preciso possibile senza toccarlo.
Valutazione: Valutare la direzione dell’overshoot e il tremore intenzionale.
Test Babinski-Weil
Performance: Il paziente cammina per 4 o 5 passi in avanti e indietro con gli occhi chiusi ed entrambe le braccia tese in avanti all’altezza delle spalle. Questo viene ripetuto un paio di volte senza aprire gli occhi nel frattempo.
Valutazione: Valutare le deviazioni e la direzione delle deviazioni di un modello di camminata dritta in avanti e all’indietro. Le deviazioni consecutive possono formare un modello tipico che assembla una stella. Confrontare la larghezza della base d’appoggio (larga o stretta) tra il camminare con gli occhi aperti e quelli chiusi.
Test del nistagmo con rotazione cervicale
Performance: Valutare il nistagmo spontaneo. Prima si guardano gli occhi del paziente mentre il paziente guarda un punto di fronte a lui ad una distanza di più di 2 metri. Poi si valuta la presenza di un nistagmo spontaneo mentre il paziente guarda da diversi angoli degli occhi, come guardare verso l’alto o verso sinistra.
Valutazione: Verificare la presenza di un nistagmo. Il nistagmo è un movimento oculare involontario, ritmico, osscilatorio. Un nistagmo spontaneo è un motivo di rinvio per un esame specialistico, indipendentemente dalla direzione, dalla frequenza o dalla velocità.
Movimenti oculari saccadici
Performance: Il paziente cambia rapidamente lo sguardo da un punto all’altro.
Valutazione: Valutare la presenza di overshoot o undershoot dei movimenti oculari e di movimenti oculari saccadici aberranti.
Test dell’inseguimento liscio
Performance: Il paziente mantiene la testa ferma e cerca di seguire con gli occhi un oggetto che si muove lentamente.
Valutazione: Cercare movimenti oculari influenti o saccadi. Altri sintomi riconoscibili possono essere provocati
Stabilità dello sguardo
Performance: Il paziente cerca di mantenere gli occhi fissi su un oggetto stabile mentre la testa viene mossa attivamente in diverse direzioni.
Valutazione: Valutare l’impossibilità di fissare e la presenza di movimenti saccadici o aberranti del collo. Altri sintomi riconoscibili come vertigini, visione offuscata e nausea possono essere provocati.
Coordinazione occhio-testa
Performance: Prima il paziente muove gli occhi verso un oggetto fisso. Mantenendo lo sguardo fisso sull’oggetto, gira la testa verso l’oggetto. Questo può essere eseguito in diverse direzioni: sinistra, destra, su, giù,…
Valutazione: Verificare l’impossibilità di dissociare i movimenti degli occhi e della testa. Altri sintomi riconoscibili possono essere provocati.
Test del sussurro
Esecuzione: Il test può essere eseguito mentre il paziente è seduto o in piedi. Eseguire il test all’altezza del paziente. Il terapista è seduto o in piedi dietro il paziente a distanza di un braccio. Il paziente si copre un orecchio e deve ripetere le combinazioni che vengono sussurrate dal terapeuta. Si tratta di sei combinazioni di tre numeri o lettere. Per esempio: 66F, G8D, 1KL.
Valutazione: Il test è aberrante se il paziente non può ripetere più di quattro combinazioni (su sei)
Vertigine vestibolare
La vertigine vestibolare è caratterizzata da un esordio improvviso che dura minuti, ore o giorni, ed è accompagnata da manifestazioni vegetative e sintomi uditivi. La vertigine periferica può essere differenziata dalla vertigine centrale, dato che la prima ha spesso una durata più breve e può essere accompagnata da perdita dell’udito e/o acufeni, e non ci sono segni neurologici.
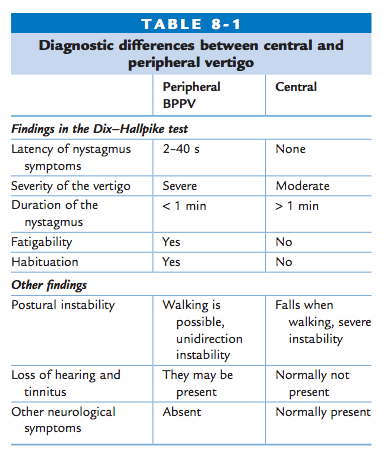
BPPV è la vertigine vestibolare periferica più comune. È caratterizzata da un inizio improvviso di vertigine rotazionale che dura tipicamente tra i 10 e i 30 secondi. Può essere scatenata rotolando nel letto e inclinando la testa all’indietro. Si caratterizza per la sua breve durata, il rapido affaticamento e la scomparsa quando la posizione che l’ha provocata viene mantenuta e/o modificata e la comparsa ogni volta che tale posizione viene adottata. Può cessare spontaneamente o dopo manovre di riposizionamento degli otoliti, e talvolta ricompare dopo un po’ di tempo.
Manovra di Dix-Hallpike
Performance: Il paziente assume una posizione seduta lunga. La testa è girata di 45° su un lato. Il terapista assiste il paziente che si mette rapidamente in posizione supina con la testa sopra il bordo del tavolo in 30° di estensione, mantenendo la rotazione. Questa posizione è mantenuta per almeno 30 secondi. Il test viene ripetuto con la testa girata dall’altro lato.
Valutazione: Notare se il test è positivo per la rotazione della testa a destra, a sinistra o entrambi. Controllare la presenza di vertigini, la presenza e la direzione del nistagmo, il tempo di latenza e il tempo prima che il nistagmo/vertigine sia scomparso.
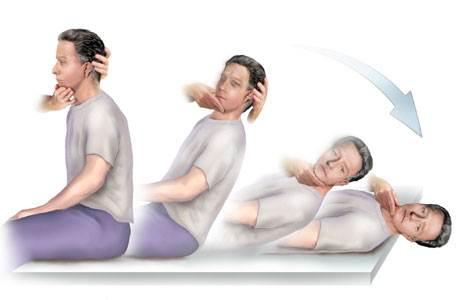
Roll test
Performance: Questo test viene eseguito solo se il Dix-Hallpike è negativo ma c’è un forte sospetto di BBPV. Il paziente giace supino con la testa flessa a 30°. Il terapista assiste il paziente che rotola rapidamente su un lato. La testa rimane a 30° di flessione. Questa posizione è mantenuta per almeno un minuto. Il test viene ripetuto con la rotazione verso l’altro lato.
Valutazione: Presenza di vertigini, presenza e direzione del nistagmo, tempo di latenza e tempo prima che il nistagmo/vertigine sia scomparso.

Risorse
Si consiglia vivamente questo capitolo del libro per ulteriori letture – Torres Cueco R e Treleaven J. Clinical Approach to Dizziness of Cervical Origin. Capitolo 8 in: Rafael Torres Cueco. Guida essenziale alla colonna vertebrale cervicale: Sindromi cliniche e trattamento manipolativo. Elsevier, 2017.
- Treleaven J, Jull G, Sterling M. Dizziness and unsteadiness following whiplash injury: characteristic features and relationship with cervical joint position error. J Rehabil Med 2003; 35(1):36-43
- 2.0 2.1 2.2 2.3 2.4 2.5 2.6 2.7 Torres Cueco R and Treleaven J. Clinical Approach to Dizziness of Cervical Origin. Capitolo 8 in: Rafael Torres Cueco. Guida essenziale alla colonna vertebrale cervicale: Sindromi cliniche e trattamento manipolativo. Elsevier, 2017.
- Furman J, Cass S. Disturbi dell’equilibrio: un approccio basato su casi. Filadelfia: F.A. Davis; 1996.
- Test otoneurologici per diagnosticare le vertigini. http://www.lesvertiges.com/en/assessment.html
Leave a Reply