Gastroduodenostomia
Gastroduodenostomia
Määritelmä
Gastroduodenostomia on todella kirurginen kunnostustoimenpide, jonka avulla potilaan mahalaukun ja ohutsuolen ensimmäisen osan välille tehdään upouusi linkki.
Tarkoitus
Gastroduodenostomia on todella ruoansulatuskanavan kunnostustoimenpide. Se saatetaan suorittaa mahasyövän, pylorusventtiilin toimintahäiriön, mahalaukun tukoksen ja mahahaavan yhteydessä. Kuten ruoansulatuskanavan rekonstruktiotekniikka, se tehdään lähes aina täydellisen tai osittaisen gastrektomian jälkeen. Prosessia kutsutaan myös Billroth I -prosessiksi. Hyvänlaatuisissa sairauksissa gastroduodenostomia voi olla suositeltavin rekonstruktiomuoto normaalin ruoansulatuskanavan fysiologian palauttamisen vuoksi. Useat tutkimukset ovat vahvistaneet prosessin edut, koska se säilyttää pohjukaissuolikanavan. Verrattuna gastrojejunostomiaan, jota kutsutaan myös Billroth II -menetelmäksi ja jolla tarkoitetaan kirurgista yhteyttä mahalaukusta jejunumiin, gastroduodenostomian on osoitettu johtavan vähäisempään haiman ja sappiteiden toiminnan muuttumiseen sekä mahalaukun haavaumien ja tulehdusten vähäisempään esiintymiseen. Syövän vuoksi tehtyjen mahalaukunpoistoleikkausten jälkeen tehdyt gastroduodenostomiat ovat kuitenkin kiistanalainen aihe. Kuitenkin , näyttää olevan ehdoton hyöty suorittaa gastroduodenostomies yli gastrojejunostomies, kirurgit ovat kasvaneet olla ei halua suorittaa gastroduodenostomies koska mahdollinen tukos alkaa kirurgisen yhteyden koska kasvaimen uusiutumisen.
Sillä, gastroduodenostomia erityisesti suoritetaan kirurgisia toimenpiteitä pahanlaatuisten mahalaukun kasvainten, noudattaa yleisiä periaatteita onkologisen kirurgian, kohdistetaan vähintään 2 cm marginaali ympärillä kasvaimia. Koska mahalaukun adenokarsinoomat kuitenkin usein metastasoituvat nopeasti ja ovat siksi paikallisesti invasiivisia, on harvinaista löytää hyviä kirurgisia ehdokkaita. Tällaisten potilaiden mahalaukun kasvaimet poistetaankin hyvin harvoin gastroduodenostomian avulla. Mahahaavaumille tehdään monissa tapauksissa distaalinen gastrektomia ja sen jälkeen gastroduodenostomia tai gastrojejunostomia, mitkä ovat suositeltavimpia menetelmiä yksinkertaisesti siksi, että ne poistavat sekä haavauman että myös sairaan antrumin.
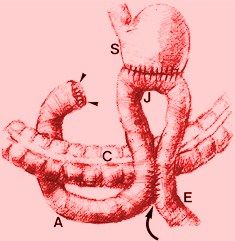
Kuvaus
Mahalaukun palan poistamisen jälkeen lääkäri kiinnittää jäljelle jäävän palan uudelleen kohti jäljelle jäävää suolta. Billroth I -gastroduodenostomia yhdistää erityisesti mahalaukun yläosan pohjukaissuoleen. Tyypillisesti prosessi vaatii ligatoinnin oikeasta mahalaukun suonista ja valtimoista sekä verenkierrosta kohti pohjukaissuolta. Pohjukaissuolen ja mahalaukun luumen suljetaan ehdotetussa resektiokohdassa. Kun sairaat kudokset on leikattu, mahalaukku suljetaan 50-prosenttisesti kerroksittain, alkaen pienemmän kaarevuuden asteesta, ja jätetään lommo lähelle pohjukaissuolen halkaisijaa. Gastroduodenostomia tehdään samoin kuin ohutsuolen end-to-end-anastomoosi, mikä tarkoittaa kahden yleensä erillisen tilan tai elimen välille luotua lommoa. Vaihtoehtoisesti Billroth I -prosessi saatetaan suorittaa niittilaitteilla.
Demografia
Vatsasyöpä oli maailman tyypillisin syöpätyyppi 1970-luvulla ja 1980-luvun alussa. Esiintyvyydessä on merkittäviä vaihteluita maailmanlaajuisesti. Määrät ovat korkeimmat Japanissa ja Itä-Aasiassa, mutta eri puolilla maailmaa sijaitsevilla alueilla, kuten Itä-Euroopassa ja Latinalaisen Amerikan alueilla, esiintyvyys on korkea. Esiintyvyysluvut ovat yleensä alhaisemmat Euroopan maissa ja myös Yhdysvalloissa. Mahasyövän esiintyvyys- ja kuolleisuusluvut sattuvat olemaan laskussa useiden vuosikymmenten ajan monilla maailman alueilla.
Kuka suorittaa prosessin ja missä se voidaan suorittaa?
Gastroduodenostomia suoritetaan gastroduodenostomian kirurgi on koulutettu gastroenterologian, haara huumeiden, jotka ovat vastuussa sairauksien ruoansulatuskanavan. Anestesialääkäri vastaa anestesian antamisesta, ja myös operaatio suoritetaan sisällä sairaalassa.
Diagnostiikka/Valmistelu
Jos potilaan gastroduodenostomia tehdään mahasyövän vuoksi, diagnoosi vahvistetaan yleensä käyttämällä seuraavia testejä:
- Endoskooppinen ultraäänitutkimus (EUS): EUS täydentää CT:llä saatuja tietoja. Erityisesti kasvaimen invaasion syvyys, joka sisältää invaasion läheisiin elimiin, voidaan arvioida paremmin EUS:llä kuin CT:llä.
- Tietokonetomografia (CT): Rintakehän, vatsan ja lantion tietokonetomografia otetaan yleensä apuna kasvaimen laajuuden, solmukkeiden osallistumisen ja etäpesäkkeiden arvioinnissa.
- Endoskopia ja bariumröntgenkuvat: Endoskopian etuna on se, että se mahdollistaa epäsäännöllisyyksien suoran visualisoinnin ja suunnattujen koepalojen ottamisen. Bariumröntgenkuvat eivät helpota biopsioiden ottamista, mutta ne ovat vähemmän invasiivisia ja voivat antaa liikkuvuuteen liittyviä tietoja.
- Laparoskopia: Tämä menetelmä mahdollistaa vatsan sisätilojen tutkimisen valaistun putken avulla.
Mahahaavan diagnosointi tehdään yleensä erilaisen tyypillisen kliinisen anamneesin perusteella. Tällaiset rutiininomaiset laboratoriokokeet, kuten täydellinen verenkuva ja rautatutkimukset, saattavat auttaa havaitsemaan ongelmaan viittaavan anemian. Suorittamalla korkean tarkkuuden endoskopia ottamalla useita limakalvobiopsianäytteitä mahahaavan diagnoosi voitaisiin varmistaa. Lisäksi tehdään usein ruoansulatuskanavan yläosan röntgentutkimuksia. Leikkauksen valmisteluihin kuuluu nenämahalaukun dekompressio ennen anestesian antamista, antibioottien antaminen suonensisäisesti tai lihaksensisäisesti, suonensisäisten linjojen kiinnittäminen elektrolyyttien antamista varten sekä tapa saada yhteensopivaa verta. Nenämahaletkun pitämiseen perustuva imu on välttämätöntä, kun on todisteita tukoksesta. Perusteellinen lääkärintarkastus, mukaan lukien hematologiset tutkimukset, saattaa osoittaa, että ennen leikkausta tarvitaan verensiirtoja. Kaikkiin potilaisiin tulisi varautua systeemisillä antibiooteilla; vatsaontelon pesusta tetrasykliinillä juuri ennen leikkausta saattaa olla jotain hyötyä.
Tärkeitä kysymyksiä, joita potilaan tulisi kysyä lääkäriltä:
- Kuinka kauan se päättää yrittää päästä leikkauksesta yli?
- Mitä tapahtuu leikkauksen aikana?
- Miten monta gastroduodenostomiaa lääkäri tekisi vuosittain?
- Millaista anestesiaa aiotaan käyttää?
- Milloin voi olla valmis palaamaan töihin ja/tai jatkamaan normaaleja aktiviteetteja?
- Voidaanko arpina pitää?
- Mitkä olisivat gastroduodenostomian riskit?
Riskit
Gastroduodenostomiaan liittyy suurin osa samoista riskeistä kuin kaikkiin muihinkin yleisanestesiassa suoritettaviin suuriin vatsaontelon leikkauksiin, esimerkiksi haavaongelmat, nielemisvaikeudet, infektiot, pahoinvointi ja veren hyytyminen.
Gastroduodenostomiaan liittyy myös spesifisempiä riskejä, kuten:
- Duodenogastrinen refluksi, joka johtaa jatkuvaan oksenteluun.
- Dumping-oireyhtymä, joka tapahtuu aterian jälkeen ja näkyy hikoiluna, vatsakipuna, oksenteluna, huimauksena ja ripulina.
- Tarvittavien ravintoaineiden, erityisesti raudan, huono imeytyminen potilailla, joilta on mahdollisesti poistettu jokin osa mahalaukusta.
- Matalat glukoosipitoisuudet aterian jälkeen.
- Alkaalinen refluksimaitotulehdus, jolle on ominaista vatsakipu, sapen oksentelu, ruokahalun väheneminen ja raudanpuuteanemia.
Normaalit tulokset
Gastroduodenostomian tuloksia pidetään normaaleina, kun jatkuvuus ruoansulatuskanavasta on palautettu.
Sairastuvuus ja kuolleisuus
Mahalaukun tukkeutumisen yhteydessä gastroduodenostomia on radikaalein toimenpide. Sitä ehdotetaan kaikkein valitettavimmissa tapauksissa, ja sen on osoitettu tuottavan hyviä tuloksia mahalaukun tukoksen lievittämisessä useimmilla potilailla. Kaiken kaikkiaan gastroduodenostomian tulokset ovat hyviä tai erinomaisia 85 prosentissa mahalaukun tukkeutumistapauksista. Syöpätapauksissa mahalaukun karsinooman poiston jälkeisen gastroduodenostomian jälkeisen elossaoloajan mediaaniksi raportoidaan edelleen 72 päivää, vaikka useilla potilailla elossaoloaika piteni 3-4 vuoden aikana.
Jälkihoito
Leikkauksen jälkeen yksilö toimitetaan heräämöön, jossa seurataan keskeisiä oireita. Suonensisäistä neste- ja elektrolyyttihoitoa jatketaan, kunnes suun kautta tapahtuva saanti jatkuu. Pieniä aterioita hyvin sulavasta ruokavaliosta löytyy 6 tunnin välein alkaen 24 tuntia leikkauksen jälkeen. Parin päivän kuluttua otetaan vähitellen käyttöön tyypillinen laihdutusohjelma. Siihen liittyvän gastriitin hoitoa saatetaan jatkaa välittömästi leikkauksen jälkeen.
Vaihtoehdot
Haavaumien hoidon osalta gastroduodenostomiatoimenpiteen tarve on vähentynyt huomattavasti viimeisten 20-30 vuoden aikana, koska on löydetty kaksi uutta lääkitysluokkaa ja myös vastuullisen pöpön (Helicobacter pylori) esiintyminen mahalaukussa. Lääkkeitä ovat H2-salpaajat, esimerkiksi simetidiini ja ranitidiini, sekä protonipumpun estäjät, esimerkiksi omepratsoli; nämä pysäyttävät onnistuneesti hapon tuotannon. H. pylori voidaan poistaa useimmilta sairastuneilta yhdistelmähoidolla, joka sisältää antibiootteja ja vismuttia. Jos joku tarvitsee ruoansulatuskanavan rekonstruktiota, ei ole mitään vaihtoehtoa gastroduodenostomialle.
Leave a Reply