Bosses génitales
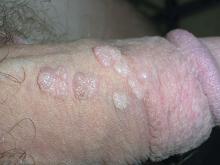
Le MF a diagnostiqué chez ce patient un condylome acuminé, également connu sous le nom de verrues génitales. Les verrues étaient bien kératinisées puisque le patient était circoncis et que les verrues n’étaient pas sous le prépuce. Les verrues génitales trouvées dans la zone humide sous le prépuce des hommes non circoncis ont tendance à ressembler davantage à des choux-fleurs.
Les verrues génitales sont causées par une infection au papillomavirus humain, qui englobe une famille de virus à ADN double brin principalement transmis sexuellement. La période d’incubation après exposition varie de 3 semaines à 8 mois.
Les verrues anogénitales sont la maladie virale sexuellement transmissible (MST) la plus courante aux États-Unis. Il y a environ un million de nouveaux cas de verrues génitales par an aux États-Unis. La plupart des infections sont transitoires et disparaissent dans les 2 ans, mais certaines infections persistent et réapparaissent, causant beaucoup de détresse aux patients.
Le diagnostic est généralement clinique. Les verrues génitales sont généralement asymptomatiques et se présentent sous forme de lésions exophytiques de couleur chair sur les organes génitaux, notamment le pénis, la vulve, le vagin, le scrotum, le périnée et la peau périanale. Les verrues externes peuvent se présenter sous la forme de petites bosses, ou elles peuvent être plates, verruqueuses ou pédonculées.
Le MF a discuté des antécédents de rapports sexuels non protégés du patient et lui a recommandé de subir un dépistage d’autres MST. Le patient ne pensait pas avoir le virus de l’immunodéficience humaine (VIH), mais était disposé à subir un test de dépistage de ce virus et de la syphilis. Il a nié tout écoulement urétral ou toute sensation de brûlure à la miction, mais il voulait également subir un dépistage de la gonorrhée et de la chlamydia. Le MF a demandé des tests sanguins pour la syphilis et le VIH et un dépistage urinaire de la gonorrhée et de la chlamydia qui étaient tous négatifs.
Après avoir discuté des options de traitement, le patient a opté pour la cryothérapie. Le MF a pulvérisé le condylome avec de l’azote liquide en utilisant un cycle de gel/dégel/congélation et a offert au patient une ordonnance pour une crème à l’imiquimod. Cependant, la patiente a préféré revenir pour une nouvelle cryothérapie. Un rendez-vous de suivi a été fixé pour 3 semaines.
Les photos et le texte pour Photo Rounds Friday sont une courtoisie de Richard P. Usatine, MD. Ce cas a été adapté de : Mayeaux EJ, Usatine R. Dans : Usatine R, Smith M, Mayeaux EJ, et al, eds. Color Atlas of Family Medicine. 2nd ed. New York, NY : McGraw-Hill ; 2013:759-765.
Pour en savoir plus sur l’Atlas des couleurs de la médecine familiale, voir : www.amazon.com/Color-Family-Medicine-Richard-Usatine/dp/0071769641/
Vous pouvez maintenant obtenir la deuxième édition de l’Atlas des couleurs de la médecine familiale sous forme d’application en cliquant sur ce lien : usatinemedia.com
.
Leave a Reply