Ileo-cecectomie laparoscopică pentru boala Crohn cu anastomoză capsată lateral: 21 de cazuri consecutive
Articol de cercetare
Laparoscopic Ileo-Cecectomy for Crohn’s Disease with Side to Side Stapled Anastomosis: 21 de cazuri consecutive
Gianfranco Cocorullo1, Valentina Giaccaglia2*, Roberta Tutino1, Maria Cappello3, Nicola Falco1, Tommaso Fontana1, Giuseppe Salamone1 și Gaspare Gulotta1
1Departamentul de chirurgie generală și de urgență, Spitalul Universitar ‘Paolo Giaccone’, Italia
2Departamentul de Științe Chirurgicale și Medicale și Medicină Translațională, Universitatea Sapienza din Roma, Italia
3Departamentul de Gastroenterologie, Spitalul Universitar ‘Paolo Giaccone’, Italia
*Autor corespondent: Valentina Giaccaglia, Departmentof Surgical and Medical Sciencesand Translational Medicine, GeneralSurgery 1 Unit, Sant’Andrea UniversityHospital, ‘Sapienza’ University of Rome,Via di Grottarossa 1085, 00189 Rome,Italy
Published: 06 Mar, 2017
Cite this article as: Cocorullo G, Giaccaglia V, Tutino R,Cappello M, Falco N, Fontana T, etal. Laparoscopic Ileo-Cecectomy forCrohn’s Disease with Side to SideStapled Anastomosis: 21 ConsecutiveCases. Clin Surg. 2017; 2: 1331.
Abstract
Introducere: Iileul terminal este tractul cel mai implicat în boala Crohn, iar obstrucția sa esteuna dintre cele mai frecvente complicații. Chirurgia joacă un rol important atât în managementul stenozelor cronice, cât și în complicațiile acute care nu se ameliorează cu terapia medicală.
Metode: Am investigat rezultatele ileo-cecectomiei laparoscopice cu anastomoză mecanică la pacienții afectați de boala Crohn, evaluând siguranța intraoperatorie și rezultatele postoperatorii, cum ar fi sângerarea și scurgerile anastomotice.
Rezultate: Din ianuarie 2011 până în decembrie 2015, 21 de pacienți au fost supuși unei ileo-cecectomii laparoscopice cu anastomoză extracorporeală ileo-colică laterală anti-peristaltică capsată pentru boala Crohn complicată. Doisprezece pacienți (57,1%) au fost internați în regim de urgență. Durata medie în sala de operație a fost de 154 de minute; la 4 pacienți a fost necesară conversia la tehnica deschisă. Rata totală de morbiditate a fost de 19%, cu 2 reoperații (9,5%), una din cauza sângerării pe linia de capse și cealaltă din cauza scurgerilor anastomotice (4,7%). Durata medie de spitalizare la pacienții necomplicați și complicați a fost de 5,8 și 14 zile.
Concluzie: În managementul bolii Crohn complicate, ileo-cecectomia laparoscopică cu anastomoză extracorporeală capsată pare a fi o tehnică sigură, în ciuda caracterului bine cunoscutfistulizant al bolii, și, de asemenea, ușor de realizat.
Cuvintele cheie: Boala Crohn; Ileo-cecectomie; Laparoscopie
Introducere
Chirurgia joacă un rol principal în managementul complicațiilor obstructive și septice în boala Crohn (CD). Cu toate acestea, la acest grup de pacienți, riscul de complicații chirurgicale este foarte ridicat din cauza inflamației transmurale a peretelui intestinal și a complicațiilor septice care rezultă. Tratamentul chirurgical electiv este propus în cazul pacienților cu subocluzie din cauza stenozelor, a fistulelor cronice sau la pacienții cu indice mare de CD (>220) cu o boală ileo-cecală . Obstrucția intestinală acută este cea mai frecventă complicație a DC; de obicei, 35-54% din aceste cazuri privesc ileonul terminal; boala jejunală (22-36%) sau cea colonică (5-17%) pot provoca, de asemenea, ocluzie. În prezentarea obstructivă acută, trebuie încercat mai întâi tratamentul medical, dacă nu apare peritonita saufebra . Recent, datorită dezvoltării de noi medicamente și, în special, după utilizarea agenților anti-factori de necroză tumorală (TNF), mulți pacienți ar putea să se amelioreze semnificativ, evitând sau cel puțin întârziind abordarea chirurgicală . Din păcate, anticorpii monoclonali, cum ar fi agenții anti-TNF, pot crește riscul de limfom, neoplasme cutanate sau alte afecțiuni limfoproliferative la pacienții tratați pe termen lung. Uneori, în ciuda tratamentului medical agresiv, se poate dezvolta o enterită granulomatoasă, care duce la îngroșarea cicatricilor și la stenoză, cu simptome obstructive care necesită intervenție chirurgicală. În mod normal, colectomia dreaptă sau rezecțiile mai extinse nu sunt recomandate, iar tehnicile de conservare a țesuturilor sunt preferate,protejând pacienții de sindromul intestinului scurt. Rezecția ileonului terminal și a cecului este cea mai frecventă abordare chirurgicală și se realizează atât în prezentările acute, cât și în cele cronice.
În acest studiu am investigat siguranța și eficacitatea ileo-cecectomiei laparoscopice pentru DC, cu scopul de a combina avantajele chirurgiei minim invazive cu o filozofie adaptată și de economisire a țesuturilor.
Materiale și metode
Am efectuat un studiu retrospectiv, analizând datele pacienților care au suferit o ileo-cecectomie laparoscopică pentru DC în departamentul nostruîntre ianuarie 2011 și decembrie 2015. Criteriile de includere au fost:pacienți cu boala Crohn ileo-cecectomie complicată, necesitândintervenție chirurgicală. Pentru a fi diagnosticați cu CD, toți pacienții au fost supuși unei colonoscopii complete, fiind găsite următoarele trei semne endoscopice majore: ulcere aftoase, aspect de pavaj și leziuni discontinue (skip areas) . Pentru indicele de activitate al bolii Crohn, l-am folosit pe cel publicat de Best WR, unde valori ale indicelui de 150 și mai mici sunt asociate cu o boală liniștită, iar valori de peste 450 sunt observate cu o boală extrem de severă . Criteriile de excludere au fost:pacienți supuși unei ileo-cecectomii pentru apendicită complicatăde etiologie necunoscută. Datele pacienților au fost colectate din baza de date a spitalului și din fișele pacienților, concentrându-se pe complicațiile intra și postoperatorii, cum ar fi: conversiile de la laparoscopie la laparotomie, timpul petrecut în sala de operație, reoperarea, scurgerile anastomotice, sângerarea postoperatorie și durata șederii în spital. Protocolul a fost aprobat de către Comitetul de Etică al instituției implicate în acest studiu: Spitalul Universitar „Paolo Giaccone”, Palermo, Italia. Consimțământul informat în scris a fost semnat de toți pacienții, înainte de includerea în studiu.
Managementul pacientului înainte de operație
În departamentul nostru, pacienții cu DC sunt evaluați de o echipă multidisciplinară, care include chirurg, gastroenterolog și radiolog, pentru a obține o luare de decizie comună. La pacienții cu stricturi, dacă abordarea conservatoare nu a îmbunătățit tabloul clinic și o enterografie prin rezonanță magnetică (IRM) a demonstrat persistența stricturii, se dă indicația chirurgicală. În cazul în care sunt prezente colecții, se oferă de obicei un prim management neoperator, cu un drenaj percutanat ghidat prin tomografie computerizată (CT) sau ultrasunete (US). Dacă sepsisul este controlat, se continuă terapia conservatoare; la pacienții cu tablou septic persistent, se urmărește abordarea chirurgicală.
Tehnica chirurgicală
Antibioterapia (o combinație de Ciprofloxacină 50 0mg șiMetronidazol 500 mg) se administrează cu 30 de minute înainte de începereaoperației, apoi Ciprofloxacina se continuă de 2 ori pe zi șiMetronidazolul de 3 ori pe zi până la controlul ambulatoriu după externarea din spital (în mod normal între a 7-a și a 10-a zi postoperatorie,POD) și apoi se continuă dacă este necesar, în funcție deactivitatea CD. Atât sonda nazogastrică (NG), cât și cateterul urinar sunt plasate înainte de incizia chirurgicală și sunt îndepărtate în prima POD. Abordarea laparoscopică a ileo-cecectomiei începe cu poziționarea trocarelor; noi folosim tehnica celor 3 trocare: un port de cameră peri-ombilical de 10/12 mm, un acces operator de 5 mm în hipocondrul stâng și un alt port de 5 mm în fosa iliacă stângă. În primul rând, se efectuează o evaluare atentă a întregului intestin pentru a descoperi prezența stenozelor, fistulelor, abceselor sau orice alte aspecte patologice legate de DC. Spre deosebire de colectomia laparoscopică pentru cancer, care începe cu ligatura vasculară, în cazurile de CD se mobilizează mai întâi ileonul terminal și colonul drept, pentru a efectua o evaluare corectă a grosimii mezenterice, de obicei considerabil crescută în CD, și apoi ligatura vasculară. Dacă grosimea mezenterică permite efectuarea unei bune disecții vasculare, se efectuează ligatura laparoscopică. În cazurile cu o creștere importantă a grosimii mezenterice,considerăm că controlul laparoscopic nu este suficient de sigur și efectuăm exteriorizarea coletului printr-o mică laparotomie transversală în flancul drept, cu ligatură vasculară tradițională. După rezecție, anastomoza se realizează în mod extracorporal, lateral, antiperistaltic, cu un capsator liniar Touchstone (TouchstoneInternational Medical Science Co., Ltd, Suzhou, China), cu cartușele de 38 și 45 mm (LC8038 și, respectiv, LC8045), așa cum se arată în figurile 1 și 2 . În toate cazurile, cu excepția unuia, am folosit cartușul albastru, iar la un singur pacient a fost folosit cartușul verde din cauza grosimii deosebite a peretelui intestinal. Un dren tubular a fost lăsat încavitatea abdominală și a fost îndepărtat în a doua până la a patra zi postoperatorie (POD).
Managementul pacientului în perioada postoperatorie
Pacienții continuă nimic per os (NPO) și alimentația parenterală totală (TPN) până la primul sunet intestinal. Terapia analgezicăse administrează în prima și în a doua POD cu 2 ml/pompă gelastomerică/min (morfină 10 mg + ketorolac 30 mg + NaCl 0,9%46 ml pe zi). Pacienții sunt mobilizați încă din prima POD, iar sunetele intestinale se înregistrează de obicei în a doua POD. În mod normal, pacienții au fost externați între a 5-a și a 7-a POD.
Figura 1a și b
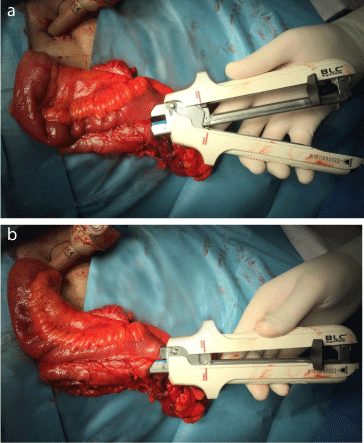
Figura 1a și b
Anastomoza se realizează într-o extracorpură, side toside, anti-peristaltică, cu un capsator liniar Touchstone LC80, cu cartușul „albastru” de 38 mm (Touchstone International Medical Science Co., Ltd,Suzhou, China).
Figura 2
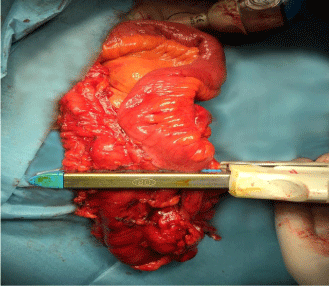
Figura 2
După ce se realizează anastomoza, locul de introducere a staplerului este închis și rezecat cu un alt cartuș al aceluiași instrument (capsator liniar Touchstone LC8038).
Rezultate
Din ianuarie 2011 până în decembrie 2015, douăzeci și unu de paciențiau fost supuși unei ileo-cecectomii laparoscopice pentru boala Crohn complicată. Vârsta medie a fost de 41, 8 ani (Sd. 20,5); au fost 9 femeiși 12 bărbați. Doisprezece pacienți au fost internați în regim de urgență (57,1%). În acest grup, durata medie de spitalizare pre-intervenție a fost de 12 zile (Sd 6,3); între aceștia, 9 pacienți au fost supuși unei abordări conservatoare și, în cele din urmă, au fost supuși unei intervenții chirurgicale din cauza persistenței distorsiunilor și a tabloului ocluziv, diagnosticat cu MRE; 3 pacienți au avut nevoie de o intervenție chirurgicală urgentă pentru a obține controlul sepsisului. Indicele MannheimPeritonita la pacienții supuși unei proceduri elective,la tratamentul conservator de urgență și apoi la intervenția chirurgicală și la intervenția chirurgicală imediată a fost de 18, 22 și respectiv 23. Prin conversia datelor cu scorul modern al Societății Mondiale de Chirurgie de Urgență (WSES) Sepsis SeverityScore s-au obținut valori de 8, 11 și 14 . Caracteristicile paciențilorsunt prezentate în (Tabelul 1). Scorul Societății Americane de Anesteziologie (ASA)a fost de 2 la 6 pacienți, 3 la 12 cazuri și 4 la 3 dintre ei. Rata de conversie de la chirurgia laparoscopică (LP) la chirurgia deschisă a fost de 19,1% (4 pacienți);timpul mediu în sala de operație (OR), atât pentru operațiile de urgență cât și pentru cele elective, a fost de 154 minute (Sd 39,5) și 147 minute (Sd 33,8) pentru cei 17 pacienți care nu au fost convertiți la chirurgie deschisă. Lungimea medie a intestinului rezecat a fost de 30,4 cm (Sd 13,8).
Rata totală de morbiditate datorată complicațiilor chirurgicale a fost de 14,09% (4 pacienți). Doi au avut infecție a plăgii, tratată cu schimbări frecvente de pansamente în ambulatoriu și vindecare prin intenție secundară. Un pacient (4,8%) a fost supus unei reoperații în a patra POD pentru sângerare moderată persistentă care a provocat anemie (Hb 7,9 g/dl în ciuda unei unități de transfuzie de sânge). Pacientul a fost supus unei re-laparoscopii exploratorii și, după o spălare precisă, s-a constatat că sângerarea provenea de la linia anastomotică a capsei, după care au fost plasate laparoscopic câteva copci pentru a o controla cu succes. Într-un alt caz, a fost necesară o nouă operație din cauza unei scurgeri anastomotice și a apariției sepsisului în a cincea POD. Prin urmare, rata globală de reoperare a fost de 9,5%. Nu au fost înregistrate alte complicații.Rezultatele și complicațiile postoperatorii sunt rezumate în (Tabelul2). În cele din urmă, șederea medie postoperatorie în spital a fost de 6, 8 zile (Sd 1,8) în cazurile necomplicate și s-a extins la 14 zile (Sd 4,3) la pacienții reoperați. Nu s-a înregistrat mortalitate.
Discuție
Deși boala Crohn se ameliorează de obicei cu terapie conservatoare, mulți pacienți, mai devreme sau mai târziu pe parcursul vieții lor, vor trebui să se supună unui tratament chirurgical . Mulți pacienți, în ciuda internării de urgență, se ameliorează rapid cu o abordare conservatoare, în timp ce alții au nevoie de tratament chirurgical. Atunci când este posibilă planificarea operației, este important să se îmbunătățească atât condițiile locale, cât și cele generale ale pacientului, pentru a minimiza orice complicații postoperatorii. Antibioticele, medicamentele antiinflamatorii, drenajul colecțiilor abdominale împreună cu repausul intestinal și nutriția parenterală totală pot îmbunătăți starea de performanță a pacientului, împreună cu condițiile nutriționale și imunologice. În general, stricturile sunt una dintre cele mai frecventeindicații ale intervenției chirurgicale, altele sunt fistulele sau abcesele care provoacă peritonită locală sau difuză . Tractul obstrucționat implică adesea joncțiunea ileo-cecală; în aceste cazuri este indicată ileo-cecectomia .Rezecția trebuie efectuată încercând să se evite o rezecție intestinală extinsă, de aceea se recomandă o evaluare precisă a localizării CD, împreună cu evaluarea gradului său de activitate… La acești pacienți, laparoscopia poate oferi avantajele legate de invazivitatea minimă și, din experiența noastră, permite, de asemenea, efectuarea unei tehnici de spargere a intestinului. Atunci când grosimea mezenterică îngreunează rezecția, exteriorizarea printr-o transversemini-laparotomie a intestinului mobilizat permite realizarea ligaturii vasculare atâtmanuale aproape de peretele intestinal, cât și a ileo-colonicanastomozei. Această tehnică necesită doar trei porturi de acces, ca multe alte proceduri chirurgicale . În seria noastră, anastomoza a fost efectuată în mod antiperistaltic cu un capsator mecanic liniar (Touchstone LC 80), folosind cartușul „albastru” de 38 mm. Doar într-un singur caz a fost utilizat cartușul „verde” de 45 mm, din cauza grosimii importante și difuze a întregului perete intestinal, secundară edemului; acest caz a fost complicat de o hemoragie moderată prin linia de sutură, necesitând o operație. Poate că, și în acest caz, ar fi trebuit să folosim cartușul de 38 mm. Aceste date sunt similare cu alte rapoarte despre complicațiile perioperatorii în CD. O metanaliză recentă arată că rata scurgerilor anastomotice variază de la 0 la 7,1% (4,8% în seria noastră), în timp ce alte complicații, denumite „altele decât scurgerile anastomotice”, pot ajunge la 10,4% (9,5% în studiul nostru, excluzând cele 2 infecții ale plăgii). În seria noastră, raportul patologic al pacientului care a fost reoperat pentru o scurgere anastomotică a evidențiat activitatea locală a bolii Crohn, care, din păcate, nu a fost recunoscută în timpul intervenției chirurgicale din cauza abordului de urgență, care nu a permis o evaluare adecvată a extinderii bolii în intestinul subțire. După o rezecție suplimentară cu reanastomoză, complicația septică s-a rezolvat și pacientul a plecat acasă în a 15-aPOD.
Din experiența noastră, externalizarea intestinului înainte de rezecție prin intermediul unei mini-laparotomii în flancul drept nu reduce avantajele laparoscopiei și permite realizarea unei tehnici mai bune de salvare a intestinului datorită ligaturii manuale a vaselor, foarte aproape de peretele intestinal. În literatura internațională de specialitate există un acord larg răspândit asupra faptului că abordarea laparoscopică scade complicațiile peri-operatorii și rata herniei incizionale în comparație cu chirurgia deschisă. Mai mult,anastomoza agrafată de la o parte la alta garantează un număr mai mic de scurgeri anastomotice .
În 2006, o metaanaliză care a adunat date din 20 de studii a arătat că laparoscopia este o alternativă validă la chirurgia deschisă. În această lucrare,abordarea laparoscopică a avut un timp operator mai lung, dar, în ceea ce privește sângerareaintraoperatorie și complicațiile, grupul laparoscopic și cel deschis au fost destul de consistente; în plus, șederea postoperatorie în spital a fost semnificativ mai scurtă în grupul laparoscopic, deoarece recuperarea funcțiilor intestinale a avut loc mai devreme. Aceste date sunt susținute de alte câteva rapoarte care confirmă faptul că rezecția laparoscopică oferă avantaje substanțiale în ceea ce privește recuperarea postoperatorie și durata redusă a spitalizării. Laparoscopia ar trebui să fie metoda de alegere în special la pacienții tineri, care probabil vor trebui să fie supuși și altor operații chirurgicale de-a lungul vieții lor; de fapt, formarea redusă de aderențe datorită unei manipulări mai reduse a intestinului poate asigura un acces laparoscopic viitor mai ușor. În cele din urmă, în literatura de specialitate există dovezi bune în favoarea anastomozei agrafate de la o parte la alta în ceea ce privește complicațiile perioperatorii și recidivele pe termen lung.
Tabel 1

|
Vârsta (ani) |
|
|
Sex, n (%) |
12 (57.1%) |
|
Indexul de peritonită Manheim |
18 |
|
WSES Sepsis Severity Score |
18 |
|
ScoreASA, număr de pacienți |
6 |
Tabel 1: Caracteristicile clinice ale populației incluse în studiu. WSES: Societatea Mondială de Chirurgie de Urgență, ASA: Societatea Americană de Anesteziologie.
Tabelul 1
Caracteristicile clinice ale populației de studiu. WSES: Societatea Mondială de Chirurgie de Urgență, ASA: American Society of Anesthesiology.
Tabel 2

|
Populație |
Număr (21) |
|
|
Conversia de la laparoscopic la deschis |
4 (19.1%) |
|
|
Timp OR, medie, minute |
154 |
|
|
Lungimea intestinului rezecat, medie, cm |
||
|
Reoperare, număr total de pacienți |
2 (9.5%) |
|
|
Alte complicații |
||
|
Lungime de spitalizare, zile |
6.8 |
Tabelul 2: Rezultate. SA: sala de operație, ITU: infecție urinară.
Tabelul 2
Rezultate. SA: sala de operație, ITU: infecție urinară.
Concluzie
Ileulul terminal este cel mai implicat tract în boala Crohnși obstrucția acestuia este una dintre cele mai frecvente complicații. În acest scenariu, ileo-cecectomia laparoscopică cu anastomoză agrafată extracorporeală laterală pare a fi o tehnică ușoară, reproductibilă și sigură, în ciuda naturii fistulizante bine cunoscute a bolii.
- Siassi M, Weiger A, Hohenberger W, Kessler H. Changes in surgical therapy for Crohn’s disease over 33 years: a prospective longitudinal study. Int J Colorectal Dis. 2007; 22: 319-324.
- Radford-Smith GL. Care este importanța apendicectomiei în istoria naturală a BII? Inflamm Bowel Dis. 2008; 14: S72-S74.
- Di Fede G, Bronte G, Rizzo S, Rolfo Cervetto C, Cococrullo G, Gulotta G, et al. Monoclonal antibodies and antibody fragments: state of the art and future perspectives in the treatment of non hematological tumors. Expert Opin Biol Therapie. 2011; 11: 1433-1445.
- Renna S, Cottone M, Orlando A. Optimizarea tratamentului cu imunosupresoare și produse biologice în boala inflamatorie intestinală. World J Gastroenterol. 2014; 20: 9675-9690.
- Cappello M, Bravatà I, Cocorullo G, Cacciatore M, Florena AM. Hemangioendoteliomul cu celule litorale splenice la un pacient cu boala Crohn tratat anterior cu imunomodulatoare și agenți anti-TNF: o tumoare rară legată de imunosupresia profundă. American J Gastroenterol. 2011; 106: 1863-1865.
- Podolsky DK. Boala inflamatorie intestinală. N Engl J Med. 2002; 347: 417-429.
- Best WR, Becktel JM, Singleton JW, Kern F Jr. Dezvoltarea unui indice de activitate a bolii Crohn. Studiul național cooperativ al bolii Crohn. Gastroenterologie. 1976; 70: 439-444.
- Giaccaglia V, Antonelli Ms, Addario Chieco P, Cocorullo G, Cavallini M, Gulotta G. Technical characteristics can make the difference in a surgical linear stapler. Sau nu? J Surg Res Jul. 2015; 197: 101-106.
- Sartelli M, Abu-Zidan FM, Catena F, Griffiths EA, Di Saverio S, Coimbra R, et al. Validarea globală a scorului de severitate a sepsisului WSES pentru pacienții cu infecții intraabdominale complicate: un studiu prospectiv multicentric (studiu WISS). World J Emerg Surg. 2015; 10: 61.
- Yamamoto T. Factorii care afectează recidiva după intervenția chirurgicală pentru boala Crohn. World J Gastroenterol. 2005; 11: 3971-3979.
- Kala Z, Marek F, Válek VA, Bartušek D. . Vnitr Lek. 2013; 60: 617-623.
- Seifarth C, Kreis ME, Grone J. Indicații și tehnici chirurgicale specifice în boala Crohn. Viszeralmedizin. 2015; 31: 273-279.
- Vettoretto N, Gazzola L, Giovanetti M. Emergency laparoscopic ileocecal resection for Crohn’s acute obstruction. JSLS. 2013; 17: 499-542.
- Nahon S, Bouhnik Y, Lavergne-Slove A, Bitoun A, Panis Y, Valleur P, et al. Colonoscopia prezice cu acuratețe severitatea anatomică a atacurilor de boală Crohn colonică: corelație cu constatările din probele de colectomie. American J Gastroenterol. 2002; 97: 3102-3107.
- Pera A, Bellando P, Caldera D, Ponti V, Astegiano M, Barletti C, et al. Colonoscopia în boala inflamatorie intestinală. Precizia diagnosticului și propunerea unui scor endoscopic. Gastroenterologie. 1987; 92: 181-185.
- Agrusa A, Romano G, Cucinella G, Cocorullo G, Bonventre S, Salamone G, et al. Laparoscopic three port and SILS cholecystectomy: a retrospective study. G Chir. 2013; 34: 249-253.
- Cocorullo G, Tutino R, Falco N, Salamone G, Gulotta G. Colectomia cu trei porturi: laparoscopie cu port redus pentru chirurgii generaliști. O experiență într-un singur centru. Ann Ital Chir. 2016; 87: 350-355.
- He X, Chen Z, Huang J, Lian L, Rouniyar S, Wu X, et al. Anastomoza agrafată de la o parte la alta ar putea fi mai bună decât anastomoza cusută manual de la un capăt la altul în rezecția ileocolică pentru boala Crohn: o metanaliză. Dig Dis Sci. 2014; 59: 1544-1551.
- Patel SV, Patel SV, Ramagopalan SV, Ott MC. Chirurgia laparoscopică pentru boala Crohn: o metanaliză a complicațiilor perioperatorii și a rezultatelor pe termen lung în comparație cu chirurgia deschisă. BMC Surg. 2013; 13: 14.
- Tilney HS, Constantinides VA, Heriot AG, Nicolaou M, Athanasiou T, Ziprin P, et al. Compararea rezecției ileocecale laparoscopice și deschise pentru boala Crohn: o metaanaliză. Surg Endosc. 2006; 20: 1036-1044.
- Tavernier M, Lebreton G, Alves A. Laparoscopic surgery for complex Crohn’s disease. J Visc Surg. 2013; 150: 389-393.
- Basile G, Chiarenza S, Di Mari P, Leanza S, Boscarelli G, Buffone A. Boala Crohn la persoanele în vârstă. Ann Ital Chir. 2006; 77: 247-251.
Leave a Reply