Farmacologia da heparina não fracionada
Este fármaco é um dos principais produtos da anticoagulação da UTI, e seria bom familiarizar-se muito com as suas propriedades.
Propriedades químicas e estrutura molecular
A heparina é uma mistura heterogênea de mucopolissacarídeos, denominada glicosaminoglicanos.
É essencialmente um dissacarídeo polimerizado, um amido.
Cada dissacarídeo repetido é variavelmente sulfatado. Aqui está uma imagem que arranquei da Wikipedia:
Porque os polímeros dissacarídeos são de comprimentos variáveis, a heparina tem um peso molecular médio de 3 a 30 kDa. A menos que seja fracionada, nesse caso você pode controlar para ter apenas a versão de baixo peso molecular.
Its comprimento do polímero é realmente muito aleatório, principalmente porque a heparina em seu hospital é derivada do pulmão bovino ou intestino suíno, e esses animais são largamente desinteressados no controle de qualidade da química industrial. A primeira heparina foi de fato derivada de células hepáticas caninas em 1916, por um estudante de medicina do segundo ano.
Que diabos é uma “unidade” de heparina?
Uma unidade de heparina é a quantidade necessária para manter 1 ml de líquido sanguíneo de gatos por 24 hrs a 0 graus Celsius. Esta definição invulgarmente pouco amiga dos animais vem de um WH Howell, que deixou sangue de alguns gatos durante a noite na geladeira. Ele não coagulou – ele meio coagulou – mas permaneceu líquido da mesma forma. Hoje em dia o International Heparin Standard usa plasma de ovelha, presumivelmente porque as ovelhas são mais fáceis de capturar e exsanguinar.
Parentes Químicos
Suponho que isso seria as heparinas fracionadas (ex. Enoxaparina).
Parentes funcionais são todos os outros inibidores indiretos de trombina entre os quais está Fondaparinux
Administração e absorção
É tipicamente dado por via intravenosa, ou subcutânea (de onde se dissocia gradualmente).
-
- A via subcutânea de administração leva 1-2 horas para atingir o efeito de pico.
A seguir, seu volume de distribuição é de 40-70ml/kg, essencialmente confinado ao volume intravascular.
Não penetra na placenta, o que a torna especialmente útil na gravidez.
E se eu a bebesse?
A heparina oral tem uma biodisponibilidade muito baixa. É uma molécula demasiado grande, e a sua carga é demasiado negativa para ser absorvida facilmente. Por este motivo, é distribuída quase exclusivamente no volume circulante. Homens corajosos tentaram cozinhar com heparina para torná-la mais biodisponível oralmente. Além disso, 45 indivíduos corajosos beberam 20.000 unidades de heparina e depois permitiram que seu APTT fosse testado – afinal, ele aumenta em média 2,3 segundos, o que não é muito, mas que demonstra que há alguma absorção. O estudo não está disponível para mim, mas eu adoraria ouvir de um voluntário sobre o sabor da heparina.
Metabolismo e depuração
Existem 2 mecanismos: depuração rápida saturável e depuração lenta de primeira ordem.
A meia-vida depende da dose.
Semi-vida de 25 unidades por Kg = 30 minutos
Semi-vida de 100 unidades por Kg = 60 minutos
Semi-vida de 400 unidades por Kg = 150 minutos
Em doses mais baixas, a meia-vida é muito curta (porque a maior parte da heparina infundida liga-se directamente a macrófagos e células endoteliais, onde é despolimerizada). Este mecanismo fica saturado em doses mais elevadas, e a eliminação torna-se mais lenta, com uma taxa que está relacionada com a dose.
Limpeza Saturação Rápida de Ordens Zero:
- Devem ligar-se às proteínas de ligação à heparina, aos macrófagos e às células endoteliais.
- Assim ligada, a heparina torna-se inútil, e é eventualmente despolimerizada.
- Esta é a eliminação linear de ordem zero observada em doses baixas.
Limpeza Baixa de Primeira Ordem:
- Excreção Renal… talvez? Para ser honesto, provavelmente não é renal. Após doses enormes, uma pequena quantidade é excretada na urina.
- Currentemente, MIMS admite que “o destino metabólico da heparina é mal compreendido”, mas menciona que o sistema reticuloendotelial pode desempenhar um papel na sequestro e destruição da heparina.
Mecanismo de ação
Heparina está presente no corpo nos grânulos secretos dos mastócitos. Também é encontrada em numerosos animais, incluindo vários invertebrados que não têm nada nem remotamente parecido com a cascata da coagulação humana. O que é estranho.
Então ninguém sabe exatamente qual é a sua finalidade.
Mas, nos humanos…
Heparina aumenta a atividade do Antitrombina-III por um fator 1000.
Faz isto ligando-se ao antitrombina-III e fazendo com que o local ativo passe por uma mudança conformacional.
No meu diagrama infantil, o afastamento da cauda molecular do Antitrombina III representa o aumento da disponibilidade do sítio activo.
Assim activado, o Antitrombina III inactiva vários factores – mas mais notavelmente, Xa e IIa (Thrombin).
Agora chegamos a um ponto importante.
Ativação da trombina depende do comprimento da molécula de heparina:
18 unidades de dissacarídeo é o número chave (cerca de 5kDa)
Ativação de Xa é independente do comprimento: desde que qualquer tipo de heparina esteja ligado a ele, o Antitrombina III irá inativar Xa.
>
Esta é a diferença na farmacocinética da heparina de baixo peso molecular e da heparina não fracionada.
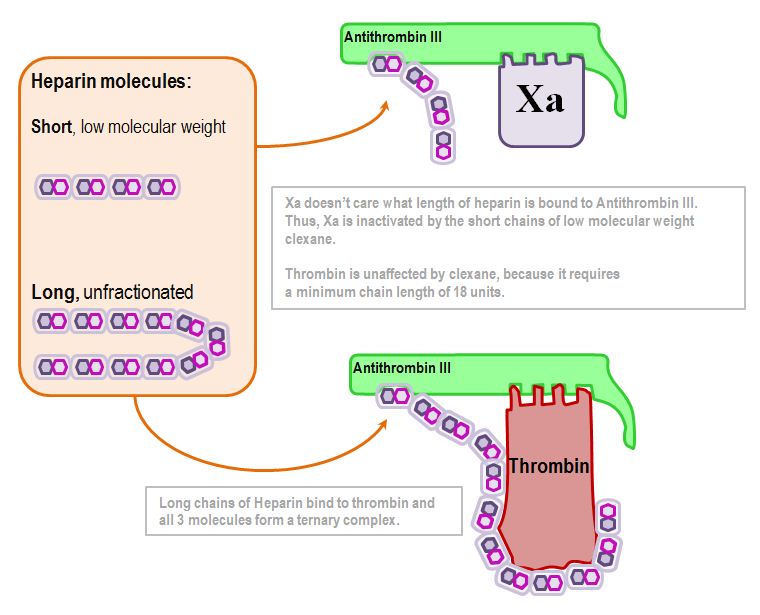
Assim, em resumo, a heparina não fracionada afeta a trombina, enquanto que a heparina de baixo peso molecular afeta apenas Xa.
Isso também explica porque medir APTT não vai lhe dizer se a sua dose de clexano é terapêutica.
>
A heparina não fracionada também afeta a atividade do Fator 9, mas não a atividade do Fator 7. Assim, as vias intrínsecas e comuns são afetadas, o que aumenta o APTT. A via extrínseca não é afetada, e o TP não sobe muito. Como a trombina não é afetada pela heparina de baixo peso molecular, o APTT permanece essencialmente inalterado.
Indicações de Uso
- Bem, sua anticoagulação, que é um tópico muito maior. A monitorização do APTT é a questão chave.
- Em suma, a heparina é utilizada na profilaxia da TVP, no tratamento da trombose e do tromboembolismo, nas síndromes coronárias agudas e na manutenção dos circuitos de diálise de fluxo lento.
- O manejo farmacológico da TVP na gravidez tem descansado previamente sobre a heparina não fracionada. O estudo PROTECT, que comparou a HTP não fracionada com a HBPM, não encontrou muita diferença na taxa de TVP (ainda em torno de 5,6%), mas o grupo HBPM tinha menos EP e havia uma tendência para menos HITS.
Contraindicações
- Se causar sangramento, faz com que se repensasse a heparina. Isto resume amplamente as contra-indicações de um ponto de vista prático. A ameaça iminente de procedimentos invasivos é a principal contra-indicação.
- A única contra-indicação absoluta é um histórico passado de HITT ou HITT.
Interacções
Parte da tendência estupidamente óbvia para aumentar o risco de sangramento em pessoas que também são anticoaguladas com algum outro tipo de medicamentos anticoagulantes, a heparina tem poucas interacções farmacológicas genuínas:
>
| Efeitos da heparina são potencializados por | Efeitos da heparina são antagonizados por |
| Hidroxicoloroquina | Anti-histamínicos |
| Probenecida | Digoxina |
| Valproato de sódio | Tetraciclinas |
| Vitaminas C | |
| Nicotina |
Complicações crônicas
Heparina-Síndrome de Trombocitopenia Induzida (HITS) mais Síndrome de Trombocitopenia e Trombose Induzida por Heparina (HITTS)
>
- >
- Trombocitopenia mediada por Imune bem discutida por Franchini em 2005
- >
- >
- >Mais frequentemente associada à heparina não fracionada
- Mais frequente nos idosos; não ouvido em crianças
- Pacientes de cirurgia cardíaca e ortopédica estão em maior risco
- Tipicamente ocorre 5-10 dias após o início da heparina
>
- >
- >
- Trombocitopenia mediada por Imune bem discutida por Franchini em 2005
- >
- Vem em 2 sabores: tipo 1 e tipo 2.
HITS Tipo 1:
- Trombocitopenia transitória ligeira, contagem de plaquetas acima de 100
- Versão total pela cessação da heparina
- Cursos em até 10% das patentes
- Não associado a um aumento do risco de trombose
- Provavelmente nem imune na origem
HITS Tipo 2:
- Trombocitopenia grave grave, a contagem de plaquetas pode cair para nulo
- Cursos em algo como 1% das patentes
- Associado com trombose em 30% dos casos
- Devem à formação de anticorpos ao complexo composto por factor plaquetário 4 (PF4) e heparina; este complexo forma-se na superfície das plaquetas.
- Quando o anticorpo HIT se liga a este complexo, causa activação e agregação plaquetária, e por isso existe uma tendência para a coagulação (porque todas as plaquetas são activadas) assim como uma tendência simultânea para a hemorragia (porque existe uma destruição de plaquetas revestidas de anticorpos no sistema reticuloendotelial)
Após o seu doente ter HIT, devem ainda ser anticoagulados.
Inibidores directos de trombina são o tratamento de escolha.
Outros efeitos do uso de heparina crónica
- Osteopenia
- Heparina por alguma razão activa os osteoclastos, e a reabsorção óssea aumenta.
- Deficiência de mineralocorticóides
- Aparina parece antagonizar os efeitos do ACTH
- Efeitos secundários estranhos
- Alopecia- quem sabe como.
- Elevação de AST e ALT – quem sabe porquê.
Toxicidade aguda e overdose
- O maior evento adverso agudo é o sangramento. Muito poucas pessoas são genuinamente alérgicas à heparina.
- Necrose da pele pode ocorrer nos locais de injeção subcutânea devido à trombose de pequenos vasos.
Gerenciamento da toxicidade aguda
Se a pessoa tiver superado a heparinização, o APTT aumentará dramaticamente, e um mya tem algum tipo de complicações hemorrágicas. Uma pessoa pode ser pega pensando: “Eu gostaria de poder colocar a cascata de coagulação novamente junta”. Isto pode ser feito com protamina.
REVERSAL DE HEPARINIZAÇÃO com sulfato de protamina
- 1mg inverte 100 unidades
- Não mais que 50mg de cada vez
- Its dados LENTE como infusão IV
Os perigos da protamina
Sulfato de protamina está longe de ser benigno. É uma substância estranha e pouco comum – um polipéptido fortemente alcalino que se liga irreversivelmente à heparina fortemente ácida, diminuindo assim o seu efeito anticoagulante no antitrombina-3. No entanto, em doses ridículas, a própria protamina actua como anticoagulante.
Dentre seus muitos efeitos adversos são os seguintes:
- Hipotensão catastrófica devido à vasodilatação, que felizmente é breve (apenas cerca de 3-4 min) – isto parece ser o resultado da libertação sistémica de histamina, desencadeada de alguma forma directamente activa pelos complexos de heparina-protamina da circulação
- Hipertensão pulmonar devido à actividade vasoconstritora localizada do tromboxano, activado por uma reacção anafilactoide à protamina
- Anafilaxia (afinal é um produto de peixe)
Resistência à terapia com heparina
Existem situações em que grandes quantidades de heparina intravenosa não conseguem aumentar o APTT apesar de todos os seus esforços. Pode-se chamar isto de “resistência à heparina”, ou “insensibilidade à heparina”.
Existem várias razões para se ser resistente à heparina:
- Níveis aumentados de proteína de ligação à heparina (todos são reagentes de fase aguda)
- Níveis baixos de antitrombina III (i.e. nada para a heparina se ligar)
- Apuramento da heparina (por exemplo, em doença hepática)
- Níveis de Fator VIII elevado
UpToDate oferece um bom artigo sobre deficiência de Antitrombina III. Ou você hereditariamente falha em sintetizar o suficiente, ou o seu fígado está tão danificado que não consegue produzir o suficiente. Ou, ele tem sido usado de alguma forma, por exemplo, no contexto do DIC, MAHA, ou em um circuito de bypass. Finalmente, é possível que você esteja perdendo-o junto com outras proteínas através de seus rins nefróticos vazando.
O manejo da deficiência de AT-III é, previsivelmente, suplementação com AT-III.
Se o caro fator purificado não estiver disponível, FFP será suficiente.
Coagulação efetiva do paciente resistente à heparina
Existem várias estratégias que se pode empregar. A escolha específica depende do que exatamente está causando a resistência à heparina.
Existem alguns bons artigos sobre isso. A maioria deles não toca na anticoagulação rotineira de alguns pacientes aleatórios que têm doses crescentes de heparina; suponho que geralmente se supõe que se continuará a aumentar a dose até que os objetivos terapêuticos sejam atingidos. Entretanto, há situações em que a anticoagulação é criticamente importante, e um desses cenários é o circuito de circulação extracorpórea.
– Mudar para heparina molecular baixa, em vez de heparina não fracionada
– Dar crioprecipitado e/ou plasma fresco congelado (se houver deficiência confirmada de ATIII)
– Dar concentrado de antitrombina III
Or, você poderia considerar o uso de algo mais, como um inibidor direto de trombina (hirudina ou argobatran)




Leave a Reply