Hand Infections
Niewiele struktur ciała jest tak złożonych lub tak unikalnych jak ludzka ręka z funkcjami czucia, mobilności i siły w jednym małym obszarze. Dłoń składa się z wielu przedziałów i płaszczyzn, których znajomość pozwala zrozumieć patofizjologię, diagnostykę i leczenie zakażeń dłoni.
Paronychia
Zakażenie obszaru bocznego fałdu paznokciowego (paronychium) jest zwykle spowodowane powierzchownym urazem (np. wiszące paznokcie, obgryzanie paznokci, manicure, ssanie palca). Sztuczne paznokcie są również związane z ostrą paronychią. Chociaż paronychia zwykle zaczyna się jako zapalenie tkanki łącznej, jej progresja do powstania ropnia nie jest rzadka. Zakażenie, które rozprzestrzenia się do proksymalnego brzegu paznokcia jest określane jako eponychia. Czasami infekcja może rozprzestrzenić się pod samą płytkę paznokciową, powodując powstanie ropnia podpaznokciowego.
Paronychia przewlekła przypomina paronychię ostrą, ale zazwyczaj nie ma charakteru ropnego. Do osób narażonych na ryzyko należą osoby wielokrotnie narażone na kontakt z wodą i/lub substancjami drażniącymi, a także osoby z obniżoną odpornością. Rak przerzutowy, czerniak podpaznokciowy i rak kolczystokomórkowy mogą rzadko występować jako przewlekła paronychia.
Felon
Dystalny paliczek dłoniowy jest przedzielony przez styczne, zorientowane włókniste przegrody. Te przegrody powodują zamknięty przedział na paliczku dystalnym, co pomaga zapobiegać proksymalnemu rozprzestrzenianiu się infekcji. Infekcja jest zwykle spowodowana bezpośrednią inokulacją bakterii przez penetrujący uraz, ale może być spowodowana przez hematogenne rozprzestrzenianie się i przez miejscowe rozprzestrzenianie się z nieleczonej paronychia.
Infekcja powoduje obrzęk i zwiększone ciśnienie w zamkniętym przedziale. To z kolei może upośledzać odpływ żylny i prowadzić do zespołu przedziału miejscowego i martwicy mięśnia sercowego. Inwazja kości prowadzi do zapalenia kości i szpiku kostnego.
Herpetic whitlow
Zakażenie wirusem opryszczki zwykłej (HSV) palca dystalnego jest zwykle wynikiem bezpośredniej inokulacji wirusa w uszkodzoną skórę. Zakażenia HSV typu 1 i typu 2 są klinicznie nie do odróżnienia. Podobnie jak w przypadku zakażeń wirusem opryszczki w innych częściach ciała, uważa się, że wirus może pozostawać w stanie uśpienia w zwojach nerwowych, co prowadzi do nawracających zakażeń. Zobacz poniższy obraz.
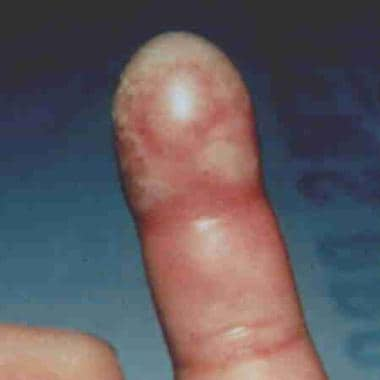 A herpetic whitlow. Obraz dzięki uprzejmości Glen Vaughn, MD.
A herpetic whitlow. Obraz dzięki uprzejmości Glen Vaughn, MD. Infekcyjne zapalenie błony maziowej
Powłoki ścięgien składają się z warstwy trzewnej przylegającej do ścięgna i warstwy ciemieniowej. W szczególności, pochewka ścięgna zginacza kciuka jest połączona z kaletką promieniową, podczas gdy pochewka ścięgna zginacza piątego palca jest połączona z kaletką łokciową. U 80% osób istnieje połączenie między bursą promieniową i łokciową. Osłony tenosynowialne drugiego, trzeciego i czwartego palca u większości osób nie komunikują się ani z bursą promieniową, ani z łokciową.
Infekcja w obrębie pochewki ścięgna zginacza, podobnie jak w innych infekcjach ręki, jest zwykle wynikiem bezpośredniej inokulacji bakterii w wyniku urazu penetrującego.
Jedną z częstych przyczyn urazu penetrującego jest uderzenie przez jedną osobę drugiej osoby w usta, w wyniku czego dochodzi do ukąszenia w walce. Ząb może przebić torebkę stawową stawu śródręczno-paliczkowego (MCP) lub ścięgno prostownika. Ponieważ do urazu dochodzi w trakcie zginania stawu, głębsze urazy ścięgna mięśnia prostownika, torebki stawowej lub kości MCP mogą zostać łatwo przeoczone podczas badania ręki w pozycji wyprostowanej. Aby uzyskać więcej informacji, patrz Ukąszenia, Człowiek.
Zakażenie może również wystąpić w wyniku rozprzestrzeniania się drogą hematogenną, z Neisseria gonorrhoeae jako czynnikiem sprawczym w wielu przypadkach.
Pyogenne zapalenie ścięgna zginacza, zakażenie ścięgna zginacza, jest najczęstsze w palcach wskazującym, środkowym i serdecznym i może powstać już po 6 godzinach od początkowej penetracji.
Infekcja zazwyczaj podąża wzdłuż przebiegu pochewki ścięgna, co powoduje rozprzestrzenianie się infekcji do kaletki promieniowej lub łokciowej, w zależności od pierwotnej pochewki ścięgna. Podwyższone ciśnienie w obrębie pochewki ścięgna spowodowane infekcją może upośledzać przepływ substancji odżywczych do ścięgna. Martwica ścięgna, upośledzenie funkcji lub oba te czynniki są katastrofalnymi następstwami nieleczonego podwyższonego ciśnienia w pochewce ścięgna.
Zakażenie głębokiej przestrzeni powięziowej
Głębokie przestrzenie powięziowe ręki są przestrzeniami potencjalnymi i składają się z grzbietowej przestrzeni podoponowej, podoponowej przestrzeni środkowej, przestrzeni śródręczno-palcowej i przestrzeni nadgarstkowej. Grzbietowa przestrzeń podpowięziowa leży wolicjonalnie (lub głęboko) w stosunku do ścięgien prostowników ręki. Przestrzeń podpowięziowa przylega do grzbietowej przestrzeni podskórnej palców. Przestrzeń śródręczno-palcowa jest ograniczona od strony grzbietowej mięśniami międzypalcowymi dłoni, a od strony brzusznej ścięgnami zginaczy trzeciego, czwartego i piątego palca. Wreszcie, przestrzeń nadgarstkowa rozciąga się od długiej kości śródręcza do wyrostka rylcowatego i składa się z obszaru pomiędzy mięśniem przywodzicielem kości policzkowej od strony grzbietowej a ścięgnem zginacza drugiego palca od strony brzusznej.
Przedziały te są podatne na zakażenie w wyniku bezpośredniego, penetrującego urazu, rozprzestrzeniania się z sąsiedniego przedziału lub posiewu hematogennego. Ze względu na grzbietowe umiejscowienie naczyń limfatycznych, rumień i obrzęk często pojawiają się na grzbiecie ręki, nawet jeśli uraz jest pochodzenia dłoniowego.
Więcej informacji na temat anatomii ręki, patrz: Ręka, anatomia.
.
Leave a Reply