Vreemde voorwerpen
Inleiding
Vreemde voorwerpen (FBs) in het oor, de neus of de keel zijn zeer vaak voorkomende spoedeisende presentaties aan de KNO.
Vreemde voorwerpen in het oor of de neus komen vaker voor bij kinderen, mensen met leermoeilijkheden en patiënten met psychiatrische aandoeningen. Oesofageale zachte vreemde lichamen worden gezien bij oudere mensen of met slokdarmaandoeningen.
Weliswaar veroorzaken oor-bf’s meestal geen ernstige complicaties, maar opgezogen of ingeslikte oesofageale vreemde lichamen kunnen leiden tot levensbedreigende luchtwegcompromittering of oesofageale perforatie.
Klinische kenmerken
De aanpak van een FB hangt af van waar het verdachte vreemde voorwerp zich bevindt.
Vanuit de anamnese is het belangrijk om de aard van het voorwerp te verduidelijken, wanneer het werd ingeslikt of ingebracht, en een eventuele eerdere voorgeschiedenis van FB inbrenging.
Voor specifieke gebieden:
- Voor vreemde lichamen in het oor, vraag naar eventuele pijn of afscheiding uit het oor, en eventueel daarmee gepaard gaand gehoorverlies*
- Voor vreemde lichamen in de neus, vraag naar problemen met de ademhaling en naar eventuele neusuitvloeiing
- Voor ingeslikte vreemde lichamen, verduidelijk specifiek de aard van het voorwerp, of het scherp (bijv.Controleer op dysfagie, ook of de patiënt in staat is speeksel door te slikken
*Alle levende insecten in het oor moeten in olie worden verdronken
Onderzoek zal afhangen van waar het vermoedelijke vreemde voorwerp zich bevindt. Voor het oor is directe visualisatie van het FB meestal mogelijk met otoscopie, terwijl voor de neus een aan de leeftijd aangepast Thudicum speculum (maat 0 of 1 voor kinderen, 2 of 3 voor volwassenen) en een hoofdtorch of otoscoop meestal vereist zijn.
Voor FB in de farynx kan visueel onderzoek van de oropharynx worden geprobeerd met behulp van een Lack’s tongspatel en een hoofdtorch. Palpeer op punten van gevoeligheid in de hals (en beoordeel of dit beweegt bij het slikken), evenals op chirurgisch emfyseem. Een flexibele nasale endoscopie (FNE) is meestal nodig als aanvulling op het onderzoek, vooral als die bij de eerste beoordeling niet zichtbaar is.
Red Flags for Foreign Bodies
De belangrijke rode vlaggen voor elke patiënt die zich met een vreemd voorwerp presenteert, zijn onder meer:
- Afwijkingen van de luchtwegen, zoals stridor, dysfonie of kwijlen
- Afwijkingen van slokdarmperforatie, zoals pijn op de borst, kenmerken van sepsis of chirurgisch emfyseem
- Een voorgeschiedenis van het inslikken van een knoopbatterij
Als een van de bovenstaande symptomen zich voordoet, vraag dan onmiddellijk om hulp van een senior.
Differentiële diagnose
Er zal meestal een duidelijke voorgeschiedenis van inbrenging van een vreemd voorwerp zijn, maar het belangrijkste differentieel voor een vermoedelijk ingeslikt FB is een voedselbolus, vooral als de patiënt niet zeker weet of hij iets met botjes heeft gegeten.
Soms kunnen patiënten die zich al enkele weken met oorontstekingen (met name otitis externa) presenteren, een vreemd voorwerp in het oor hebben geplaatst zonder dat zij zich daarvan bewust zijn. Wattenstaafjes zijn in het bijzonder boosdoeners.
Insidieuze unilaterale neusuitvloeiing kan het gevolg zijn van een vreemd voorwerp, maar als dit zich voordoet bij een oudere patiënt, moet aan maligniteit worden gedacht.
Onderzoeken
Voor neus en oor FB’s is meestal geen verder onderzoek nodig.
Als er een matige klinische verdenking is van een ingeslikt vreemd voorwerp, kan in eerste instantie een röntgenfoto laterale weke delen hals worden uitgevoerd, maar deze heeft een slechte sensitiviteit (ongeveer 57%) en specificiteit (ongeveer 76%).
Röntgenfoto’s op gewone film kunnen worden gebruikt om het vreemde voorwerp te beoordelen (indien radio-opaak), de aanwezigheid van chirurgisch emfyseem, elke verbreding van retropharyngeaal weefsel (benaderende metingen zijn >7mm bij C2, >22mm bij C7), of verlies van cervicale lordose
Als op de gewone film niets te zien is, maar de klinische verdenking blijft bestaan, kan een CT-hals worden uitgevoerd om het gebied verder te beoordelen (gevoeligheid bijna 100%). Bovendien kan een röntgenfoto van de borstkas (CXR) worden gemaakt om te beoordelen of er mediastinale verwijding is, wat een rood voorteken is.
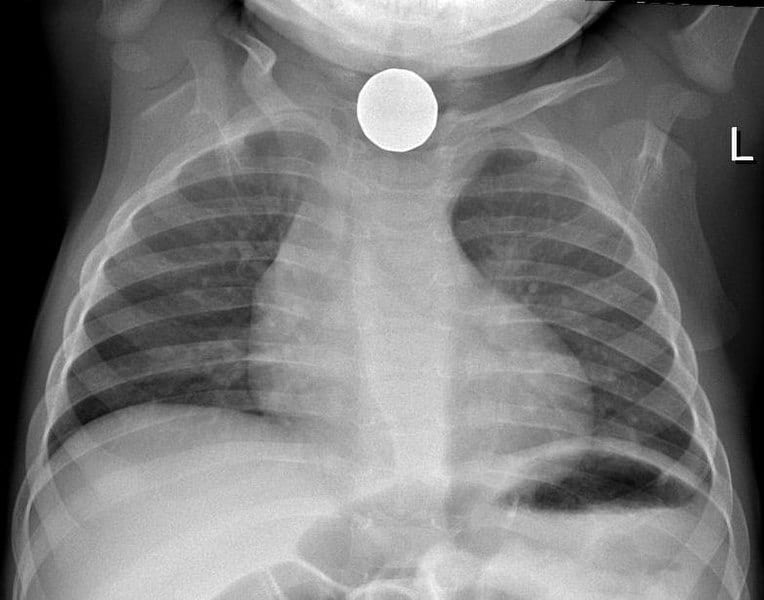 Figuur 1 – Een röntgenfoto van een munt in de slokdarm van een kind
Figuur 1 – Een röntgenfoto van een munt in de slokdarm van een kindBehandeling
De urgentie van FB verwijdering hangt volledig af van de locatie en de aard van de FB, en de klinische status van de patiënt. Een A tot E benadering moet altijd worden toegepast bij de eerste beoordeling. Ga bij een ingeslikt FB, als er tekenen van luchtwegbeschadiging zijn, te werk als bij een patiënt met stridor.
Knoopbatterijen kunnen eroderen en onomkeerbare bijtende brandwonden veroorzaken, daarom moet elke ingeslikte knoopbatterij onmiddellijk worden verwijderd.
Oren
Oor vreemde lichamen kunnen worden verwijderd met behulp van een scala aan instrumenten, zoals microsuctie met een Zoelner zuignap, krokodillentang, Jobson-Horne sondes, of washaken
Als het FB mediaal tegen het trommelvlies zit of eenvoudigweg niet kan worden verwijderd, kunnen patiënten veilig naar huis worden ontslagen met het oog op verwijdering van het vreemde lichaam onder GA (tenzij het een knoopbatterij betreft, in welk geval onmiddellijke verwijdering nodig is).
Nose
Nose FB behandeling is vergelijkbaar met die voor oor FB, echter noodverwijdering onder GA moet worden uitgevoerd als de patiënt benauwd is of tekenen van ademhalingsmoeilijkheden vertoont.
Als het FB niet kan worden verwijderd of als het niet zeker is of het FB aanwezig is, geef dan toestemming en werk een onderzoek onder narcose uit en verwijder het.
Keel
Als het FB zichtbaar is in de orofarynx en de patiënt de procedure kan verdragen, kan de verwijdering worden geprobeerd met een Magill-tang. Anders moet worden geprobeerd de FB te verwijderen door middel van endoscopie onder GA (hetzij via faryngoscopie/laryngoscopie of starre oesofagoscopie).
De urgentie van endoscopie wordt hieronder geschetst:
- Spoedeisende endoscopie
- Alle tekenen van een rode vlag
- Een scherp of lang (>5 cm) voorwerp in de slokdarm
- Dringende endoscopie (binnen 24 uur)
- Oesofageale obstructie (niet in staat om speeksel door te slikken)
- Blunt oesofageale FB
- Magneten proximaal aan het duodenum
- Niet-urgente endoscopie
- Disc of cilindrische batterijen die in de maag zijn gepasseerd zonder tekenen van verwonding
- Kegels mogen tot 24 uur worden geobserveerd alvorens te worden verwijderd indien ze asymptomatisch zijn
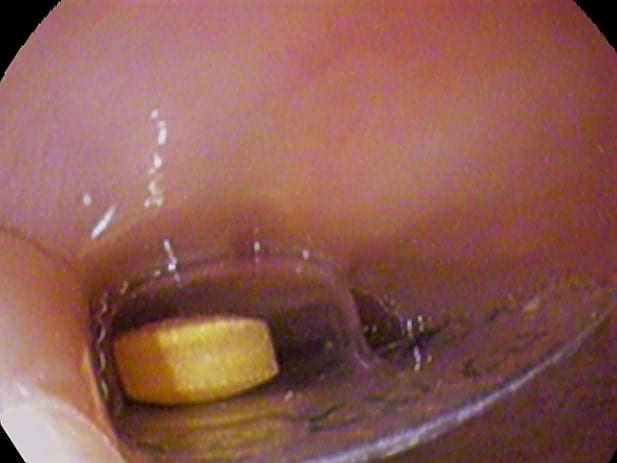 Figuur 2 – Vreemd voorwerp in de slokdarm, zoals gezien bij een endoscopie van het bovenste deel van het maag-darmkanaal
Figuur 2 – Vreemd voorwerp in de slokdarm, zoals gezien bij een endoscopie van het bovenste deel van het maag-darmkanaalFollow-up
Na succesvolle verwijdering van een vreemd voorwerp in de neus of het oor, kunnen patiënten meestal zonder follow-up worden ontslagen.
Elke volwassene die zich presenteert met unilaterale symptomen (b.v. gehoorverlies, neusuitvloeiing) die aanhouden na verwijdering van FB’s zou de verdenking van hoofd-halskanker moeten doen rijzen, overweeg daarom een dringende follow-up voor deze patiënten.
Patiënten met een perforatie van het trommelvlies kunnen daarna routinematig worden gevolgd in de eerstelijnsgezondheidszorg om er zeker van te zijn dat het genezen is; zo niet, dan kunnen zij routinematig worden doorverwezen naar de KNO met advies over oorhygiëne (oor droog houden, gebruik van wattenstaafjes vermijden).
Patiënten die een rigide oesofagoscopie hebben ondergaan, moeten daarna een observatieperiode ondergaan om er zeker van te zijn dat de symptomen verdwijnen en om te controleren op tekenen van perforatie. Steriel water kan dan worden geïntroduceerd, alvorens op te bouwen tot een zacht dieet voor ontslag.
Voedselbolus
Zachte voedselbolussen komen ook vaak voor, maar de klinische benadering is vergelijkbaar met een vermoeden van een ingeslikt vreemd lichaam.
Bij beoordeling, als er enige verdenking is van inslikken van een scherp vreemd lichaam (bijv. botten) of enige rode vlag tekenen, dan behandelen als voor een ingeslikt FB. Als de patiënt niet in staat is zijn speeksel door te slikken, is dit vaak een ernstig teken.
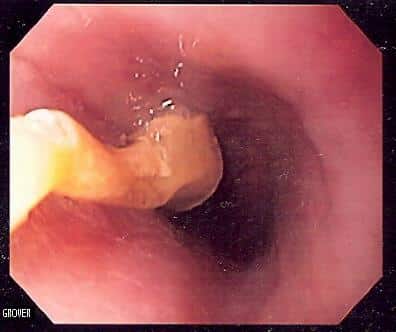 Figuur 3 – Endoscopie van het bovenste GI met een oesofageale voedselbolusobstructie als gevolg van een druif
Figuur 3 – Endoscopie van het bovenste GI met een oesofageale voedselbolusobstructie als gevolg van een druifVoedselbolussen worden vaker aangetroffen bij mensen met reeds bestaande oesofageale dysmotiliteit of stricturen. Als er een recidiverende voorgeschiedenis van voedselbolusobstructie is, moet de patiënt worden onderzocht op een onderliggende maligniteit of andere oorzaak.
Anders kan de patiënt gewoonlijk gedurende een periode worden geobserveerd om te beoordelen of de symptomen zijn opgelost met medische behandeling zoals hieronder beschreven. Als de symptomen niet verdwijnen, moet met spoed een endoscopie van de bovenste dunne darm worden verricht.
Er worden vaak verschillende medische therapieën uitgeprobeerd (hoewel er geen bewijs is voor hun werkzaamheid in vergelijking met alleen observatie), zoals:
- Koolzuurhoudende dranken (bijv. cola of limonade)
- Glucagon 1-2mg IV
- Hyoscine butylbromide (Buscopan) 20mg IV
- Prokinetica, zoals metoclopramide of erytromycine
Nadat de symptomen zijn verdwenen, moet de patiënt worden geobserveerd en ontslagen als hij orale vloeistoffen en zachte voeding verdraagt.
Kernpunten
- Inbrengen van een vreemd lichaam komt vaak voor op de spoedeisende hulp
- Red flag signs zijn onder meer bewijs van luchtwegcompromittering, van slokdarmperforatie, of ingestie van een knoopbatterij
- De urgentie van FB-verwijdering hangt volledig af van de plaats en de aard van het FB, en de klinische status van de patiënt
- Zachte voedselbolussen zijn ook veelvoorkomende presentaties, maar de klinische benadering is vergelijkbaar met een vermoedelijk ingeslikt vreemd lichaam
Leave a Reply