Eslicarbazepine-acetaat tegen neuropathische pijn, hoofdpijn en craniële neuralgie: bewijs en ervaring | Neurología (English Edition)
Inleiding
Eslicarbazepine-acetaat (ESL) is een derde-generatie anti-epilepticum dat in 2009 is goedgekeurd door het Europees Geneesmiddelenbureau en in 2013 door de Amerikaanse Food and Drug Administration. Het is sinds februari 2011 op de Spaanse markt verkrijgbaar. Het geneesmiddel is momenteel geïndiceerd als aanvullende therapie voor volwassen patiënten met partieel beginnende aanvallen met of zonder secundaire generalisatie. De aanbevolen aanvangsdosis is 400 mg eenmaal daags, te verhogen tot 800 mg eenmaal daags na 1 tot 2 weken. De dosis kan worden verhoogd tot 1200 mg, afhankelijk van de respons van de patiënt.1
ESL behoort tot de familie van dibenzazepinen, net als carbamazepine (CBZ) en oxcarbazepine (OXC). Deze geneesmiddelen verschillen structureel van elkaar op de 10,11 positie. Zij verschillen ook wat het metabolisme betreft: CBZ wordt gemetaboliseerd tot CBZ-10,11-epoxide, in tegenstelling tot OXC, dat wordt gemetaboliseerd tot de actieve metaboliet S-licarbazepine (78,1%), en ESL, dat wordt gemetaboliseerd tot dezelfde metaboliet, maar in een hoger aandeel (93,9%) (Fig. 1).2,3 Ook het aantal dagelijkse doses verschilt: eenmalige doses in het geval van ESL en OXC met verlengde afgifte (niet verkrijgbaar in Spanje), 2 doses van OXC met onmiddellijke afgifte en CBZ met verlengde afgifte (niet verkrijgbaar in Spanje), en 2 tot 3 doses van CBZ met onmiddellijke afgifte. Volgens een recente studie van Soares-da-Silva e.a.,4 heeft het werkingsmechanisme van ESL enkele onderscheidende kenmerken in vergelijking met die van andere geneesmiddelen in dezelfde familie: 1) de selectiviteit van de interactie met de inactieve toestand van het spanningsgevoelige natriumkanaal (VGSC), 2) vermindering van de beschikbaarheid van VGSC door verbetering van de langzame inactivering, in plaats van wijziging van de snelle inactivering van VGSC, en 3) remming van hCaV3.2-inwaartse stromen met hoge en lage affiniteit, met een grotere inactivatie van hCaV3.2.2-inward currents met een grotere affiniteit dan CBZ.
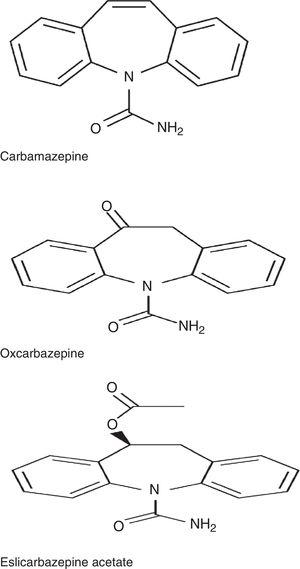
Chemische structuur van carbamazepine, oxcarbazepine en eslicarbazepineacetaat.
Zoals OXC is ESL matig toxisch, met als meest voorkomende bijwerkingen duizeligheid, misselijkheid, braken, sufheid en diplopie. Het heeft een eliminatiehalfwaardetijd van 13-24 uur, en kan derhalve als eenmalige dagelijkse dosis worden toegediend. ESL is een milde inducer van UDP-glucuronosyltransferase (UGT1A1) en de CYP3A4-isovorm van cytochroom P450. Deze activiteit kan leiden tot enkele klinisch relevante interacties met fenytoïne, warfarine en oestrogeenbevattende anticonceptiva.1
CBZ is niet alleen geïndiceerd voor epilepsie, maar ook voor manische episoden en voor de profylaxe van bipolaire affectieve stoornis, essentiële trigeminusneuralgie, essentiële glossofaryngeale neuralgie en alcoholonttrekkingssyndroom,5 terwijl OXC geïndiceerd is voor de behandeling van partiële aanvallen met of zonder secundaire generalisatie met tonisch-clonische aanvallen.6
De meest recente richtlijnen voor de klinische praktijk zijn het erover eens dat tricyclische en dubbelwerkende antidepressiva (venlafaxine, duloxetine) en de anti-epileptica gabapentine en pregabalin de behandeling bij uitstek vormen voor neuropathische pijn. Tramadol, lidocaïne 5% pleisters en capsaïcine 8% pleisters zijn tweedelijns behandelingen, terwijl sterke opioïden de derde lijn van behandeling vormen.7
In tegenstelling tot CBZ, zijn noch ESL noch OXC geïndiceerd voor neuropathische pijn, hoofdpijn of craniale neuralgieën. Andere anti-epileptica die niet geïndiceerd zijn voor deze klinische scenario’s, zoals lamotrigine en lacosamide, worden in de klinische praktijk echter vaak off-label gebruikt.8-12
In deze studie evalueren we het beschikbare bewijs over het gebruik van ESL voor neuropathische pijn, hoofdpijn en craniale neuralgieën om te bepalen of het middel een valide optie kan zijn bij patiënten met een slechte respons of intolerantie voor de traditionele behandelingen.
Ontwikkeling
We voerden een literatuursearch uit op PubMed en Google Scholar met behulp van de volgende zoekstrategie: “acetaat eslicarbazepine EN neuropathische pijn” en “acetaat eslicarbazepine EN hoofdpijn”. We namen alleen artikelen uit geïndexeerde wetenschappelijke tijdschriften in overweging en selecteerden originele artikelen en case reports gepubliceerd in het Engels of het Spaans. Omdat deze strategie nauwelijks resultaten opleverde, besloten we onze zoektocht te verbreden door posters en mondelinge mededelingen over hetzelfde onderwerp (“acetaat eslicarbazepine en neuropathische pijn” en “acetaat eslicarbazepine en hoofdpijn”) op te nemen die werden gepresenteerd op jaarvergaderingen van de Spaanse Sociëteit voor Neurologie (SEN) tussen 2011 en 2015 en op andere internationale congressen. Voor de duidelijkheid hebben we het artikel gestructureerd met verschillende secties.
Experimentele studies van eslicarbazepine-acetaat voor neuropathische pijn
In experimentele studies met muizen is het analgetische effect van ESL uitgebreid bestudeerd in een breed scala van geïnduceerde pijntoestanden, waaronder trigeminusneuralgie, diabetische neuropathie en viscerale pijn; de resultaten suggereren dat het geneesmiddel nuttig kan zijn voor de behandeling van inflammatoire en neuropathische pijn.13
Eslicarbazepine acetaat voor pijnlijke diabetische neuropathie
We vonden een poster over pijnlijke diabetische neuropathie (PDN) gepresenteerd op het EFIC-congres van de European Pain Federation in 2013. De poster presenteerde de bevindingen van een multicentrisch, gerandomiseerd, dubbelblind, placebogecontroleerd, parallelgroep, dosis-vaststellend fase II-onderzoek. De studie omvatte een wash-out periode van 2 weken, waarin eerdere behandelingen voor neuropathische pijn werden gestaakt, gevolgd door een titratieperiode van een week, een onderhoudsperiode van 12 weken, en een follow-up periode van 2 weken. In totaal werden 557 patiënten willekeurig toegewezen aan placebo, 400mg ESL tweemaal daags (BID), 800mg ESL eenmaal daags (QD), 600mg ESL BID, 1200mg ESL QD, of 800mg ESL BID. Na 12 weken behandeling werden geen statistisch significante verschillen waargenomen tussen personen die placebo kregen en personen die ESL kregen voor pijnbestrijding (primaire effectiviteitsanalyse) volgens de Numeric Pain Rating Scale (NPRS). Het percentage personen dat een ≥ 30% afname van de pijnintensiteit ervoer, was echter hoger in de groep die 400 mg ESL BID kreeg dan in de placebogroep (62,5% vs 44,8%; P=,0230). De incidentie van bijwerkingen was 38,0% in de placebogroep en 51,8% in de groep die werd behandeld met 1200mg ESL QD. De meest voorkomende bijwerkingen waren braken, duizeligheid en misselijkheid.14
Ons literatuuronderzoek vond ook een multicentrisch, gerandomiseerd, dubbelblind, placebogecontroleerd, parallelgroep fase III-onderzoek van PDN; het onderzoek duurde 15 weken (3 weken dosisaanpassing+12 weken follow-up). De primaire variabele voor de werkzaamheid was de verandering in pijnintensiteit vanaf het begin van de studie (baseline) tot de voltooiing van de studie (15 weken), en werd gemeten met de NPRS. In totaal werden 332 patiënten met PDN willekeurig toegewezen aan placebo, 1600mg ESL QD, 1200mg ESL QD, of 800mg ESL QD. Na 15 weken behandeling werden er geen statistisch significante verschillen in pijnbestrijding waargenomen tussen de deelnemers die placebo kregen en de deelnemers die ESL kregen. De incidentie van bijwerkingen varieerde van 12,20% in de placebogroep tot 63,10% in de groep die 1600mg EPSL QD kreeg. De meest voorkomende bijwerkingen waren duizeligheid, misselijkheid en hyponatriëmie (deze laatste was dosisafhankelijk). De resultaten van deze studie werden niet gepubliceerd.15
García Escrivá et al.16 deelden hun ervaring met ESL als tweedelijnsbehandeling voor PDN die refractair is voor traditionele geneesmiddelen. In 2013 identificeerden de auteurs 8 patiënten met PDN bij wie eerdere behandelingen niet hadden geleid tot een bevredigend pijnbeheer. In een eerste bezoek vervingen zij hun vorige pijnbehandeling door ESL, verzamelden demografische gegevens, en dienden de volgende vragenlijsten in: DN4 schaal, Hospital Anxiety and Depression Scale, Visual Analogue Scale (VAS) voor pijn, Patient Global Impression of Improvement schaal, en Clinical Global Impression of Improvement schaal. Tijdens een follow-up consult, 12 weken na de behandeling, vulden de patiënten dezelfde vragenlijsten in en werd gevraagd naar eventuele bijwerkingen. De verzamelde gegevens werden gebruikt voor statistische analyse. Wat de vorige behandeling betreft, had 75% van de patiënten pregabaline, 25% amitriptyline, 12,5% clonazepam, en 12,5% fentanyl gekregen, hetzij als monotherapie of als combinatietherapie. Bij aanvang van de ESL-behandeling gebruikten de patiënten gemiddeld 4,6 geneesmiddelen tegelijkertijd (range, 1-11; mediaan: 4,5). Er werden geen veranderingen aangebracht in de gelijktijdige behandeling tijdens de follow-up periode. Neuropathische pijn, geëvalueerd met de DN4 schaal, nam significant af na 3 maanden (P=.026, Wilcoxon test). De studie vond geen significante veranderingen in een van de pijnkenmerken gemeten door de schaal. De auteurs observeerden een significante afname van neuropathische pijn zoals gemeten met de VAS (P=.018, Wilcoxon test). De scores van de patiënten verbeterden zowel op de angstschaal (P=.102, Wilcoxon test) als op de depressieschaal (P=.276, Wilcoxon test), hoewel de veranderingen niet statistisch significant waren. Subjectief gezien meldde 65,5% van de patiënten dat ze zich “veel beter” of “beter” voelden en 87,5% van de artsen gaf aan dat de patiënten “beter” of “veel beter” waren. Bij één patiënt werd ESL teruggetrokken wegens bijwerkingen (duizeligheid). Na 3 maanden namen 7 patiënten (87,5%) nog steeds ESL, 2 met 400mg/dag en 5 met 800mg/dag. Ondanks de kleine steekproefomvang bleek ESL een effectief alternatief voor de behandeling van neuropathische pijn bij patiënten met PDN die refractair zijn voor conventionele behandeling, en vertoonde het een goede verdraagbaarheid en therapietrouw.16,17
Eslicarbazepine acetaat voor postherpetische neuralgie
Onze literatuursearch vond een poster over postherpetische neuralgie (PHN) gepresenteerd op het EFIC-congres van de European Pain Federation in 2013. De poster presenteerde de bevindingen van een multicentrische, gerandomiseerde, dubbelblinde, placebogecontroleerde, parallelle groep, dosis-vaststellende fase II-studie. De studie omvatte een wash-out periode van 2 weken, waarin eerdere behandelingen voor PHN werden gestaakt, gevolgd door een titratieperiode van een week, een onderhoudsperiode van 8 weken, en een follow-up periode van 2 weken. In totaal werden 567 patiënten willekeurig toegewezen aan placebo, 400mg ESL BID, 800mg ESL QD, 600mg ESL BID, 1200mg ESL QD, of 800mg ESL BID. De intention-to-treat analyse toonde geen statistisch significante verschillen tussen de placebo- en de ESL-groep wat betreft de pijnintensiteit zoals gemeten met de NPRS (primaire werkzaamheidsanalyse). Volgens de per-protocol analyse nam de pijnintensiteit echter significant meer af in de groep die 800mg ESL BID kreeg dan in de placebogroep (P=.0277). De incidentie van bijwerkingen varieerde van 31,2% in de placebogroep tot 54,4% in de groep die 800mg ESL BID kreeg. De meest voorkomende bijwerkingen waren duizeligheid, slaperigheid, hoofdpijn, misselijkheid en duizeligheid.18
Ons literatuuronderzoek vond ook een multicentrisch, gerandomiseerd, dubbelblind, placebogecontroleerd, parallelgroep fase III-onderzoek bij PHN dat 15 weken duurde. De primaire variabele voor de werkzaamheid was de verandering in pijnintensiteit vanaf het begin van de studie tot de voltooiing ervan (15 weken), en werd gemeten met de NPRS. In totaal werden 240 patiënten met PHN willekeurig toegewezen aan placebo, 1600mg ESL QD, 1200mg ESL QD, of 800mg ESL QD. Er werden geen significante verschillen in pijnintensiteit waargenomen tussen de placebo- en ESL-groepen na 15 weken behandeling. De incidentie van bijwerkingen varieerde van 10% in de placebogroep tot 76,67% in de groep die werd behandeld met 1600mg ESL QD. De meest voorkomende bijwerkingen waren misselijkheid, duizeligheid en hoofdpijn. De resultaten van deze studie werden niet gepubliceerd.19
Eslicarbazepineacetaat voor craniële neuralgie
Gaber et al.20 publiceerden het geval van een 62-jarige vrouw met trigeminusneuralgie geassocieerd met multiple sclerose die adequaat werd gecontroleerd met CBZ. De behandeling moest echter worden gestaakt vanwege recidiverende symptomatische hyponatriëmie. Verschillende geneesmiddelen, waaronder topiramaat, gabapentine en amitriptyline, brachten geen verbetering in de trigeminusneuralgie. CBZ in lage doses (400 mg per dag) bereikten een uitstekende pijncontrole zonder de plasma natriumconcentratie te veranderen.
Cuadrado et al.21 publiceerden het geval van een 32-jarige man met epicrania fugax die refractair was aan talrijke behandelingen (occipitale zenuwblokkade met triamcinolon en bupivacaïne, gabapentine, lamotrigine, pregabaline, topiramaat, zonisamide, natriumvalproaat, lacosamide, indometacine). CBZ gedoseerd op 1200mg/dag verminderde de pijnintensiteit maar moest worden gestaakt vanwege slaperigheid. ESL gedoseerd op 800mg/dag verminderde de pijnfrequentie en -intensiteit aanzienlijk. De dosis werd verhoogd tot 1600mg/dag; de patiënt toonde een goede tolerantie en bleef asymptomatisch. De symptomen traden weer op toen de dosis werd verlaagd.
Cação et al.22 bestudeerden een cohort van 15 patiënten met kortdurende unilaterale neuralgiforme hoofdpijn met conjunctivale injectie en tranen (SUNCT), van wie een meerderheid reageerde op lamotrigine, één reageerde op topiramaat, en één op ESL.
Het klinische geval gepresenteerd door Aledo Serrano et al.23 op de 66e jaarlijkse bijeenkomst van de SEN beschreef het geval van een 38-jarige man met een diagnose van epicrania fugax die refractair was voor lamotrigine, pregabaline, gabapentine, topiramaat, zonisamide, indometacine, valproaat, lacosamide, levetiracetam, verdovingsblokkade van de grote achterhoofdszenuw, en botulinum toxine injectie op de plaats van de pijn. De patiënte reageerde gedeeltelijk op CBZ maar ondervond ernstige bijwerkingen. De patiënt bleef asymptomatisch met ESL gedoseerd op 1200 mg per dag.
Sánchez Larsen et al.24 presenteerden een observationele, retrospectieve studie op de 66e jaarlijkse bijeenkomst van de SEN, waarin een groep patiënten met trigeminusneuralgie werd geanalyseerd die werden behandeld met ESL, hetzij als monotherapie hetzij als combinatietherapie. De belangrijkste variabelen waren pijnintensiteit voor en na de behandeling (VAS), frequentie van pijnaanvallen voor en na de behandeling, en bijwerkingen. De studie omvatte 10 patiënten (4 in monotherapie); 7 waren vrouwen, en de gemiddelde leeftijd was 67,9 jaar (range, 28-92). De gemiddelde follow-up tijd was 24,7 maanden, met uitzondering van 2 uitvallers als gevolg van milde bijwerkingen (duizeligheid). Geen enkele patiënt had ernstige bijwerkingen; één patiënt had hyponatriëmie. Pijnintensiteit en -frequentie namen af bij 9 van de 10 patiënten. Bij deze patiënten daalde de pijnintensiteit van 8,7 punten naar 2,6 en daalde de pijnfrequentie van 12,13 naar 2,28 aanvallen per dag (4 patiënten waren asymptomatisch, 3 ervoeren 1-2 aanvallen per week, 2 ervoeren milde verbeteringen maar de aanvalsfrequentie was nog steeds hoog). In deze serie werd ESL effectief en veilig bevonden voor de behandeling van trigeminusneuralgie, en superieur aan CBZ vanuit het oogpunt van veiligheid en farmacokinetiek, hoewel de auteurs een nauwgezette controle van de natriumniveaus aanbevelen.
In een studie gepresenteerd op de 67e jaarlijkse bijeenkomst van de SEN (2015), analyseerden Abril-Jaramillo et al.25 de respons op behandeling met ESL geanalyseerd bij patiënten met craniale neuralgie (56% had trigeminusneuralgie) die goed hadden gereageerd op CBZ of OXC, maar bijwerkingen ondervonden van deze geneesmiddelen. De respons op ESL werd bij 15 patiënten gedurende een periode van 6 maanden geëvalueerd; de eerste evaluatie omvatte de gegevens van de klinische anamnese, lichamelijk onderzoek, aanvullende tests, informatie over eerdere behandelingen, en de bijwerkingen die het staken van de medicatie motiveerden. De patiënten werden vervolgens na 3 en 6 maanden geëvalueerd om de werkzaamheid van de behandeling en eventuele bijwerkingen te beoordelen. De respons was gunstig bij 13 van de 15 patiënten; ESL werd beter verdragen dan CBZ en OXC.
Eslicarbazepine acetaat in series van gevallen van verschillende etiologie
Tijdens de 63e jaarlijkse bijeenkomst van de SEN (2011, Barcelona) presenteerde Tena Mora26 op posterformaat de resultaten van een prospectieve, beschrijvende studie naar de werkzaamheid en veiligheid van ESL in monotherapie bij 6 patiënten met verschillende soorten neuropathische pijn. Analyses (volledig bloedbeeld, stollingstest, natrium- en kaliumgehalte, nier- en leverfunctie) werden uitgevoerd op 1 en 3 maanden na het begin van de behandeling; de VAS werd ingevuld tijdens het eerste consult (VAS 1), op 1 maand (VAS 2), en op 3 maanden follow-up (VAS 3). De studie omvatte 4 patiënten met primaire trigeminusneuralgie (100% vrouwen; VAS 1: 8-10, VAS 2: 0-3, VAS 3: 0-3), van wie er één sufheid had die oploste toen de onderhoudsdosis werd gesplitst in 2 dagelijkse doses; een patiënt met pijn na een beroerte (80-jarige man, VAS 1: 9; de behandeling werd na 4 dagen gestaakt wegens slaperigheid; CBZ werd parallel geleidelijk gestaakt); en een patiënt met aanhoudende idiopathische aangezichtspijn (70-jarige vrouw; VAS 1: 9, VAS 2: 8, VAS 3: 8). Geen van de patiënten vertoonde veranderingen in de resultaten van de bloedanalyse tijdens de studieperiode (3 maanden). De auteur benadrukt de analgetische effecten van ESL voor primaire trigeminusneuralgie.
Tijdens de 66e jaarvergadering van de SEN presenteerden García Arguedas et al.27 de resultaten van een retrospectieve, beschrijvende studie van 10 patiënten met neuropathische pijn die werden behandeld met ESL in monotherapie. Zij analyseerden de oorzaken van de pijn, de gebruikte dosis, de effectiviteit van de behandeling (met behulp van baseline en 3-maanden VAS scores), en de verdraagbaarheid van de behandeling. De oorzaken van de pijn waren trigeminusneuralgie bij 5 patiënten, PDN bij 3, en PHN bij 2. De meest gebruikte dosis was 800 mg (maximale dosis van 1200 mg bij één patiënt). De gemiddelde VAS-score was 8,2 bij de baselineconsultatie en 2,4 bij de 3-maandenfollow-upconsultatie, met een globale afname van meer dan 50% in pijnintensiteit. Wat de verdraagbaarheid betreft, was de meest frequente bijwerking duizeligheid; één patiënt ontwikkelde een milde hyponatriëmie, maar staakte de behandeling niet.
Tijdens de 67ste jaarlijkse bijeenkomst van de SEN presenteerden Pagola Lorz et al.28 hun ervaring met ESL als tweedelijnsbehandeling voor neuropathische pijn die refractair is voor traditionele geneesmiddelen. In deze beschrijvende, retrospectieve studie werd de respons op ESL bij 10 patiënten met slecht gecontroleerde neuropathische pijn geanalyseerd. De belangrijkste variabelen waren de oorzaak van de pijn, de dosis ESL, de verbetering van de pijn (gewaardeerd als “veel beter”, “beter”, “geen verandering” of “slechter”), gelijktijdige behandeling voor neuropathische pijn, en bijwerkingen. De oorzaken van de pijn waren trigeminusneuralgie bij 6 patiënten, glossofaryngeale neuralgie bij 1, PHN bij 2, en thalamuspijn bij 1. De patiënten kregen een gemiddelde dosis van 800 mg ESL; 400 mg was voldoende voor 3 patiënten, terwijl 2 patiënten 1200 mg nodig hadden. Zeven van de 10 patiënten meldden dat ze zich “veel beter” voelden, 2 voelden zich “beter”, en de resterende meldde “geen verandering”. Wat betreft gelijktijdige behandeling, kregen 3 patiënten gabapentine, één kreeg pregabaline, en een andere kreeg amitriptyline. Bijwerkingen (apathie, duizeligheid, wazig zien) waren mild en van voorbijgaande aard, en vereisten in geen enkel geval stopzetting van de behandeling.
Tijdens de 67ste jaarlijkse bijeenkomst van de SEN presenteerden Bermejo Velasco et al.29 de resultaten van een retrospectieve studie van de klinische voorgeschiedenis van 10 patiënten met neuropathische pijn die een ESL kregen. De auteurs evalueerden de werkzaamheid van ESL met behulp van de VAS, het percentage responders (> 50% afname van de pijnintensiteit), het percentage pijnvrije patiënten, afname van gelijktijdige behandeling, bijwerkingen, gebruikte dosis, titratieschema, en etiologie van de neuropathische pijn. De patiënten werden gemiddeld 6,1 maanden gevolgd. De studie omvatte in totaal 32 patiënten. De gemiddelde dosis ESL was 920±220mg/dag. De pijnintensiteit daalde met gemiddeld 4,4±1,6 punten, waarbij 46% van de patiënten als responders werden geïdentificeerd en 13% pijnvrij. Ongeveer 78% van de patiënten ging door met de behandeling. De belangrijkste redenen voor stopzetting van de behandeling waren ineffectiviteit, slaperigheid en duizeligheid.
Tabellen 1 en 2 geven een samenvatting van de resultaten van de klinische studies, observationele studies en casusrapporten die in deze beoordeling zijn opgenomen.
Samenvatting van de klinische studies die in de beoordeling zijn opgenomen.
| Type onderzoek | Referentie | Bemonsteringsgrootte | Ziekte | ESL dosis | Duur | Hoofdresultaten | Veiligheid |
|---|---|---|---|---|---|---|---|
| Phase II studie | Kress et al.14 | 557 | PDN | Placebo, ESL 400mg BID, ESL 800mg QD, ESL 600mg BID, ESL 1200mg QD, en ESL 800mg BID | 15 weken | Er werden geen statistisch significante verschillen waargenomen tussen personen die placebo kregen en personen die ESL kregen voor pijnbestrijding (primaire werkzaamheidsanalyse), volgens de NPRS-scores.Het percentage personen dat een ≥30% afname van de pijnintensiteit ervoer, was hoger in de groep die 400mg ESL BID kreeg (62,5%) dan in de placebogroep (44,8%) (P = .0230). | De incidentie van bijwerkingen varieerde van 38,0% in de placebogroep tot 51,8% in de groep die werd behandeld met 1200mg ESL QD. De meest voorkomende bijwerkingen waren braken, duizeligheid en misselijkheid. |
| Phase III studie | https://clinicaltrials.gov/ct2/show/study/NCT01129960?term=eslicarbazepine&rank=1915 | 332 | PDN | Placebo, ESL 1600mg QD, ESL 1200mg QD, en ESL 800mg QD | 15 weken | Er werden geen statistisch significante verschillen waargenomen tussen personen die placebo kregen en personen die ESL kregen voor pijnbestrijding, volgens de NPRS-scores. | De incidentie van bijwerkingen varieerde van 12,20% in de placebogroep tot 63,10% in de groep die werd behandeld met 1600mg ESL QD. De meest voorkomende bijwerkingen waren duizeligheid, misselijkheid en hyponatriëmie (deze laatste was dosisafhankelijk). |
| Phase II studie | Kress et al.18 | 567 | PHN | Placebo, ESL 400mg BID, ESL 800mg QD, ESL 600mg BID, ESL 1200mg QD, en ESL 800mg BID | 11 weken | De intention-to-treat analyse toonde geen statistisch significante verschillen tussen de placebo- en de ESL-groepen wat betreft de pijnintensiteit zoals gemeten met de NPRS (primaire werkzaamheidsanalyse).Volgens de per-protocol analyse nam de pijnintensiteit significant meer af in de groep die 800mg ESL BID kreeg dan in de placebogroep (P = .0277). | De incidentie van bijwerkingen varieerde van 31,2% in de placebogroep tot 54,4% in de groep die 800mg ESL BID kreeg. De meest voorkomende bijwerkingen waren duizeligheid, slaperigheid, hoofdpijn, misselijkheid en duizeligheid. |
| Phase III trial | https://clinicaltrials.gov/ct2/show/study/NCT01124097?term=eslicarbazepine&rank=18§=X7015619 | 240 | PHN | Placebo, ESL 1600mg QD, ESL 1200mg QD, en ESL 800mg QD | 15 weken | Er werden geen statistisch significante verschillen waargenomen tussen personen die placebo kregen en personen die ESL kregen voor pijnbestrijding, volgens de NPRS-scores. | De incidentie van bijwerkingen varieerde van 10% in de placebogroep tot 76,67% in de groep die werd behandeld met 1600mg ESL QD. De meest voorkomende bijwerkingen waren misselijkheid, duizeligheid en hoofdpijn. |
BID: tweemaal daags; ESL: eslicarbazepine acetaat; NPRS: Numeric Pain Rating Scale; PDN: pijnlijke diabetische neuropathie; PHN: postherpetische neuralgie; QD: eenmaal daags.
Samenvatting van de observationele studies en klinische onderzoeken die in de review zijn opgenomen.
| Type studie | Referentie | Stekproefgrootte | Ziekte | ESL-dosis | Duur | Hoofduitkomsten | Veiligheid |
|---|---|---|---|---|---|---|---|
| Prospectief, beschrijvende, observationele studie | García Escrivá et al.16 | 8 | PDN met eerdere mislukte behandeling | ESL 400mg/dag (2 patiënten) en ESL 800mg/dag (5 patiënten) | 12 weken | Verbetering in DN4, HADS, VAS, PGI-I, en CGI-I schaalscores. | 1 drop-out wegens duizeligheid |
| Clinische casus | Gaber et al.20 | 1 | TN geassocieerd met multiple sclerose werd goed gemanaged met CBZ, maar het middel werd gestaakt wegens recidiverende symptomatische hyponatriëmie. | 400mg/dag | – | Uitstekende pijnbestrijding | Goede tolerantie zonder veranderingen in plasmanatriumspiegels |
| Klinische casus | Cuadrado et al.21 | 1 | Refractaire epicrania fugax met slechte tolerantie van CBZ | 1600mg/dag | – | Significante verbetering in pijnfrequentie en -intensiteit | Goede tolerantie |
| Gevalreeks | Cação et al.22 | 1 | SUNCT | 800mg/dag | – | Beheersing van pijn en afname van het aantal aanvallen per dag | De patiënt overleed een jaar later door oorzaken die geen verband hielden met VSV. |
| Clinisch geval | Aledo Serrano et al.23 | 1 | Refractaire epicrania fugax met slechte verdraagbaarheid van CBZ | 1200mg/dag | – | Asymptomatisch | Goede verdraagbaarheid |
| Retrospectief, beschrijvende, observationele studie | Sánchez Larsen et al.24 | 10 | TN (4 patiënten in monotherapie en 6 in polytherapie) | NA | Gemiddelde follow-up tijd: 24,7 maanden | Pijnintensiteit en aanvalsfrequentie namen af bij 9 van de 10 patiënten. | Twee patiënten vielen uit vanwege milde bijwerkingen (duizeligheid). Er werden geen ernstige bijwerkingen gemeld. Eén patiënt vertoonde hyponatriëmie. |
| Prospectieve, beschrijvende, observationele studie | Abril-Jaramillo et al.25 | 15 | Craniële neuralgie (TN bij 56% van de patiënten), met goede respons op CBZ of OXC maar geassocieerd met bijwerkingen | NA | 6 maanden | Gunstige respons bij 13 van de 15 patiënten | Tolerantie van ongeveer 90% |
| Prospectieve, beschrijvende, observationele studie | Tena Mora26 | 6 | 4 TN, 1 post-stroke pijn, 1 persisterende idiopathische aangezichtspijn (alle in monotherapie) | NA | 3 maanden | Significante analgetische effecten voor TN | Bij één patiënt met TN trad slaperigheid op, die oploste toen de onderhoudsdosis in 2 doses werd gesplitst. De patiënt met post-stroke pijn stopte de behandeling na 4 dagen vanwege slaperigheid. Geen enkele patiënt vertoonde veranderingen in de analyseresultaten tijdens de studieperiode. |
| Retrospectieve, beschrijvende, observationele studie | García Arguedas et al.27 | 10 | 5 TN, 3 PDN, en 2 PHN (monotherapie) | Middelde dosis: 800mg/dag (maximale dosis van 1200mg/dag bij één patiënt) | 3 maanden | Meer dan 50% afname in pijnintensiteit (VAS) | Duizeligheid, milde hyponatriëmie bij één patiënt, geen drop-outs |
| Retrospectieve, beschrijvende, observationele studie | Pagola Lorz et al.28 | 10 | 6 TN, 1 glossofaryngeale neuralgie, 2 PHN, en 1 thalamuspijn (geen respons op traditionele geneesmiddelen) | Gemiddelde dosis: 800mg/dag; 3 patiënten hadden slechts 400mg/dag nodig, terwijl 2 1200mg/dag nodig hadden. | NA | Zeven patiënten meldden dat ze zich “veel beter” voelden, 2 voelden zich “beter,” en de overblijvende meldde “geen verandering.” | Milde, voorbijgaande bijwerkingen (apathie, duizeligheid, wazig zien) die niet leidden tot het staken van de behandeling |
| Retrospectief, beschrijvend, observationeel onderzoek | Bermejo Velasco et al.29 | 32 | Verschillende etiologieën van neuropathische pijn die refractair is aan traditionele geneesmiddelen. | Gemiddelde dosis: 920±220mg/dag | Gemiddelde follow-up tijd: 6,1 maanden | Gemiddelde afname in pijnintensiteit van 4,4±1,6 punten op de VAS; 46% responders (> 50% afname in pijnintensiteit) en 13% pijnvrije patiënten | 78% van de patiënten zette de behandeling voort. De belangrijkste redenen voor het staken van de behandeling waren ineffectiviteit, slaperigheid en duizeligheid. |
CBZ: carbamazepine; CGI-I: Clinical Global Impression of Improvement scale; ESL: eslicarbazepine acetaat; HADS: Hospital Anxiety and Depression Scale; NA: niet beschikbaar; OXC: oxcarbazepine; PDN: pijnlijke diabetische neuropathie; PGI-I: Patient Global Impression of Improvement-schaal; PHN: postherpetische neuralgie; SUNCT: kortdurende unilaterale neuralgiforme hoofdpijn met conjunctivale injectie en tranen; TN: trigeminusneuralgie; VAS: Visual Analogue Scale.
Discussie
Drugs van de dibenzazepinefamilie kunnen hyponatriëmie (natriumniveau
135mmol/L) veroorzaken; dit is een veel voorkomende bijwerking van CBZ en OXC. De incidentie van hyponatriëmie secundair aan de behandeling met CBZ varieert tussen 4,8% en 40%.30,31 Er zijn steeds meer aanwijzingen voor de schadelijke effecten van hyponatriëmie, zelfs in milde gevallen, vooral bij oudere patiënten, bij wie neuropathische pijn relatief vaak voorkomt.32,33 Door geneesmiddelen geïnduceerde hyponatriëmie moet worden beschouwd als een reden om de behandeling te wijzigen.
De arts staat gewoonlijk voor een dilemma wanneer CBZ het enige geneesmiddel is waarmee een specifiek klinisch probleem, zoals trigeminusneuralgie, kan worden bestreden. ESL kan een alternatief vormen bij patiënten die bijwerkingen van CBZ ondervinden. Hyponatriëmie is zelden gerapporteerd in klinische trials en observationele studies van ESL bij patiënten met epilepsie34-36; overschakelen van CBZ of OXC naar ESL bij patiënten die hyponatriëmie hebben ontwikkeld lijkt daarom een effectieve en goed verdraagbare optie te zijn. De natriumniveaus moeten echter nog steeds worden gecontroleerd, omdat sommige patiënten hyponatriëmie blijven vertonen na het overschakelen op een ander geneesmiddel.37
Deze verschillen in de profielen van anti-epileptica uit de dibenzazepinefamilie kunnen resulteren in verschillende niveaus van effectiviteit, verdraagbaarheid en therapietrouw,38 wat artsen ertoe kan brengen te overwegen over te schakelen van het ene geneesmiddel op het andere uit dezelfde familie om de behandeling aan te passen aan de kenmerken van elke patiënt. Het EPICON-project, waarbij een panel van epilepsiespecialisten de Delphi-methode toepaste, evalueerde specifieke situaties en de methodologie voor het overschakelen van CBZ of OXC op ESL. Het doel van de studie was om consensusaanbevelingen te doen voor het overschakelen van CBZ of OXC op ESL bij bepaalde patiënten. De voornaamste aanbevelingen luiden als volgt: 1) De overgang van CBZ naar ESL dient geleidelijk te geschieden over een periode van 1 tot 3 weken, met een CBZ:ESL verhouding van 1:1,3. 2) Overschakeling van CBZ op EPSL wordt aanbevolen voor patiënten die vaak vergeten hun medicatie in te nemen, patiënten met wisselende diensten, patiënten met polymedicatie, patiënten met cognitieve problemen, patiënten met ernstige osteopaenie/osteoporose, patiënten met dyslipidemie of leveraandoeningen anders dan acuut leverfalen, en mannen met erectiestoornissen veroorzaakt door CBZ. 3) OXC kan ’s nachts worden overgeschakeld op ESL in een dosisverhouding van 1:1; dit wordt aanbevolen voor patiënten die vaak vergeten hun medicatie in te nemen, patiënten met wisselende diensten, polymedicamenteuze patiënten, of patiënten met cognitieve problemen. 4) Wisselen van medicatie wordt niet aanbevolen voor patiënten die huiduitslag vertonen secundair aan behandeling met CBZ of OXC.39 Hoewel deze aanbevelingen van toepassing zijn op patiënten met epilepsie, kunnen ze nuttig zijn in andere klinische situaties (verschillende soorten neuropathische pijn, trigeminusneuralgie en andere soorten hoofdpijn) die gepaard gaan met slechte therapietrouw of verdraagbaarheid van CBZ of OXC.
Conclusies
Gezien het werkingsmechanisme van ESL (selectieve interactie met de inactieve toestand van VGSC via langzame inactivatie, in tegenstelling tot de snelle inactivatie van CBZ en OXC, en remming van hCaV3.2stromen met een grotere affiniteit dan CBZ) lijkt het in eerste instantie een goede optie voor de behandeling van neuropathische pijn, hoofdpijn en craniële neuralgie.
Het bewijs is echter te schaars om ESL voor deze indicaties aan te bevelen. Het meeste beschikbare bewijs is afkomstig van open-label, observationele studies met kleine steekproeven en zonder controlegroep. Bovendien hebben sommige van de in deze review opgenomen studies betrekking op verschillende klinische entiteiten26-29 met verschillende pathofysiologische mechanismen. De heterogeniteit van de gegevens verhindert ons dan ook om een algemene conclusie te trekken over de werkzaamheid van ESL. Interessant is dat in klinische studies naar ESL als behandeling van neuropathische pijn (PDN en PHN) geen statistisch significante verminderingen van de pijnintensiteit zijn gevonden.
De schaarste aan gepubliceerde studies over dit onderwerp kan wijzen op een publicatiebias. De fase III klinische studies die in onze review zijn opgenomen, zijn namelijk niet gepubliceerd.
Concluderend kan worden gesteld dat ESL een valide alternatief kan vormen voor de behandeling van neuropathische pijn, hoofdpijn en craniële neuralgie bij patiënten die slecht reageren of de traditionele geneesmiddelen niet verdragen, vooral in het geval van trigeminusneuralgie; verdere gerandomiseerde studies met grotere steekproeven zijn nodig om deze hypothese te bevestigen. Het nut van ESL voor trigeminusneuralgie kan in verband worden gebracht met de uitstekende reactie van de aandoening op CBZ en met de biochemische overeenkomsten tussen beide geneesmiddelen.
Belangenconflicten
De studie voldoet aan de ethische normen en de criteria voor auteurschap van het tijdschrift. De auteurs hebben geen belangenconflicten aan te geven.
Leave a Reply