異物
はじめに
耳、鼻、あるいは喉の異物(FB)は、耳鼻咽喉科への救急搬送としては極めて一般的である。
耳や鼻の異物は、小児、学習困難者、精神疾患を持つ患者でより一般的である。 食道軟性異物は、高齢者や食道障害を持つ患者で見られる。
耳の異物は重篤な合併症を引き起こす傾向はないが、吸引または摂取した異物は、生命を脅かす気道障害や食道穿孔を引き起こす可能性がある。
臨床的特徴
異物が疑われる場所によって、異物に対するアプローチは異なる。
病歴から、異物の性質、摂取または挿入された時期、異物挿入の既往を明らかにすることが重要である。
特定の部位について:
- 耳の異物については、耳からの痛みや分泌物、関連する難聴について尋ねる*
- 鼻の異物については、呼吸に関する問題や鼻汁について尋ねる
- 摂取した異物については、鋭くないもの(例えば…)を、はっきりと確認することで、その性質は明らかになる。唾液を飲み込むことができるかどうかなど、嚥下障害の有無を確認する
*耳の中の生きた虫は油で溺れさせる
検査は、疑わしい異物がどこにあるかに応じて行う。 耳については、通常、耳鏡検査で異物を直接見ることができる。一方、鼻については、年齢に応じたThudicum鏡(小児は0または1、成人は2または3)を使用し、ヘッドトーチまたは耳鏡が通常必要である。 頸部の圧痛点を触診し(嚥下時に動くかどうかも評価する)、外科的気腫の有無も確認する。 特に初期評価で確認できない場合は、検査の補助として軟性鼻内視鏡検査(FNE)が通常必要である。
異物に対するレッドフラッグ
異物を呈する患者に対する重要なレッドフラッグは以下の通りである。
- 喘鳴、発声障害、流涎など気道障害の兆候
- 胸痛、敗血症の特徴、外科的気腫など食道穿孔の兆候
- ボタン電池摂取の履歴
上記のいずれかがある場合、直ちに上級医の手助けを要請することです。
鑑別診断
通常、異物挿入の明確な病歴があるはずですが、異物摂取の疑いがある場合の一番の鑑別はフードボーラスで、特に患者が骨のあるものを食べたかどうか分からない場合です。
時に、耳の感染症(特に外耳炎)を数週間来している患者が異物を耳に入れていて、気づいていないことがあります。
一側性の鼻汁は異物によるものかもしれませんが、高齢の患者さんで発生した場合は、悪性腫瘍を考慮する必要があります。
摂取された異物の臨床的疑いが中程度であれば、最初に頚部軟部組織のX線平面写真を撮影することができるが、これは感度(約57%)および特異度(約76%)に劣る。
プレーンフィルムX線写真は、異物(放射線不透過性の場合)、外科的気腫の存在、後咽頭組織の広がり(おおよその測定はC2で>7mm、C7で>22mm)、または頸部前弯の喪失の評価に使用できる
もしプレーンフィルムに何も映らない、しかし臨床的疑いが残っているなら、CTネックを行ってその領域をさらに評価できる(100%近い感度を持つ)。 さらに、胸部単純X線写真(CXR)を撮影して、レッドフラッグサインである縦隔の拡大を評価することができる。
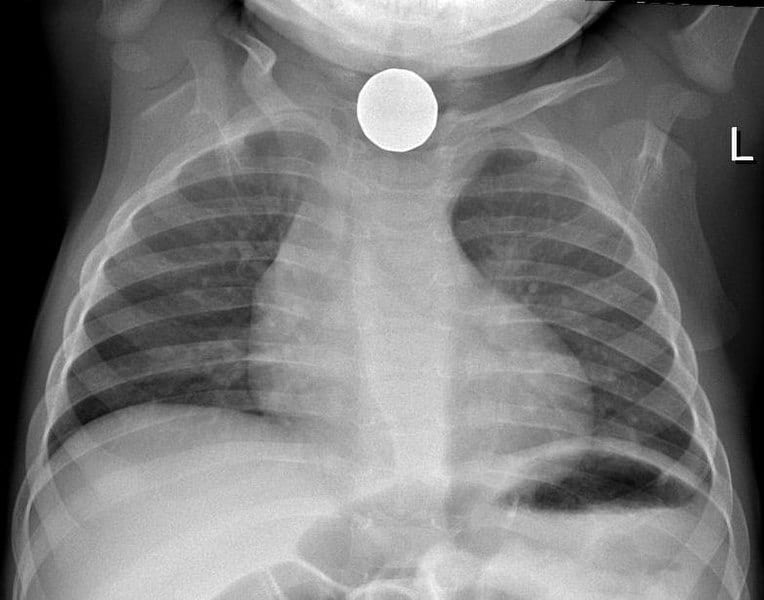 図1 – 小児食道内コインの胸部単純X線写真
図1 – 小児食道内コインの胸部単純X線写真管理
FB除去の緊急性はFBの位置と性質、および患者の臨床状態によって完全に異なる。 最初の評価では、常にA to Eアプローチを採用すべきである。
ボタン電池は腐食し、不可逆的な火傷を引き起こす可能性があるため、ボタン電池を飲み込んだ場合は直ちに除去しなければならない。
耳
耳介の異物除去は、Zoelner吸引器によるマイクロサクション、ワニ鉗子、Jobson-Horneプローブ、ワックスフックなど、さまざまな器具を用いて行うことができる
FBが鼓膜に対して内側の場合、あるいは単に除去できない場合は、GA下で異物の除去を検討しながら安全に退院できる(ただしボタン電池は直ちに除去が必要な場合のみ)。
鼻
鼻の異物の管理は耳の異物と同様ですが、患者が苦痛を感じていたり、呼吸困難の兆候があれば、GA下で緊急除去を行う必要があります。
除去できない場合、あるいはFBが存在するか不明な場合は、麻酔下の検査と除去のための同意とワークアップを行う。
喉
FBが中咽頭で確認でき、患者が処置に耐えられる場合は、Magill forcepsを用いて除去が試みられることがある。 それ以外の場合は、GA下で内視鏡検査(咽頭鏡/喉頭鏡または硬性食道鏡のいずれか)により除去を試みるべきである。
内視鏡検査の緊急性は以下の通りである。
- 緊急内視鏡検査
- Any red flag signs
- Any sharp or long object (>5cm) in the oesophagus
- Urgent endoscopy(緊急内視鏡検査)
内視鏡検査 (24時間以内)
- 食道閉塞(唾液を飲み込めない)
- 鈍的食道FB
- 十二指腸近位の磁石
- 非-の場合緊急内視鏡検査
- 傷害の徴候なしに胃の中を通過した円盤状または円筒状の電池
- 無症状の場合、硬貨は除去する前に最大24時間観察することができる
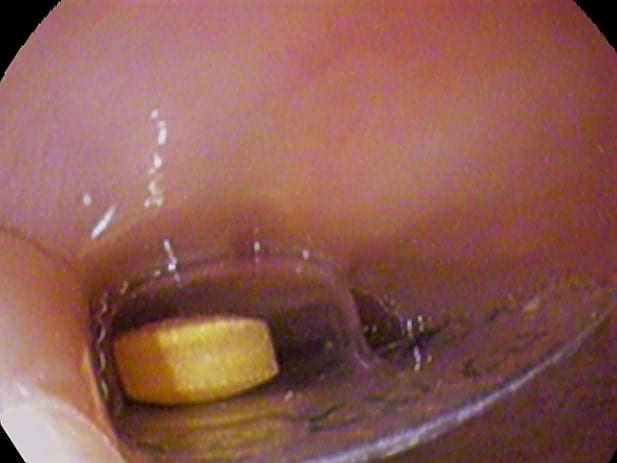 図2-食道内の異物。 上部消化管内視鏡検査
図2-食道内の異物。 上部消化管内視鏡検査Follow-up
鼻や耳のFBがうまく除去できた場合、通常、患者はフォローアップなしで退院することが可能である。
FB除去後も続く片側の症状(難聴、鼻汁など)を呈する成人は、頭頸部がんを疑う必要があるため、これらの患者には緊急のフォローアップを検討する。
鼓膜穿孔のある患者には、治癒したことを確認するため、プライマリケアでその後の経過観察を定期的に行うことができる。そうでなければ、耳の衛生についてのアドバイス(耳を乾燥させておく、綿棒の使用を避ける)と共に定期的に耳鼻科に紹介できる。
硬性食道鏡を受けた患者は、症状の解消を確認し穿孔の兆候がないか監視するためにその後の一定期間の観察を受ける必要がある。
フードボルス
軟らかいフードボルスもよくある症状だが、臨床的アプローチは異物摂取の疑いに似ている。
評価時に、鋭い異物(例:骨)摂取の疑いやレッドフラグの兆候があれば、異物摂取の場合と同様に管理する。
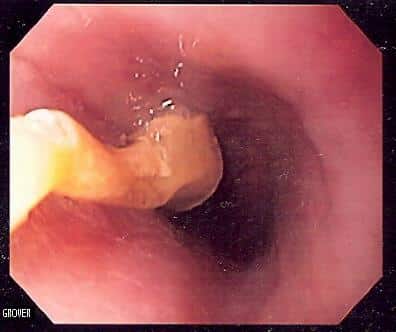 Figure 3 – Upper GI Endoscopy showing an oesophageal food bolus obstruction due to a grape
Figure 3 – Upper GI Endoscopy showing an oesophageal food bolus obstruction due to a grape食道運動障害や狭窄の既往のある患者には、フードボーラスがより多く認められる。 食道狭窄の既往がある場合は、悪性腫瘍などの原因調査が必要です。
それ以外の場合は、通常は一定期間経過観察し、以下のような内科的管理で症状の消失を評価します。
いくつかの薬物療法がしばしば試みられる(ただし、観察のみに対する有効性についてのエビデンスは不足している)。 コーラやレモネード)
- Glucagon 1-2mg IV
- Hyoscine butylbromide (Buscopan) 20mg IV
- Prokinetics (metoclopramide やエリスロマイシンなど)
症状消失後、患者を観察し経口液や軟食に耐えているなら退院させるべきでしょう。
ポイント
- 異物挿入は救急外来でよく見られる症状
- レッドフラッグサインには気道障害、食道穿孔のエビデンスが含まれる。 6706>
- 異物除去の緊急性は、異物の位置や性質、患者の臨床状態に完全に依存する
- ソフトフードボルスもよくある症状だが、臨床アプローチは異物摂取の疑い
と同様である。
Leave a Reply