構造生物化学/細胞シグナル伝達経路/内分泌シグナル伝達
下垂体および松果体
下垂体はその直径が約1cmの極小の腺であります。 トルコ鞍の中にあるため、基本的に骨に包まれています。 この腺は、実は脳の視床下部と、下垂体として知られているものでつながっています。 この腺は、前葉(腺下垂体)と後葉(神経下垂体)の2つの領域に分かれています。 視床下部から分泌されるホルモンが前葉の活動を制御し、後葉は神経の刺激によって制御されます。
前葉下垂体のホルモン
成長ホルモンはタンパク質の一種で、筋肉や骨、さらには他の臓器の成長を促し、新しいタンパク質を作り出すことによって行われる。 このホルモンが、身長の高い人、低い人をコントロールしているのです。 幼児期に成長ホルモンを知らないと、その人は小人になってしまいます。 一方、ホルモンが多すぎると、その人は異常に巨大化する。
甲状腺刺激ホルモンとしても知られるサイロトロピンは、甲状腺の腺細胞に作用して、甲状腺ホルモンを分泌させる。 甲状腺刺激ホルモンが過剰に分泌されると、甲状腺が大きくなり、それに追随して甲状腺ホルモンも大量に分泌されます。 その役割は、これら3つの臓器の成長、発達、機能を管理することです。
プロラクチンホルモンは、妊娠時に女性の乳房の腺組織の発達を開始させ、乳児がすでに生まれた後にも乳汁分泌を促進させます。
副腎皮質刺激ホルモンは副腎皮質の受容体に結合し、皮質ホルモン、特にコルチゾールの分泌を促進します。
神経下垂体ホルモン
ここに局在するホルモンが抗利尿ホルモン(ADH)で、腎尿細管での水の再吸収を促すので、尿中の水分はそれほど多くなくなります。 ADHが不足すると、尿で多くの水分が失われます。
松果体とは、脳の後ろ側に広がる円錐形のような小さな構造物です。 この腺は、神経細胞、神経膠細胞、松果体を包含している。 松果体細胞はメラトニンというホルモンを分泌し、脳脊髄液に直接、そして血流に入力する。 5025>
甲状腺と副甲状腺
甲状腺
甲状腺は、頸部に集中する器官である。 2つの葉からなり、それぞれが気管の片側、つまり声帯の真下にあります。 この2つの葉をつないでいるのが、「甲状腺動脈」です。 腺の内部には濾胞があり、これがサイロキシンとトリヨードサイロニンというホルモンを生成しています。 ヨウ素はこれらのホルモンに取り込まれます。
活動する甲状腺ホルモンの大体95%はサイロキシンで、最後の何%かはトリヨードサイロニンになります。 この2つのホルモンを作るには、ヨウ素が必要です。 甲状腺ホルモンの分泌はネガティブフィードバックによって制御されており、このフィードバックには、循環しているホルモン、視床下部、下垂体前葉などが含まれます。 ヨウ素が足りないと、甲状腺は十分なホルモンを作れなくなります。 このとき、下垂体前葉が刺激されて甲状腺刺激ホルモンが分泌されますが、これは甲状腺に影響を与え、より多くのホルモンを作ろうとサイズを大きくしますが、明らかに効果がありません。 ホルモンは、必須元素の一つであるヨウ素がないため、これ以上作ることができないのです。 この甲状腺の肥大が、いわゆるヨウ素欠乏性甲状腺腫です。
カルシトニンは甲状腺の傍濾胞細胞から出されるものです。 これは副甲状腺と逆の作用で、血液中のカルシウム濃度を低下させます。
副甲状腺
甲状腺の裏面、結合組織の中に4つの小さな上皮組織があり、これが副甲状腺と呼ばれています。 この副甲状腺から分泌されるのが、副甲状腺ホルモンまたはパラテロモンです。 副甲状腺ホルモンは、血液中のカルシウムの量を調節しています。 このホルモンは、血液中のカルシウム濃度が低いときに分泌され、ホルモンの役割は、この濃度を高めることです。
分泌される副甲状腺ホルモンが十分でないと、神経が興奮しやすくなります。 血中の低カルシウムの影響は、これがランダムで絶え間ない神経インパルスを引き起こし、これは筋肉の収縮を促進することです。
副腎
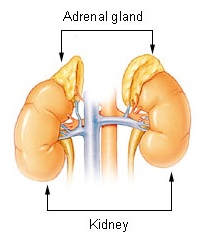
副腎は、両方の腎臓の上にあるものだ。 それぞれの嬉しいは、外側の皮質と、それから内側の髄質に分かれています。 副腎のこれらの両方の部分は、異種の胚組織から生成され、異なるホルモンを分泌するので、下垂体の2つの部分があることと同義である。 実際には副腎皮質だけが体に必要ですが、髄質がなくても体に深刻な悪影響はありません。
副腎の両部分は視床下部によって制御されています。 副腎皮質を制御するのはネガティブ・フィードバックで、視床下部と副腎皮質刺激ホルモンが含まれます。 視床下部は副腎の髄質部分を制御するのに役立つ神経インパルスを与えることになる。
副腎皮質のホルモン
副腎皮質の中でも、同様に特徴的な3つの領域に分かれており、それぞれの領域で特徴的な種類のホルモンが作られています。 化学的には、ステロイドからなる皮質ホルモン。 副腎皮質のはるか外側から分泌されているのが、ミネラルコルチコイドです。 主な鉱質コルチコイドはアルドステロンになり、体内にあるナトリウムや水の保存に影響を与えたり、増加させたりします。 中間領域はグルココルチコイドを分泌します。 その主なものはコルチゾールであり、血液中のグルコース濃度を上昇させる作用があります。 3番目、あるいは最後のグループは、一番内側の領域にあり、性腺コルチコイド、あるいは性ホルモンとも呼ばれます。 男性ホルモンであるアンドロゲン、女性ホルモンであるエストロゲンは、実は女性でも男性でも微量に分泌されています。 効果がないように思われるのは、精巣や卵巣から分泌されるホルモンがその効果をカバーしてくれるからです。
副腎髄質のホルモン
神経組織が副腎髄質をつくり、ここでエピネフリンとノルエピネフリンという2つのホルモンが分泌される。 交感神経反応、つまりストレスの多い時には、この2つのホルモンが分泌されます。 このホルモンが過剰に分泌されると、交感神経反応が極端に長くなったり、恒常的になったりします。 このホルモンの分泌が少なすぎる場合は、実質的な効果はありません。
膵臓
膵臓は、腹壁の後ろから胃の後ろへ横切るようにあり、十二指腸から脾臓まで広がる長い臓器です。 膵臓には、十二指腸まで食物の消化酵素を出す外分泌部分と、膵島からなりインスリンとグルカゴンの両方を分泌する内分泌部分があります。
膵島には2種類の細胞があり、それはα細胞とβ細胞である。 アルファ細胞は、血液中のブドウ糖の濃度が低いとグルカゴンホルモンを分泌する。 β細胞は逆に、血液中のブドウ糖濃度が高いときにインスリンホルモンを分泌します。
生殖腺
男性は精巣、女性は卵巣という、生殖を司る臓器である。 精子や卵子を分泌するだけでなく、どちらも内分泌腺とみなされるため、ホルモンも分泌します。
精巣 男性用の性ホルモンとして総称されるものをアンドロゲンと呼びます。 主なアンドロゲンはテストステロンで、精巣から放出されます。 副腎皮質からもごく微量に分泌されます。 テストステロンの生成は、胎児の発育中に始まり、出生後まもなく停止します。 胎児の発育期にはほとんど生成されず、思春期以降に開始されます。 このホルモンは、男性の生殖器官の発達、筋肉や骨格の成長促進、喉仏の拡大と声変わり、体毛の分布、そして最後に男性の性欲増進など、多くの役割を担っている。 このテストステロンの生産は、視床下部と下垂体前葉からのゴナドトロピンの両方からホルモンを放出することを含む負のフィードバックによって管理されています。
卵巣
卵巣で作られるホルモンは、エストロゲンとプロゲステロンの2種類です。 これらのホルモンはステロイドタイプで、女性の生殖器官の発達を助ける。 思春期に入ると、エストロゲンは乳房の発達を促し、腰や脚、乳房に脂肪を配分し、膣や子宮といった生殖器官を成熟させます。 プロゲステロンというホルモンは子宮を肥厚させ、妊娠に備えます。 プロゲステロンとエストロゲンの両方が、月経周期の間に子宮の変化を誘発します。
臓器の内分泌
大きな内分泌腺のほかにも、ホルモンを利用して物事を行う臓器があります。 ホルモンを利用する臓器には、胸腺、胃、小腸、心臓などがあります。
体の免疫系の発達は、胸腺から出るチモシンが大いに役立っています。 胃粘膜と呼ばれる胃の内壁では、ガストリンと呼ばれるホルモンが作られ、胃の中の食物によって活性化される。 ガストリンは塩酸の産生を促進し、ペプシン酵素とともに消化を助ける。
小腸の粘膜には、セクレチンとコレシストキニンという2つのホルモンがある。 セクレチンは、胃酸を中和するために、膵臓に重炭酸塩の産生を促す。 コレシストキニンは胆嚢を圧迫するように促し、胆汁が分泌される。 心臓は内分泌器官と呼ばれています。 心房にある特定の細胞が心房性ナトリウム利尿ホルモンを産生する。
Leave a Reply