Porta la cura della commozione cerebrale nel tuo studio
Milioni di americani soffrono di una lesione cerebrale traumatica (TBI) ogni anno, con quasi il 75 per cento di tutti quelli con TBI che soffrono di qualche forma di disfunzione visiva.1 I pazienti possono venire nell’ufficio dell’optometrista di base lamentando una visione doppia, visione offuscata, chiusura di un occhio, vertigini, mal di testa, sensibilità alla luce, urti contro le cose e/o scarsa coordinazione.
I sintomi visivi di una commozione cerebrale includono problemi di acuità visiva, perdita del campo visivo, disfunzioni oculomotorie, disturbi di convergenza e accomodativi, fotofobia e ridotta attenzione visiva.1 Un insulto cerebrale può anche influenzare la postura di una persona, l’equilibrio, le abilità motorie grossolane e fini, la cognizione, l’attenzione, la concentrazione, l’apprendimento, la produttività e le attività quotidiane.
Anche se la vista può iniziare con gli occhi, in realtà si verifica nel cervello. Più della metà del cervello è dedicata alla visione e all’elaborazione visiva. Ci sono molti percorsi nel cervello che portano l’input visivo dagli occhi alla parte posteriore del cervello, dove si trova la corteccia visiva. Poiché la visione coinvolge così tanto il cervello, anche una lieve lesione a quasi tutte le parti del cervello può avere un impatto significativo sui molteplici processi coinvolti nella visione.
I pazienti con un lieve TBI (mTBI), noto anche come commozione cerebrale, dovrebbero essere visti dal loro optometrista per una valutazione e un adeguato trattamento di riabilitazione della vista, in quanto gli optometristi sono essenziali nel processo di riabilitazione.
I pazienti con TBI possono usare un fissatore saccadico per la terapia oculomotoria. Clicca sull’immagine per ingrandirla.
Pazienti a rischio
Le due principali cause di TBI sono le cadute involontarie, che hanno rappresentato quasi il 50% di tutte le visite al pronto soccorso legate al TBI nel 2014, e l’essere colpiti da un oggetto, che ha rappresentato quasi il 20%.2 Incidenti automobilistici, aggressioni, esplosioni e lesioni sportive possono anche causare un TBI. Mentre molti di questi non sono lesioni prevenibili, è ben all’interno della sfera di competenza dell’optometrista di cura primaria per parlare di loro con le popolazioni suscettibili.
Oltre alle popolazioni ad alto rischio di atleti, primi soccorritori e personale militare, considerare la raccolta di test di base su tutti i pazienti per un confronto se un infortunio si verifica.
Per gli anziani, gli optometristi possono occuparsi della loro funzione visiva che matura e suggerire adattamenti ambientali, come l’illuminazione e i cambiamenti di contrasto. Fornire ai genitori di bambini piccoli una guida aggiuntiva, ed educarli alle precauzioni di sicurezza per le culle da cui i bambini possono uscire e il valore di mettere cancelli alle scale.
Ricordare ai bambini più grandi l’aumento del rischio diTBI quando cadono e non indossano un casco su biciclette, scooter e skateboard, così come l’importanza di indossare il casco in tutti gli sport che li offrono.
Tutte le fasce d’età dovrebbero indossare le cinture di sicurezza nei veicoli in movimento, e i primi soccorritori e il personale militare dovrebbero sempre indossare le loro protezioni.
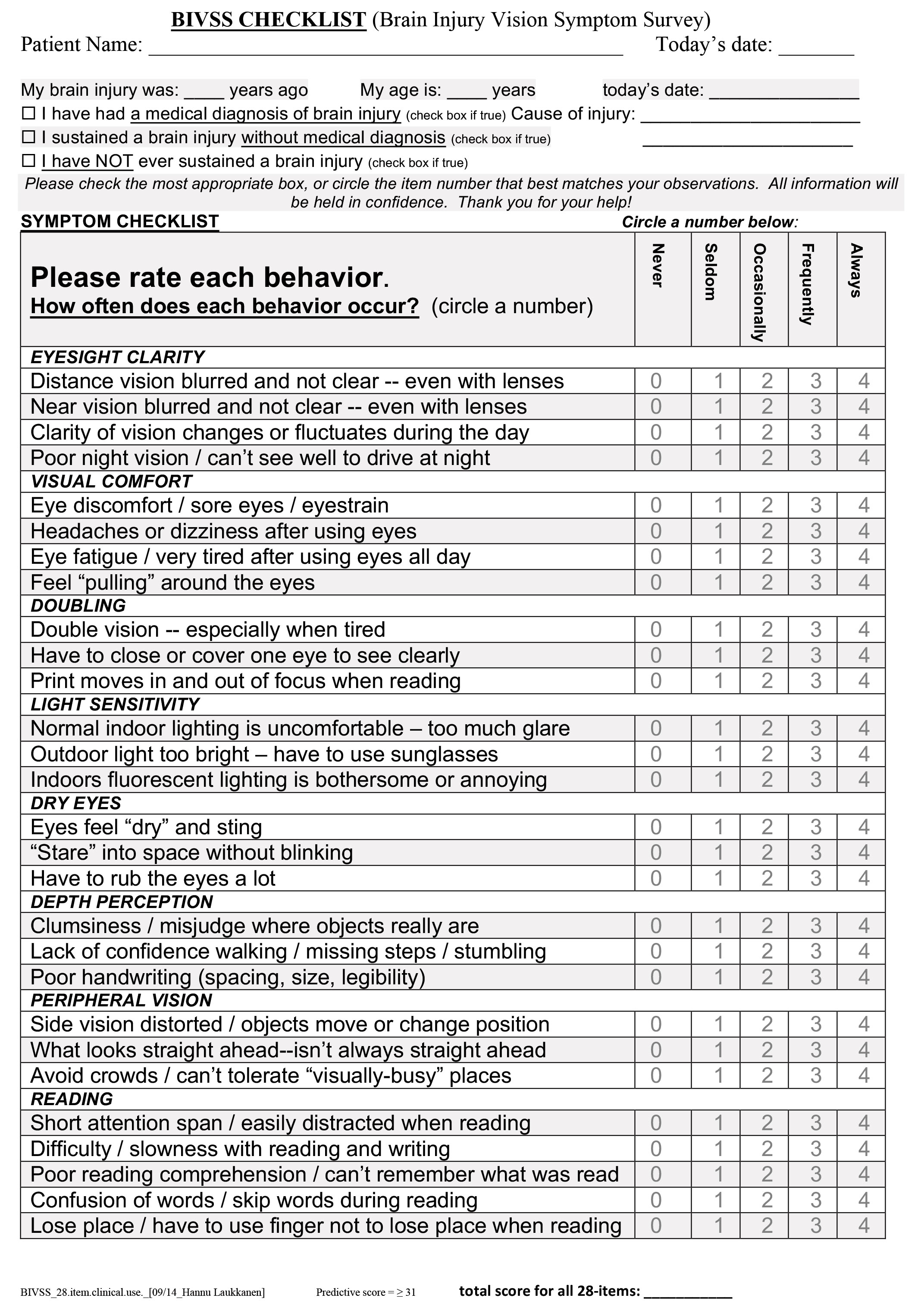
Far compilare al paziente il Brain Injury Vision Symptom Survey prima del loro appuntamento permetterà loro di rispondere alle domande al loro ritmo. Clicca sull’immagine per scaricare.
Esame e cura in ufficio
Purtroppo, molte interazioni optometriche con i pazienti avvengono spesso molto dopo la lesione. Fortunatamente, c’è una crescente quantità di prove che dimostrano che gli optometristi possono giocare un ruolo chiave nell’aiutare a identificare se si è verificata una commozione cerebrale, fornendo un trattamento e monitorando come il paziente sta progredendo nel suo recupero.3
Quando ci si prende cura di un paziente con commozione cerebrale, osservare gli effetti dei deficit visivi possibilmente legati al trauma cranico. Dedicare tempo extra quando si programmano i pazienti con commozione cerebrale, in quanto possono avere difficoltà durante l’esame a causa di stanchezza, vertigini, sensibilità alla luce o problemi di attenzione. Quando questi si verificano, pause frequenti possono aiutare a rendere il paziente più confortevole e possono portare a test più accurati e produttivi. Siate consapevoli che, a volte, l’esame deve essere fatto in un ambiente buio o poco luminoso, mentre altre volte, la normale illuminazione della stanza è accettabile.
Un esame oculistico completo fornisce misurazioni di base per una commozione cerebrale e serve anche come punto di ingresso per un controllo più formale della commozione cerebrale da un optometrista di assistenza primaria, se mai necessario. Durante l’esame oculistico completo iniziale, fare un’anamnesi dettagliata e valutare l’acuità visiva, i campi visivi, le pupille, la stereopsi, la visione a colori, il test di copertura e i movimenti oculari (saccadi, inseguimenti, punto di convergenza vicino, test di sviluppo dei movimenti oculari). Conducono anche retinoscopia/rifrazione, misure binoculari e accomodative (vergenze, phoria, disparità di fissazione, pinne accomodative da vicino e ampiezza di accomodazione), una valutazione con lampada a fessura, test della pressione intraoculare e una valutazione retinica dilatata.
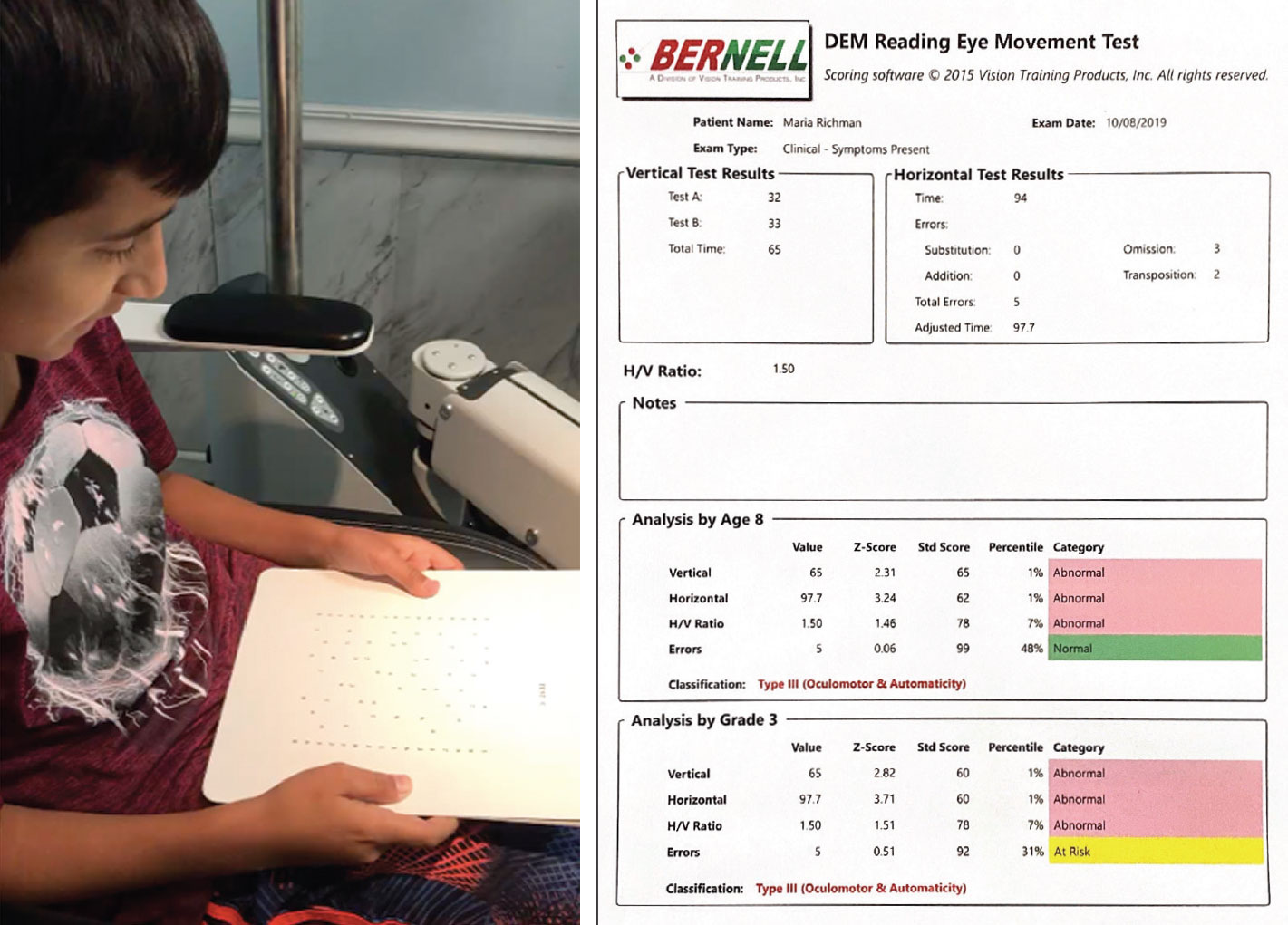
Un paziente pediatrico fa il test DEM (sinistra). Questo campione dei risultati del test oculistico di lettura nota una disfunzione oculomotoria e un’attenzione ridotta (a destra). Clicca sull’immagine per ingrandirla.
Durante un esame, concentrarsi su queste aree:
Storia. I pazienti possono riportare offuscamento a distanza o da vicino, mal di testa, vertigini, disagio visivo, visione doppia, occhio secco, sensibilità alla luce, problemi di percezione della profondità, disturbi della visione periferica e problemi legati alla lettura. Queste aree sono trattate nel Brain Injury Vision Symptom Survey, un sondaggio standardizzato sviluppato dal Pacific University College of Optometry.4 Potete spedire questo sondaggio e il modulo di assunzione/storia al paziente al momento di fissare l’appuntamento o presentarglielo quando arriva all’appuntamento. Spedire gli articoli in anticipo darà al paziente e/o al caregiver il tempo di completarli a loro piacimento.
Problemi di acuità visiva. I pazienti possono lamentarsi della visione offuscata a intermittenza. In questi casi, una prescrizione minima può essere efficace dopo una retinoscopia e una rifrazione. Un’altra causa di visione sfocata intermittente è l’instabilità del film lacrimale. A questo punto, considerare una valutazione dell’occhio secco che includa una valutazione dell’ammiccamento. I pazienti con TBI possono avere un riflesso di ammiccamento ritardato, un riflesso di ammiccamento incompleto o nessun riflesso di ammiccamento. Considerare che il tasso di ammiccamento può essere basso (rispetto a 17 battiti al minuto) quando si misura.5 Si noti che i pazienti TBI possono avere uno sguardo vuoto mentre elaborano le loro informazioni visive. Questo sguardo può indurre o esasperare un occhio secco. Il test per l’occhio secco può portarvi a trattare la scarsa qualità della superficie refrattiva, che, a sua volta, aumenterà la stabilità dell’acuità visiva del paziente.
Perdita del campo visivo. Anche se non è così comune nei casi di commozione cerebrale, i pazienti TBI più avanzati possono urtare le cose o perdere oggetti nel loro campo visivo periferico. Una volta che i campi di confronto documentano un difetto, confermatelo con test di campo standardizzati e computerizzati. Questo restringerà il livello di menomazione, come definito dalla Social Security Administration, e documenterà anche qualsiasi miglioramento futuro. Se appropriato, considerate i prismi o la terapia di riabilitazione (sia visiva, neuro-optometrica, sportiva o fisica) nel vostro ufficio o fate riferimento a un optometrista che ha interessi speciali in quell’area. Purtroppo, i campi visivi computerizzati possono essere difficili in alcuni casi, poiché il test del campo visivo dipende dall’attenzione, e questa popolazione può avere deficit di attenzione, ridotta velocità di elaborazione e/o un ritardo nei tempi di reazione.
Se il paziente è nel primo anno e mezzo di recupero e si possono misurare i campi visivi inizialmente, ripetere i test tra sei mesi per notare eventuali miglioramenti. Mentre la perdita tradizionale del campo visivo è di solito irreversibile, questa popolazione dimostra che può essere possibile recuperare una certa perdita di campo entro questo primo periodo di tempo.6 Ciò è dovuto alla plasticità neurale, e l’uso dei prismi o della terapia può contribuire a migliorare l’attenzione visiva, la consapevolezza spaziale e, in definitiva, i campi visivi. Tenete a mente che ogni caso è molto diverso, e a volte la perdita originale del campo visivo rimane la stessa.

I pazienti affetti da TBI possono usare lenti colorate e un cappello a tesa per ridurre la fotofobia. Clicca sull’immagine per ingrandirla.
Oculomotor dysfunction. I pazienti TBI possono mostrare saccadi ridotte o alterate, inseguimenti e/o altre irregolarità di convergenza da vicino. Usare un test rapido dei movimenti oculari, come il test Developmental Eye Movement (DEM), per quantificare il livello di compromissione. Questo test misura la velocità di denominazione dei numeri e differenzia la velocità di elaborazione del linguaggio dalle disfunzioni oculomotorie, il che può essere molto utile nel piano di trattamento. Il DEM permette una migliore specificità delle disfunzioni oculomotorie rispetto al test King-Devick, in quanto elimina dal calcolo la velocità del linguaggio e le potenziali lesioni orali. Il test può anche aiutare a documentare i miglioramenti ottenuti in seguito al trattamento di terapia visiva optometrica. Poiché ogni paziente è diverso e ogni commozione cerebrale ha un impatto diverso, alcune persone hanno bisogno di iniziare lentamente mentre altre possono essere spinte a lavorare su attività di livello superiore.
Disturbi accomodativi. I problemi di messa a fuoco da vicino spesso beneficiano di occhiali e terapia visiva. È stato riscontrato che anche piccole quantità di lenti più (fino a +0,25D) possono avere un profondo impatto su questa popolazione.7 Considerare ulteriori indagini sull’equilibrio binoculare da vicino, poiché le aggiunte ineguali sono talvolta giustificate. Affrontare questi problemi accomodativi può anche migliorare la convergenza e le capacità di attenzione visiva.
Problemi di fotofobia/abbagliamento. Gli optometristi delle cure primarie possono rispondere immediatamente a questi problemi raccomandando occhiali da sole, tinte speciali, transizioni, un cappello a tesa larga o attività all’aperto limitate. Mentre ci sono molte opzioni di lenti, specifiche lunghezze d’onda sembrano funzionare meglio per certi pazienti. La prescrizione di lenti di solito include una valutazione sequenziale di varie tinte, che alla fine risulterà nel miglior colore/trasmissione/lunghezza d’onda/design per il singolo paziente.
Capacità di attenzione/percezione visiva ridotta. Quando i pazienti dimostrano di essere distratti da informazioni meno rilevanti quando cercano di prestare attenzione a qualcosa, potrebbero mostrare una ridotta attenzione visiva. Se questi problemi durano più di qualche settimana, è il momento di considerare la terapia della visione, in particolare le opzioni di trattamento della terapia dell’elaborazione visiva. Se questo servizio non è fornito nel vostro ufficio, fate in modo che il vostro paziente sia assistito in un ufficio optometrico che lo fa.
Quando i pazienti si lamentano di problemi a copiare il testo, invertire lettere o parole, scarsa comprensione della lettura, indicazioni confuse e difficoltà a distinguere la destra dalla sinistra, prendete in considerazione test standardizzati e attività di terapia della visione. Anche queste dovrebbero essere fatte nel vostro ufficio o dovreste lavorare con un collega optometrista che condividerà la cura del vostro paziente per queste attività specifiche.
Risorse utili
Per ulteriori informazioni, ci sono molte organizzazioni che forniscono formazione sulle lesioni cerebrali per gli optometristi. L’American Optometric Association (AOA) Vision Rehabilitation Committee e la Brain Injury Task Force hanno sviluppato linee guida, manuali, brief e articoli per assistere i loro membri. Ci sono opportunità a livello nazionale dell’AOA e dei suoi affiliati statali per diventare attivi nelle loro rispettive sezioni e comitati di riabilitazione della visione. Oltre alle risorse dell’AOA (aoa.org/VR), ci sono altre organizzazioni, come il College of Optometrists in Vision Development (covd.org), la Neuro-Optometric Rehabilitation Association (noravisionrehab.org), l’American Academy of Optometry (aaopt.org) e la Optometric Extension Program Foundation (oepf.org), che offrono un’enorme formazione sia ai professionisti che ai pazienti.
Gestire ed educare
Gli optometristi eseguono abitualmente molte delle informazioni di base necessarie in un esame completo, come l’acuità visiva, le pupille, i campi visivi, l’ampiezza accomodativa, le saccadi, le misure binoculari e altro. Questi risultati sono preziosi per valutare, diagnosticare e gestire il trattamento delle conseguenze visive della commozione cerebrale. Gli optometristi nelle pratiche di assistenza primaria che identificano questi disturbi e disfunzioni visive hanno la possibilità di fornire ulteriori test e cure durante le valutazioni dei loro pazienti e l’eventuale riabilitazione o rinviare questi casi a un optometrista che può.
Tuttavia, il comanagement all’interno della comunità optometrica non è sufficiente. È altrettanto importante coordinare l’assistenza con altri membri del team di assistenza TBI, come il fisiatra, il neurologo, il neuropsicologo, i medici, il terapista occupazionale, il fisioterapista, il logopedista e gli infermieri. Come membro del team di riabilitazione delle lesioni cerebrali traumatiche, il ruolo dell’optometrista aumenta l’efficacia complessiva e può anche ridurre il tempo necessario nel programma di riabilitazione, che dipende fortemente dalla vista.
Dopo la diagnosi, l’optometrista può dirigere gli altri membri del team di riabilitazione per quanto riguarda il trattamento delle disfunzioni visive e fornire opzioni di riabilitazione. Oltre a lavorare con il team di cura della TBI, gli optometristi dovrebbero educare i membri della loro comunità. Mentre gli optometristi delle cure primarie sono molto bravi a servire i propri pazienti, promuovere l’importanza di raccogliere informazioni di base pre e post commozione cerebrale agli infermieri e agli allenatori scolastici, alle squadre sportive e ad altri. Inoltre, educare il pubblico e altre professioni sanitarie sull’importanza della salute degli occhi e della visione nel ridurre l’impatto e il rischio di TBI, e incoraggiare l’uso del casco, cinture di sicurezza, tappeti di zona, cancelli adeguati per le scale e altro. Questo non solo promuove la nostra professione alla nostra comunità locale, ma facendo così può anche molto probabilmente migliorare la cura e il trattamento, fornendo risultati di qualità superiore per tutti i nostri pazienti.
Il dottor Richman esercita come optometrista di riabilitazione della vista e dell’ipovisione presso Shore Family Eyecare a Manasquan, NJ. Attualmente è membro della AOA Traumatic Brain Injury Task Force ed è membro dell’American Academy of Optometry.
1. Ciuffreda KJ, Kapoor N, Rutner D, Suchoff IB, Han ME, Craig S. Occorrenza di disfunzioni oculomotorie in lesioni cerebrali acquisite: un’analisi retrospettiva. Optometria 2007;78(4):155-61.
2. CDC. TBI: ottenere i fatti. CDC Traumatic Brain Injury & Concussion. www.cdc.gov/traumaticbraininjury/get_the_facts.html. 11 marzo 2019. Acceduto l’8 maggio 2020.
3. Kapoor N, Ciuffreda KJ. Valutazione della riabilitazione neuro-ottometrica utilizzando il test Developmental Eye Movement (DEM) in adulti con lesioni cerebrali acquisite. J Optom. 2018;11(2):103-12.
4. Laukkanen H, Scheiman M, Hayes JR. Brain injury vision symptom survey (BIVSS) questionario. Optom Vis Sci. 2017;94(1):43-50.
5. Bentivoglio AR, Bressman SB, Cassetta E, et al. Analisi dei modelli di frequenza di ammiccamento in soggetti normali. Mov Disord. 1997;12(6):1028-34.
6. Matteo BM, Viganò B, Cerri CG, Perin C. Riabilitazione riparativa del campo visivo dopo una lesione cerebrale. J Vis. 2016;16(9):11.
7. Green W, Ciuffreda KJ, Thiagarajan P, et al. Accommodation in mild traumatic brain injury. J Rehabil Res Dev. 2010;47(3):183-99.
Leave a Reply