Ileo-Cecectomia laparoscopica per il morbo di Crohn con anastomosi a punti laterali: 21 casi consecutivi
Ricerca Articolo
Ileo-Cecectomia laparoscopica per il morbo di Crohn con anastomosi a punti laterali: 21 Casi Consecutivi
Gianfranco Cocorullo1, Valentina Giaccaglia2*, Roberta Tutino1, Maria Cappello3, Nicola Falco1, Tommaso Fontana1, Giuseppe Salamone1 e Gaspare Gulotta1
1Dipartimento di Chirurgia Generale e d’Urgenza, Ospedale Universitario ‘Paolo Giaccone’, Italia
2Dipartimento di Scienze Mediche e Chirurgiche e Medicina Traslazionale, Sapienza Università di Roma, Italia
3Dipartimento di Gastroenterologia, Azienda Ospedaliera Universitaria ‘Paolo Giaccone’, Italia
*Autore corrispondente: Valentina Giaccaglia, Departmentof Surgical and Medical Sciencesand Translational Medicine, GeneralSurgery 1 Unit, Sant’Andrea UniversityHospital, ‘Sapienza’ University of Rome,Via di Grottarossa 1085, 00189 Rome,Italy
Pubblicato: 06 Mar, 2017
Cita questo articolo come: Cocorullo G, Giaccaglia V, Tutino R,Cappello M, Falco N, Fontana T, etal. Ileo-Cecectomia laparoscopica per il morbo di Crohn con anastomosi laterale: 21 casi consecutivi. Clin Surg. 2017; 2: 1331.
Abstract
Introduzione: L’ileo terminale è il tratto più coinvolto nella malattia di Crohn e la sua ostruzione è una delle complicanze più frequenti. La chirurgia gioca un ruolo importante sia nella gestione delle stenosi croniche che nelle complicazioni acute che non migliorano con la terapia medica.
Metodi: Abbiamo studiato gli esiti della ileo-cecectomia laparoscopica con anastomosi meccanica in pazienti affetti da Crohn, valutando la sicurezza intra-operatoria e gli esiti postoperatori come il sanguinamento e la perdita anastomotica.
Risultati: Da gennaio 2011 a dicembre 2015, 21 pazienti sono stati sottoposti a ileo-cecectomia laparoscopica con anastomosi ileo-colica extracorporea pinzata da un lato all’altro anti-peristaltica per la malattia di Crohn complicata. Dodici pazienti (57,1%) sono stati ammessi in emergenza. Il tempo medio della sala operatoria è stato di 154 minuti; in 4 pazienti è stata necessaria la conversione alla tecnica aperta. Il tasso di morbilità totale è stato del 19%, con 2 reinterventi (9,5%), uno dovuto a emorragia della linea delle graffe e l’altro a perdite anastomotiche (4,7%). La degenza media nei pazienti non complicati e complicati è stata rispettivamente di 5,8 e 14 giorni.
Conclusione: Nella gestione della malattia di Crohn complicata, ileo-cecectomia laparoscopica con anastomosi extracorporea pinzata sembra essere una tecnica sicura, nonostante la natura ben notafistolizzante della malattia, e anche facile da eseguire.
Keywords: Malattia di Crohn; Ileo-cecectomia; Laparoscopia
Introduzione
La chirurgia gioca un ruolo principale nella gestione delle complicazioni ostruttive e settiche nella malattia di Crohn (CD). Tuttavia, in questo gruppo di pazienti, il rischio di complicazioni chirurgiche è molto alto a causa dell’infiammazione transmurale della parete intestinale e le conseguenti complicazioni settiche. Il trattamento chirurgico elettivo viene proposto in caso di pazienti con sub-occlusione dovuta a stenosi, fistole croniche o in pazienti con alto indice CD (>220) con una malattia ileo-cecale. L’ostruzione acuta dell’intestino è la complicazione più frequente della CD; di solito, il 35-54% di questi casi riguarda l’ileo terminale; anche la malattia digiunale (22-36%) o del colon (5-17%) può causare un’occlusione. Nella presentazione ostruttiva acuta, la terapia medica dovrebbe essere tentata per prima, se non si verifica peritonite o febbre. Recentemente, grazie allo sviluppo di nuovi farmaci e in particolare dopo l’uso di agenti anti-fattore di necrosi tumorale (TNF), molti pazienti potrebbero migliorare significativamente, evitando o almeno ritardando l’approccio chirurgico. Sfortunatamente, gli anticorpi monoclonali come gli agenti anti-TNF possono aumentare il rischio di linfoma, neoplasie cutanee o altre affezioni linfoproliferative nei pazienti trattati a lungo termine. A volte, nonostante la terapia medica aggressiva, può svilupparsi un’enterite granulomatosa, con conseguente ispessimento della cicatrice estenosi, con sintomi ostruttivi che richiedono un intervento chirurgico. Normalmente, la colectomia destra o le resezioni più estese non sono raccomandate, e le tecniche di risparmio dei tessuti sono preferite, preservando i pazienti dalla sindrome dell’intestino corto. La resezione dell’ileo terminale e del cieco è l’approccio chirurgico più comune e viene eseguita sia nelle presentazioni acute che croniche.
In questo studio esaminiamo la sicurezza e l’efficacia dell’ileo-cecectomia laparoscopica per la CD, allo scopo di combinare i vantaggi della chirurgia mininvasiva con una filosofia su misura e tissue-sparing.
Materiali e metodi
Abbiamo eseguito uno studio retrospettivo, analizzando i dati dei pazienti sottoposti a ileo-cecectomia laparoscopica per CD nel nostro reparto tra gennaio 2011 e dicembre 2015. I criteri di inclusione erano: pazienti con malattia di Crohn ileo-colica complicata, che richiedeva un intervento chirurgico. Per la diagnosi di CD, tutti i pazienti dovevano essere sottoposti a colonscopia completa, con i seguenti tre principali segni endoscopici: ulcere aftose, aspetto “cobblestone” e lesioni discontinue (skip areas). Per l’indice di attività della malattia di Crohn, abbiamo usato quello pubblicato da Best WR, dove i valori dell’indice di150 e inferiori sono associati alla malattia quiescente e i valori superiori a450 sono visti con la malattia estremamente grave. I criteri di esclusione erano: pazienti sottoposti a ileo-cecectomia per appendicite complicata di eziologia sconosciuta. I dati dei pazienti sono stati raccolti dal database dell’ospedale e dai programmi dei pazienti, concentrandosi sulle complicazioni intra e postoperatorie come: conversioni da laparoscopia a laparotomia, tempo di sala operatoria, rioperazione, perdita anastomotica, sanguinamento postoperatorio e durata della degenza ospedaliera. Il protocollo è stato approvato dal comitato etico dell’istituzione coinvolta nello studio: Ospedale Universitario ‘Paolo Giaccone’, Palermo, Italia. Il consenso informato scritto è stato firmato da tutti i pazienti, prima dell’inclusione nello studio.
Gestione preoperatoria del paziente
Nel nostro Dipartimento, i pazienti con CD sono valutati da un team multidisciplinare, che comprende chirurgo, gastroenterologo e radiologo, al fine di ottenere un processo decisionale condiviso. Nei pazienti con stenosi, se l’approccio conservativo non ha migliorato il quadro clinico e una risonanza magnetica enterografica (MRE) ha dimostrato la persistenza della stenosi, viene data indicazione chirurgica. Se sono presenti delle raccolte, viene solitamente offerta una prima gestione non operativa, con una tomografia computerizzata (TC) o un drenaggio percutaneo guidato dagli ultrasuoni (US). Se la sepsi è controllata, si continua la terapia conservativa; nei pazienti con un quadro settico persistente, si persegue l’approccio chirurgico.
Tecnica chirurgica
La terapia antibiotica (una combinazione di Ciprofloxacina 50 mg e Metronidazolo 500 mg) viene somministrata 30 minuti prima dell’inizio dell’operazione, poi la Ciprofloxacina viene continuata 2 volte al giorno e il Metronidazolo tre volte al giorno fino al controllo ambulatoriale dopo la dimissione ospedaliera (normalmente tra il 7° e il 10° giorno post-operatorio, POD) e poi vengono continuati se necessario, a seconda dell’attività della CD. Sia il tubo naso-gastrico (NG) che il catetere urinario vengono posizionati prima dell’incisione chirurgica e rimossi nel primo POD. L’approccio laparoscopico alla ileo-cecectomia inizia con il posizionamento dei trocars; usiamo la tecnica dei 3 trocars: una porta peri-ombelicale di 10/12 mm, un accesso operatorio di 5 mm nell’ipocondrio sinistro e un’altra porta di 5 mm nella fossa iliaca sinistra. In primo luogo, si esegue un’attenta valutazione dell’intero intestino per trovare la presenza di stenosi, fistole, ascessi o qualsiasi altro aspetto patologico legato alla CD. A differenza della colectomia laparoscopica per il cancro, che inizia con la legatura vascolare, nei casi di CD si mobilizza prima l’ileo terminale e il colon destro, per eseguire una corretta valutazione dello spessore mesenterico, di solito notevolmente aumentato nella CD, e poi la legatura vascolare. Se lo spessore mesenterico permette di effettuare una buona dissezione vascolare, si esegue la legatura laparoscopica. Nei casi con importante aumento dello spessore mesenterico, consideriamo il controllo laparoscopico non abbastanza sicuro, ed eseguiamo l’esteriorizzazione del gomito attraverso una piccola laparotomia trasversale nel fianco destro, con legatura vascolare tradizionale. Dopo la resezione, l’anastomosi viene eseguita in modo extracorporeo, da lato a lato, antiperistaltico, con una cucitrice lineare Touchstone (TouchstoneInternational Medical Science Co., Ltd, Suzhou, Cina), con le cartucce di 38 e 45 mm (LC8038 e LC8045, rispettivamente) come mostrato nelle figure 1 e 2. In tutti i casi tranne uno abbiamo usato la cartuccia blu, in un solo paziente è stata usata la cartuccia verde a causa dello spessore notevole della parete intestinale. Un drenaggio tubolare è stato lasciato nella cavità addominale e rimosso dal secondo al quarto giorno post-operatorio (POD).
Gestione peri-operatoria del paziente
I pazienti continuano niente per os (NPO) e la nutrizione parenterale totale (TPN) fino al primo suono intestinale. La terapia antalgica viene somministrata nel primo e nel secondo POD con 2 ml/min pompa elastomerica (morfina 10 mg + ketorolac 30 mg + NaCl 0,9%46 ml al giorno). I pazienti sono mobilizzati dal primo POD e i suoni intestinali sono registrati di solito nel secondo POD. I pazienti sono stati normalmente dimessi tra il 5° e il 7° POD.
Figura 1a e b
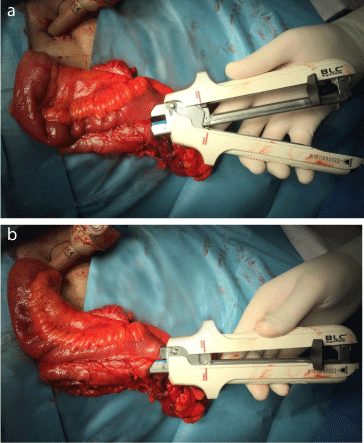
Figura 1a e b
L’anastomosi viene eseguita in un extracorporeo, toside laterale, antiperistaltica, con una cucitrice lineare LC80 Touchstone, con cartuccia “blu” da 38 mm (Touchstone International Medical Science Co., Ltd, Suzhou, Cina).
Figura 2
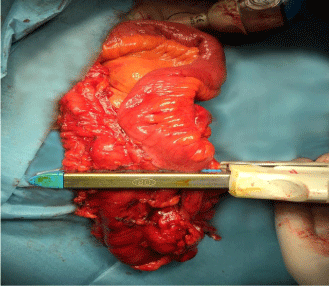
Figura 2
Dopo l’anastomosi il sito di introduzione della cucitrice viene chiuso e resecato con un’altra cartuccia dello stesso strumento (cucitrice lineare Touchstone LC8038).
Risultati
Dal gennaio 2011 al dicembre 2015, ventuno pazienti sono stati sottoposti a ileo-cecectomia laparoscopica per malattia di Crohn complicata. L’età media era di 41,8 anni (Sd. 20,5); c’erano 9 femmine e 12 maschi. Dodici pazienti sono stati ammessi in emergenza (57,1%). In questo gruppo, la degenza media prima dell’intervento era di 12 giorni (Sd 6,3); tra loro, 9 pazienti sono stati sottoposti ad un approccio conservativo e infine a un intervento chirurgico a causa della persistenza delle strozzature e del quadro occlusivo, diagnosticato con MRE; 3 pazienti hanno avuto bisogno di un intervento urgente per ottenere il controllo della sepsi. L’indice di peritonite di Mannheim nei pazienti sottoposti a procedura elettiva, trattamento conservativo d’emergenza e poi intervento chirurgico e chirurgia immediata erano rispettivamente 18, 22 e 23. Convertendo i dati con il moderno World Society of Emergency Surgery (WSES) Sepsis SeverityScore sono stati ottenuti valori di 8, 11 e 14. Le caratteristiche del paziente sono mostrate in (Tabella 1). Il punteggio dell’American Society of Anesthesiology (ASA) era 2 in 6 pazienti, 3 in 12 casi e 4 in 3 di essi. Il tasso di conversione dalla chirurgia laparoscopica (LP) alla chirurgia aperta è stato del 19,1% (4 pazienti); il tempo medio della sala operatoria (OR), sia per gli interventi di emergenza che per quelli elettivi, è stato di 154 minuti (Sd 39,5) e 147 minuti (Sd 33,8) per i 17 pazienti non convertiti alla chirurgia aperta. La lunghezza media del gomito resecato era di 30,4 cm (Sd 13,8).
Il tasso di morbilità totale dovuto a complicazioni chirurgiche era del 14,09% (4 pazienti). Due avevano un’infezione della ferita, gestita con frequenti cambi di medicazione in ambiente ambulatoriale e guarigione per intenzione secondaria. Uno (4,8%) è stato sottoposto a un nuovo intervento nel quarto POD per un’emorragia moderata persistente che causava anemia (Hb 7,9 g/dl nonostante una trasfusione di sangue). La paziente è stata sottoposta a re-laparoscopia esplorativa e, dopo un accurato lavaggio, è stata trovata un’emorragia proveniente dalla linea anastomotica, per cui sono stati messi alcuni punti di sutura in laparoscopia per poterla controllare con successo. In un altro caso è stato necessario il reintervento per la perdita anastomotica e l’insorgenza di sepsi nel quinto POD. Pertanto, il tasso globale di intervento è stato del 9,5%. Nessun’altra complicazione è stata registrata. I risultati e le complicazioni postoperatorie sono riassunti in (Tabella 2). Infine, la degenza media post-operatoria era di 6, 8 giorni (Sd 1,8) nei casi non complicati, e si estendeva a 14 giorni (Sd 4,3) nei pazienti rioperati. Nessuna mortalità è stata registrata.
Discussione
Anche se il Crohn di solito migliora con la terapia conservativa, molti pazienti, prima o poi durante la loro vita, dovranno sottoporsi al trattamento chirurgico. Molti pazienti, nonostante il ricovero d’urgenza, migliorano rapidamente con l’approccio conservativo, mentre altri hanno bisogno di un trattamento chirurgico. Quando è possibile pianificare l’operazione, è importante migliorare le condizioni locali e generali del paziente, al fine di ridurre al minimo le complicazioni post-operatorie. Antibiotici, farmaci antinfiammatori, drenaggio delle raccolte addominali insieme al riposo intestinale con nutrizione parenterale totale possono migliorare lo stato di sperformance del paziente, insieme alle condizioni nutrizionali e immunologiche. In generale, le stenosi sono una delle più frequenti indicazioni alla chirurgia, altre sono fistole o ascessi che causano peritonite locale o diffusa. Il tratto ostruito spesso coinvolge la giunzione ileo-cecale; in questi casi è indicata la ileo-cecectomia. La resezione deve essere eseguita cercando di evitare un’estesa resezione intestinale, quindi si raccomanda un’accurata valutazione della localizzazione della CD, insieme alla valutazione del suo grado di attività. In questi pazienti la laparoscopia può offrire i vantaggi legati alla minima invasività e, nella nostra esperienza, permette anche di eseguire una tecnica di sparring intestinale. Quando lo spessore mesenterico rende difficile la resezione, l’esteriorizzazione attraverso una laparotomia trasversale dell’intestino mobilizzato permette di eseguire la legatura vascolare siamanuale vicino alla parete intestinale, sia l’ileo-colonanastomosi. Questa tecnica richiede solo tre accessi, come molte altre procedure chirurgiche. Nella nostra serie, l’anastomosi è stata eseguita in modo antiperistaltico con una cucitrice meccanica lineare (Touchstone LC 80), utilizzando la cartuccia “blu” da 38 mm. Solo in un caso è stata utilizzata la cartuccia “verde” da 45 mm a causa di uno spessore importante e diffuso dell’intera parete intestinale secondaria all’edema; questo caso è stato complicato da una moderata emorragia dalla linea di sutura, che ha richiesto un intervento chirurgico. Forse, anche in questo caso, avremmo dovuto usare la cartuccia da 38 mm. Questi dati sono simili ad altri rapporti sulle complicazioni perioperatorie nella CD. Una recente metanalisi mostra che il tasso di perdite anastomotiche varia dallo 0 al 7,1% (4,8% nella nostra serie), mentre altre complicazioni, dette “diverse dalla perdita anastomotica”, possono raggiungere il 10,4% (9,5% nel nostro studio, escludendo le 2 infezioni della ferita). Nella nostra serie, il referto patologico del paziente sottoposto a reintervento per perdita anastomotica, ha mostrato un’attività locale del Crohn, purtroppo non riconosciuta durante l’intervento a causa dell’approccio di emergenza, che non ha permesso una valutazione adeguata dell’estensione della malattia nell’intestino tenue. Dopo un’ulteriore resezione con rianastomosi, la complicazione settica si è risolta e il paziente è tornato a casa nel 15°POD.
Nella nostra esperienza, l’esternalizzazione dell’intestino prima della resezione attraverso una mini-laparotomia nel fianco destro non riduce i vantaggi della laparoscopia e permette di eseguire una migliore tecnica di risparmio intestinale grazie alla legatura manuale dei vasi, molto vicino alla parete intestinale. Nella letteratura internazionale c’è un ampio consenso sul fatto che l’approccio laparoscopico diminuisce le complicazioni peri-operatorie e il tasso di ernia incisionale rispetto alla chirurgia aperta. Inoltre, l’anastomosi pinzata da un lato all’altro garantisce un minor numero di perdite anastomotiche. Nel 2006, una meta-analisi che raccoglieva dati da 20 studi ha dimostrato che la laparoscopia è una valida alternativa alla chirurgia aperta. In questo studio, l’approccio laparoscopico aveva un tempo operativo più lungo ma, in termini di sanguinamento intraoperatorio e complicazioni, il gruppo laparoscopico e quello aperto erano abbastanza coerenti; inoltre, la degenza post-operatoria era significativamente più breve nel gruppo laparoscopico poiché il recupero delle funzioni dell’intestino avveniva prima. Questi dati sono supportati da diversi altri rapporti che confermano che la resezione laparoscopica offre vantaggi sostanziali in termini di recupero post-operatorio e riduzione della degenza ospedaliera. La laparoscopia dovrebbe essere il metodo di scelta soprattutto nei pazienti giovani che probabilmente dovranno subire altri interventi chirurgici nel corso della loro vita; infatti, la ridotta formazione di aderenze dovuta alla minore manipolazione intestinale può fornire un più facile accesso laparoscopico futuro. Buone evidenze, infine, sono presenti in letteratura a favore dell’anastomosi graffettata side-to-side in termini di complicazioni perioperatorie e di recidive a lungo termine.
Tabella 1

|
Età (anni) |
|
|
Sex, n (%) |
12 (57.1%) |
|
Indice Peritonite di Manheim |
18 |
|
WSES Sepsis Severity Score |
18 |
|
ASA Score, numero di pazienti |
6 |
Tabella 1: Caratteristiche cliniche della popolazione in studio. WSES: Società mondiale di chirurgia d’urgenza, ASA: Società Americana di Anestesiologia.
Tabella 1
Caratteristiche cliniche della popolazione in studio. WSES: Società mondiale di chirurgia d’urgenza, ASA: American Society of Anesthesiology.
Tabella 2

|
Popolazione |
Numero (21) |
|
Conversione da laparoscopico a aperto |
4 (19.1%) |
|
Tempo, media, minuti |
154 |
|
Lunghezza di intestino resecato, media, cm |
|
|
Reintervento, numero totale di pazienti |
2 (9.5%) |
|
Altre complicazioni |
|
|
Lunghezza della degenza, giorni |
6.8 |
Tabella 2: Risultati. OR: sala operatoria, UTI: infezione del tratto urinario.
Tabella 2
Risultati. OR: sala operatoria, UTI: infezione del tratto urinario.
Conclusione
L’ileo terminale è il tratto più coinvolto nella malattia di Crohn e la sua ostruzione è una delle complicazioni più frequenti. In questo scenario, l’ileo-cecectomia laparoscopica con anastomosi extracorporea graffettata da un lato all’altro sembra essere una tecnica facile, riproducibile e sicura, nonostante la ben nota natura fistolizzante della malattia.
- Siassi M, Weiger A, Hohenberger W, Kessler H. Changes in surgical therapy for Crohn’s disease over 33 years: a prospective longitudinal study. Int J Colorectal Dis. 2007; 22: 319-324.
- Radford-Smith GL. Qual è l’importanza di appendicectomia nella storia naturale di IBD? Inflamm Bowel Dis. 2008; 14: S72-S74.
- Di Fede G, Bronte G, Rizzo S, Rolfo Cervetto C, Cococrullo G, Gulotta G, et al. Anticorpi monoclonali e frammenti di anticorpi: stato dell’arte e prospettive future nel trattamento dei tumori non ematologici. Expert Opin Biol Ther. 2011; 11: 1433-1445.
- Renna S, Cottone M, Orlando A. Ottimizzazione del trattamento con immunosoppressori e biologici nelle malattie infiammatorie intestinali. Mondo J Gastroenterol. 2014; 20: 9675-9690.
- Cappello M, Bravatà I, Cocorullo G, Cacciatore M, Florena AM. Emangioendotelioma splenico a cellule litorali in un paziente con malattia di Crohn precedentemente trattato con immunomodulatori e agenti anti-TNF: un raro tumore legato alla profonda immunosoppressione. American J Gastroenterol. 2011; 106: 1863-1865.
- Podolsky DK. Malattia infiammatoria intestinale. N Engl J Med. 2002; 347: 417-429.
- Best WR, Becktel JM, Singleton JW, Kern F Jr. Sviluppo di un indice di attività della malattia di Crohn. Studio nazionale cooperativo sulla malattia di Crohn. Gastroenterologia. 1976; 70: 439-444.
- Giaccaglia V, Antonelli Ms, Addario Chieco P, Cocorullo G, Cavallini M, Gulotta G. Le caratteristiche tecniche possono fare la differenza in una cucitrice lineare chirurgica. Oppure no? J Surg Res Jul. 2015; 197: 101-106.
- Sartelli M, Abu-Zidan FM, Catena F, Griffiths EA, Di Saverio S, Coimbra R, et al. Global validation of the WSES Sepsis Severity Score for patients with complicated intra-abdominal infections: a prospective multicentre study (WISS study). World J Emerg Surg. 2015; 10: 61.
- Yamamoto T. Fattori che influenzano la recidiva dopo la chirurgia per la malattia di Crohn. World J Gastroenterol. 2005; 11: 3971-3979.
- Kala Z, Marek F, Válek VA, Bartušek D. . Vnitr Lek. 2013; 60: 617-623.
- Seifarth C, Kreis ME, Grone J. Indicazioni e tecniche chirurgiche specifiche nella malattia di Crohn. Viszeralmedizin. 2015; 31: 273-279.
- Vettoretto N, Gazzola L, Giovanetti M. Resezione ileocecale laparoscopica d’urgenza per ostruzione acuta di Crohn. JSLS. 2013; 17: 499-542.
- Nahon S, Bouhnik Y, Lavergne-Slove A, Bitoun A, Panis Y, Valleur P, et al. Colonscopia predice accuratamente la gravità anatomica di attacchi di malattia di Crohn del colon: correlazione con risultati da campioni colectomia. American J Gastroenterol. 2002; 97: 3102-3107.
- Pera A, Bellando P, Caldera D, Ponti V, Astegiano M, Barletti C, et al. Colonscopia nelle malattie infiammatorie intestinali. Accuratezza diagnostica e proposta di un punteggio endoscopico. Gastroenterologia. 1987; 92: 181-185.
- Agrusa A, Romano G, Cucinella G, Cocorullo G, Bonventre S, Salamone G, et al. Colecistectomia laparoscopica a tre porte e SILS: uno studio retrospettivo. G Chir. 2013; 34: 249-253.
- Cocorullo G, Tutino R, Falco N, Salamone G, Gulotta G. Three port colectomy: laparoscopia a porta ridotta per chirurghi generali. Un’esperienza di un solo centro. Ann Ital Chir. 2016; 87: 350-355.
- He X, Chen Z, Huang J, Lian L, Rouniyar S, Wu X, et al. Stapled side-to-side anastomosis might be better than handsewn end-to-end anastomosis in ileocolic resection for Crohn’s Disease: a metanalysis. Dig Dis Sci. 2014; 59: 1544-1551.
- Patel SV, Patel SV, Ramagopalan SV, Ott MC. Chirurgia laparoscopica per la malattia di Crohn: una metanalisi delle complicazioni perioperatorie e dei risultati a lungo termine rispetto alla chirurgia aperta. BMC Surg. 2013; 13: 14.
- Tilney HS, Constantinides VA, Heriot AG, Nicolaou M, Athanasiou T, Ziprin P, et al. Confronto tra resezione ileocecale laparoscopica e aperta per la malattia di Crohn: una metanalisi. Surg Endosc. 2006; 20: 1036-1044.
- Tavernier M, Lebreton G, Alves A. Chirurgia laparoscopica per la malattia di Crohn complessa. J Visc Surg. 2013; 150: 389-393.
- Basile G, Chiarenza S, Di Mari P, Leanza S, Boscarelli G, Buffone A. La malattia di Crohn negli anziani. Ann Ital Chir. 2006; 77: 247-251.
Leave a Reply