Coox o non coox
Storia
Lo studio della saturazione di ossigeno nel sangue ha le sue radici nei primi voli in pallone ad aria calda e idrogeno fatti in Francia durante il 1800. Gli equipaggi delle mongolfiere notavano effetti negativi quando i loro palloni salivano oltre i 7.000 metri.
Il 15 aprile 1875, il pallone Zenith salì ad un’altitudine di 8.600 metri con un equipaggio di tre persone. Senza preavviso, le loro braccia e gambe rimasero paralizzate e due di loro perirono. La tragedia fu considerata come una catastrofe nazionale e furono commemorati come “martiri della scienza nella ricerca della verità”.
La causa della catastrofe fu rivelata nel 1878 dopo la pubblicazione de La Pression Barometrique dello scienziato francese Paul Bert. Questo libro esaminava i sintomi fisiologici degli animali e degli esseri umani sottoposti a basse pressioni barometriche.
È stato Bert a pubblicare per primo delle semplici curve che rappresentano la relazione tra la pressione parziale dell’ossigeno nell’aria e il contenuto di ossigeno nel sangue. Questa fu la prima curva di dissociazione in vivo. Bert fu anche il primo a dimostrare che il sangue assorbe più ossigeno quando la temperatura si abbassa.
Nel 1885, Christian Bohr di Copenhagen pubblicò una curva di dissociazione più raffinata per una soluzione di emoglobina (non sangue intero) che assomigliava a un’iperbole. Nel 1903, Bohr scoprì la curva di dissociazione a forma di s per il sangue intero (Fig. 1).
L’anno seguente, Bohr e colleghi dimostrarono che la posizione della curva di dissociazione era influenzata dalla quantità di anidride carbonica nel sangue.
Nel 1910, Joseph Barcroft di Cambridge fece la scoperta che la dissociazione dell’ossiemoglobina era influenzata dal pH, dalla forza ionica e dalla temperatura (il gruppo di Barcroft scoprì anche la maggiore affinità all’ossigeno dell’emoglobina fetale molto più tardi, negli anni 30). Queste scoperte divennero fondamentali nello studio della fisiologia della respirazione.
Una descrizione matematica della curva di dissociazione dell’ossiemoglobina fu suggerita per la prima volta da Archibald Hill nel 1910. Tuttavia, a quel tempo il peso molecolare dell’emoglobina non era noto e c’erano diverse opinioni su come l’equazione dovesse essere interpretata. Fu solo nel 1979 che John Severinghaus suggerì un’equazione modificata che si adatta meglio ai dati sperimentali:
sO2 = ( +1)-1
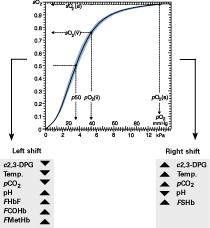
FIG. 1. Curva di dissociazione ossigeno-emoglobina e fattori che spostano la curva a destra o a sinistra. 2,3-DPG è 2,3-difosfoglicerato, un composto organico normalmente presente negli eritrociti che si lega all’emoglobina e tende a ridurre l’affinità dell’emoglobina per l’ossigeno.
Come misurare la saturazione di ossigeno
Ci sono due modi fondamentali per misurare la saturazione di ossigeno dell’emoglobina nel sangue: (1) gasometricamente e (2) spettrofotometricamente.
I metodi gasometrici si basano sul rilascio, la reazione e il riassorbimento selezionato dei gas in un sistema chiuso. Le leggi standard dei gas sono usate per mettere in relazione le pressioni dei gas con la frazione di ossigeno. La procedura gasometrica classica è chiamata metodo Van Slyke. Lo sviluppo dei metodi spettrofotometrici risale agli studi di Isaac Newton sulla luce nel 1600.
Il lavoro di Lambert (1760) e Beer (1852) ha portato alla legge di Beer-Lambert che descrive la trasmissione/assorbimento della luce come una funzione logaritmica della concentrazione delle molecole assorbenti nelle soluzioni.
Le prime misurazioni spettrofotometriche del sangue furono fatte negli anni ’30. Negli anni ’50, uno spettrofotometro è stato utilizzato per misurare l’emoglobina e i suoi derivati. La strumentazione specifica per misurare la saturazione dell’ossigeno è stata sviluppata negli anni ’60. L’uso degli ossimetri auricolari per la stima continua della saturazione arteriosa è nato dagli studi di aviazione sia in Germania che in America durante la seconda guerra mondiale. L’uso diffuso dei pulsossimetri si sviluppò negli anni ’80.
Un ossimetro (spesso chiamato CO-Oximeter, il nome del primo dispositivo commercialmente diffuso prodotto da Instrumentation Laboratories) consiste in un’unità emolizzatore, una lampada fotografica, un sistema di lenti e fotodiodi di rilevamento.
Riscaldando il campione di sangue a 37 °C ed emolizzandolo con vibrazioni ad alta frequenza si ottiene una soluzione traslucida. I globuli rossi non completamente emolizzati possono disperdere la luce e introdurre errori di misurazione (ci sono alcuni emossimetri sul mercato che non emolizzano il campione).
La luce della lampada viene filtrata e focalizzata per passare attraverso il campione di sangue. La luce trasmessa viene poi focalizzata attraverso un reticolo di diffrazione che separa la luce in uno spettro continuo.
Una maschera seleziona quindi le lunghezze d’onda specifiche utilizzate per la misurazione. Queste lunghezze d’onda individuali sono dirette su fotodiodi che producono correnti elettriche proporzionali alle intensità della luce.
Le intensità della luce dipendono dalla quantità di luce assorbita dalle diverse concentrazioni e tipi di emoglobina. Una volta che le concentrazioni dei diversi tipi di emoglobina sono note, la saturazione può essere calcolata utilizzando le equazioni indicate di seguito.
Concentrazione di emoglobina totale
ctHb è la concentrazione (c) di emoglobina totale (tHb) nel sangue. L’emoglobina totale, in linea di principio, comprende tutti i tipi di emoglobina:
- Emoglobina (HbA) – l’emoglobina normale degli adulti è una proteina complessa contenente ferro e capace di trasportare l’ossigeno nel sangue.
- Deossiemoglobina (HHb) – emoglobina non ossigenata (precedentemente chiamata “ridotta”).
- Oxyhemoglobina (O2Hb) – emoglobina ossigenata, contenente quattro molecole di ossigeno per molecola di emoglobina.
- Carbossiemoglobina (COHb) – emoglobina legata al monossido di carbonio, un legame circa 210 volte più forte dell’affinità ossigeno-emoglobina; impedisce il normale trasferimento di ossigeno e anidride carbonica nel sangue.
- Metemoglobina (MetHb) – molecola di emoglobina il cui ferro è allo stato ossidato, ferrico; inutile per la respirazione; si trova nel sangue dopo avvelenamento con acetanilide, clorato di potassio e altre sostanze.
- Sulfhemoglobin – emoglobina in combinazione con zolfo. La solfemoglobina molto rara e non portatrice di ossigeno non è inclusa nella ctHb riportata.
- Emoglobina fetale (HbF) – il tipo principale di emoglobina nel feto in via di sviluppo. La curva di dissociazione dell’ossigeno per l’emoglobina fetale è spostata a sinistra rispetto all’emoglobina adulta.
La concentrazione di emoglobina totale può essere espressa come:
ctHb = cO2Hb + cHHb + cCOHb + cMetHb
Il simbolo sistematico per sangue arterioso è ctHb(a). Il simbolo dell’analizzatore può essere tHb o ctHb.
Gamme di riferimento
ctHb(a) range di riferimento (adulto):
- Uomo: 8.4-10.9 mmol/L (13.5-17.5 g/dL)
- Femmina: 7.4-9.9 mmol/L (12.0-16.0 g/dL)
Saturazione di ossigeno
Definizione
sO2 è la saturazione di ossigeno (talvolta chiamata saturazione funzionale) ed è definita come il rapporto tra le concentrazioni di O2Hb e HHb + O2Hb:
![]()
sO2, come definito sopra, dirà immediatamente se più ossigeno può essere trasportato dall’emoglobina – o se un aumento della pO2 aumenterà solo l’ossigeno fisicamente disciolto.
Il simbolo sistematico per il sangue arterioso è sO2(a). Il simbolo dell’analizzatore può essere sO2.
Gamme di riferimento
sO2(a) range normale (adulto): 95-99 %
Frazione di emoglobina dell’emoglobina totale (ossimoglobina frazionata)
Definizione
FO2Hb è definito come il rapporto tra le concentrazioni di O2Hb e tHb (cO2Hb/ctHb). Si calcola come segue:
![]()
Il simbolo sistematico per il sangue arterioso è FO2Hb(a).
Il simbolo dell’analizzatore può essere O2Hb o FO2Hb.
Intervalli di riferimento
FO2Hb(a) intervallo di riferimento (adulto): 94-98 %
Tensione di ossigeno al 50 % di saturazione del sangue
Definizione
p50 è la tensione di ossigeno a metà saturazione (50 %) del sangue ed è calcolata dalla tensione di ossigeno misurata e dalla saturazione di ossigeno per estrapolazione lungo la curva di dissociazione dell’ossigeno al 50 % di saturazione. Il simbolo sistematico di p50 determinato dal sangue arterioso è p50(a). Il simbolo dell’analizzatore può essere p50(act) o p50.
Gamme di riferimento
p50(a) gamma di riferimento (adulto): 24-28 mmHg (3,2-3,8 kPa)
Saturazione misurata
Un ossimetro è uno spettrofotometro progettato per misurare la saturazione di ossigeno nel sangue. Ogni tipo di molecola di emoglobina (cioè HHb, O2Hb, COHb e MetHb) ha il suo spettro di assorbimento della luce.
Gli ossimetri contengono fonti di luce a lunghezze d’onda selezionate che corrispondono agli spettri di assorbimento delle molecole di emoglobina da misurare. Così, un ossimetro di base che può misurare sO2 deve determinare l’assorbimento a due sole lunghezze d’onda, una per HHb e una per O2Hb.
Gli ossimetri a impulsi utilizzano due lunghezze d’onda che possono essere trasmesse attraverso la pelle (ad es, un dito o un dito del piede), permettendo un monitoraggio non invasivo della saturazione.
Tuttavia, gli ossimetri a due lunghezze d’onda possono fornire stime fuorvianti del contenuto di ossigeno nel sangue in presenza di livelli elevati di COHb e MetHb.
Per ottenere la FO2Hb, un ossimetro deve utilizzare almeno quattro lunghezze d’onda (una per HHb, O2Hb, COHb e MetHb). Attualmente, tali ossimetri (a volte chiamati emossimetri per distinguerli dai pulsossimetri) richiedono campioni di sangue dal paziente.
La relazione tra FO2Hb e sO2 è:
FO2Hb = sO2 × (1 – FCOHb – FMetHb)
È importante sapere che la “saturazione di ossigeno”‘ misurata dai pulsossimetri non è FO2Hb, ma sO2. L’equazione data sopra esprime la relazione tra FO2Hb e sO2.
Quindi, se non sono presenti emoglobine anormali (disemoglobine), la frazione di emoglobina ossigenata è uguale alla saturazione di ossigeno, espressa come frazione. La differenza tra i due può essere vista dall’esempio qui sotto. Si noti che questo principalmente è utile quando è usato in relazione alla ctHb.
- ctHb = 10 mmol/L
- cHHb = 0,2 mmol/L
- cCOHb = 3 mmol/L ~ 30 %
- cO2Hb = 6,8 mmol/L
![]()
![]()
Saturazione calcolata
La maggior parte degli analizzatori di gas sanguigni senza CO-ossimetro forniscono una lettura della saturazione.
Tuttavia, il valore viene calcolato piuttosto che misurato. Il calcolo è complesso e tiene conto dei vari fattori che possono influenzare la forma della curva di dissociazione dell’ossiemoglobina. La descrizione matematica e le variabili in questo variano per le diverse marche di analizzatore.
Errori clinicamente importanti possono risultare dall’uso della sO2 stimata in altri calcoli, come quelli per la frazione di shunt e il contenuto di ossigeno.
Si sconsiglia di fare una stima della sO2 da una misurazione della pO2 e viceversa usando un ODC standard. Le conseguenze di ciò possono essere viste dalla Fig. 2, che si basa sulla misurazione di 10.179 campioni di sangue.
Questa mostra che con una sO2 del 90% la pO2 corrispondente è da 29-137 mmHg (4-18 kPa) e una pO2 di 60 mmHg (8 kPa) corrisponde a una sO2 dal 70 al 99%.
Tutto sommato, la sO2 più affidabile è la misurazione con un CO-ossimetro. Questo dà anche il vantaggio che FO2Hb, FCOHb e FMetHb possono essere riportati come pure.
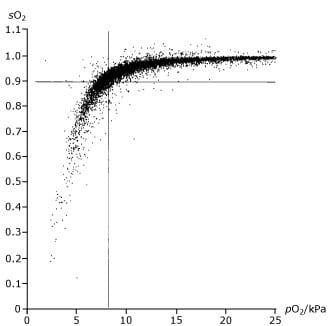
FIG. 2. Grafico delle misure di saturazione del sangue che mostra una scarsa correlazione con la pressione parziale dell’ossigeno nel sangue.
Applicazione clinica
Il contenuto di ossigeno è un indicatore chiave del trasporto di ossigeno nel corpo. Il trasporto di ossigeno del sangue arterioso è utilizzato per valutare la capacità di trasporto dell’ossigeno dai polmoni ai tessuti. Il trasporto di ossigeno, definito come la quantità di ossigeno trasportato per litro di sangue arterioso, dipende principalmente da:
- Il contenuto totale di ossigeno nel sangue arterioso, ctO2 – il parametro chiave per la valutazione del trasporto di ossigeno
- La concentrazione di emoglobina nel sangue (ctHb)
- La concentrazione di disemoglobine (cCOHb e cMetHb)
- La tensione di ossigeno arterioso (pO2)
- La saturazione di ossigeno arterioso (sO2), che ancora una volta è determinata da pO2 e p50
Quindi la saturazione di ossigeno non è l’unico indicatore del trasporto di ossigeno. La presenza di disemoglobine e/o una bassa concentrazione di emoglobina può causare gravi riduzioni della capacità di trasporto di ossigeno del sangue arterioso.
Conclusione
Per molti scopi, la sO2 (misurata da un pulsossimetro o calcolata da un analizzatore di gas sanguigni) è sufficiente per prendere decisioni cliniche. Se applicata in modo appropriato, la pulsossimetria può comportare vantaggi come il monitoraggio continuo, il costo ridotto e la riduzione delle perdite di sangue (importante quando si curano i neonati).
Tuttavia, quando si sospetta un avvelenamento da monossido di carbonio o da altre sostanze che possono influenzare l’emoglobina, è necessaria la FO2Hb, misurata con un emossimetro da banco.
Le linee guida cliniche per l’uso dei pulsossimetri e degli emossimetri sono disponibili presso la American Association for Respiratory Care . Raccomandazioni correlate sono state pubblicate dal National Committee for Laboratory Standards.
Leave a Reply