Fremdkörper
Einführung
Fremdkörper im Ohr, in der Nase oder im Rachen sind extrem häufige Notfälle in der HNO.
Fremdkörper im Ohr oder in der Nase sind häufiger bei Kindern, Menschen mit Lernschwierigkeiten und Patienten mit psychiatrischen Erkrankungen. Weiche Fremdkörper in der Speiseröhre treten bei älteren Menschen oder bei Erkrankungen der Speiseröhre auf.
Während Fremdkörper im Ohr in der Regel keine ernsthaften Komplikationen verursachen, können aspirierte oder verschluckte Fremdkörper zu einer lebensbedrohlichen Beeinträchtigung der Atemwege oder einer Perforation der Speiseröhre führen.
Klinische Merkmale
Das Vorgehen bei einer FB hängt davon ab, wo sich der vermutete Fremdkörper befindet.
In der Anamnese ist es wichtig, die Art des Objekts zu klären, wann es verschluckt oder eingeführt wurde und ob in der Vergangenheit bereits eine FB eingeführt wurde.
Für bestimmte Regionen:
- Bei Fremdkörpern im Ohr fragen Sie nach Schmerzen oder Ausfluss aus dem Ohr und nach einer damit verbundenen Schwerhörigkeit*
- Bei Fremdkörpern in der Nase fragen Sie nach Atemproblemen und nach Nasenausfluss
- Bei verschluckten Fremdkörpern klären Sie speziell die Art des Objekts, ob es sich um einen scharfen (z.z. B. eine Fischgräte) oder weich (z. B. gekochtes Fleisch); prüfen Sie auf Schluckstörungen und ob der Patient in der Lage ist, Speichel zu schlucken
*Alle lebenden Insekten im Ohr sollten in Öl ertränkt werden
Die Untersuchung hängt davon ab, wo sich der vermutete Fremdkörper befindet. Für das Ohr ist eine direkte Visualisierung des Fremdkörpers in der Regel mit der Otoskopie möglich, während für die Nase in der Regel ein altersgerechtes Thudicum-Spekulum (Größe 0 oder 1 für Kinder, 2 oder 3 für Erwachsene) und eine Kopftorch oder ein Otoskop erforderlich sind.
Für Fremdkörper im Pharynx kann eine visuelle Untersuchung des Oropharynx mit einem Lack’schen Zungenspatel und einer Kopftorch versucht werden. Tasten Sie nach empfindlichen Stellen am Hals (und beurteilen Sie, ob sich diese beim Schlucken bewegen) sowie nach einem chirurgischen Emphysem. Eine flexible nasale Endoskopie (FNE) ist in der Regel als Ergänzung zur Untersuchung erforderlich, insbesondere wenn sie bei der ersten Untersuchung nicht sichtbar ist.
Red Flags für Fremdkörper
Zu den wichtigen Red Flags für jeden Patienten, der sich mit einem Fremdkörper vorstellt, gehören:
- Anzeichen für eine Beeinträchtigung der Atemwege wie Stridor, Dysphonie oder Sabbern
- Anzeichen für eine Perforation der Speiseröhre wie Brustschmerzen, Anzeichen einer Sepsis oder eines chirurgischen Emphysems
- Anzeichen für das Verschlucken einer Knopfbatterie in der Vorgeschichte
Wenn eines der oben genannten Anzeichen auftritt, fordern Sie sofort die Hilfe eines älteren Menschen an.
Differenzialdiagnose
In der Regel gibt es eine klare Anamnese für das Verschlucken eines Fremdkörpers, aber die wichtigste Differenzialdiagnose für einen verschluckten FB ist ein Nahrungsbolus, vor allem, wenn der Patient nicht sicher ist, ob er etwas mit Knochen gegessen hat.
Gelegentlich haben Patienten, die seit mehreren Wochen Ohrinfektionen (insbesondere Otitis externa) haben, einen Fremdkörper im Ohr und sind sich dessen möglicherweise nicht bewusst. Vor allem Wattestäbchen sind hier die Übeltäter.
Ein heimtückischer einseitiger Nasenausfluss kann auf einen Fremdkörper zurückzuführen sein, doch wenn dies bei einem älteren Patienten auftritt, muss eine bösartige Erkrankung in Betracht gezogen werden.
Untersuchungen
Bei FBs in Nase und Ohr sind normalerweise keine weiteren Untersuchungen erforderlich.
Wenn ein mäßiger klinischer Verdacht auf einen verschluckten Fremdkörper besteht, kann zunächst eine Röntgenaufnahme der seitlichen Halsweichteile durchgeführt werden, die jedoch eine geringe Sensitivität (ca. 57 %) und Spezifität (ca. 76 %) aufweist.
Einfache Röntgenaufnahmen können verwendet werden, um den Fremdkörper (falls röntgendicht), das Vorhandensein eines chirurgischen Emphysems, jegliche Verbreiterung des retropharyngealen Gewebes (ungefähre Maße sind >7mm bei C2, >22mm bei C7) oder den Verlust der zervikalen Lordose zu beurteilen
Wenn einfache Röntgenaufnahmen nichts zeigen, der klinische Verdacht jedoch bestehen bleibt, kann eine CT-Halsuntersuchung durchgeführt werden, um den Bereich weiter zu beurteilen (Sensitivität nahe 100%). Zusätzlich kann eine Thoraxröntgenaufnahme (CXR) durchgeführt werden, um eine mediastinale Verbreiterung festzustellen, die ein Warnsignal darstellt.
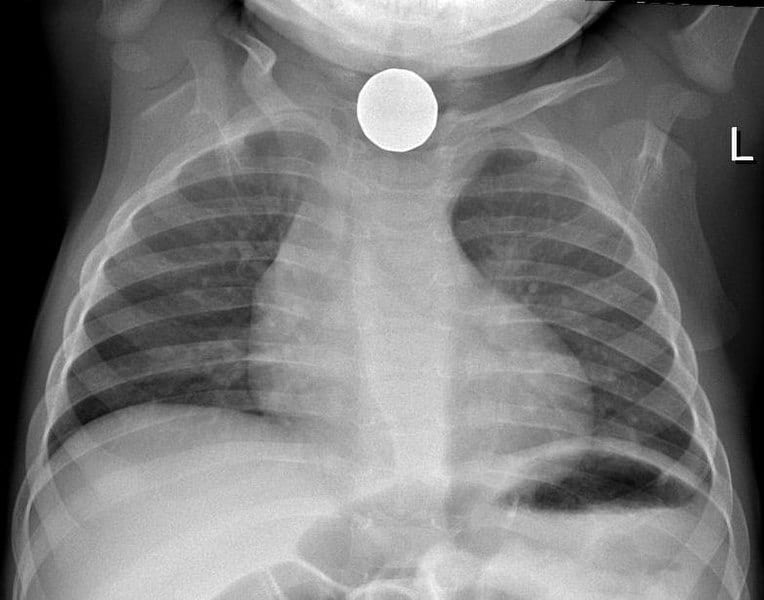 Abbildung 1 – Thoraxröntgenaufnahme einer Münze in der Speiseröhre eines Kindes
Abbildung 1 – Thoraxröntgenaufnahme einer Münze in der Speiseröhre eines KindesManagement
Die Dringlichkeit der Entfernung eines FB hängt ganz von der Lage und der Art des FB und dem klinischen Zustand des Patienten ab. Bei der Erstuntersuchung sollte immer ein A-zu-E-Ansatz verfolgt werden. Bei einer verschluckten FB ist bei Anzeichen einer Atemwegsbeeinträchtigung wie bei einem Patienten mit Stridor vorzugehen.
Knopfbatterien können erodieren und irreversible Verätzungen verursachen, daher muss jede verschluckte Knopfbatterie sofort entfernt werden.
Ohren
Fremdkörper im Ohr können mit einer Reihe von Instrumenten entfernt werden, wie z. B. Mikrosauger mit einem Zöllner-Sauger, Krokodilzangen, Jobson-Horne-Sonden oder Wachshaken
Wenn der Fremdkörper medial am Trommelfell anliegt oder einfach nicht entfernt werden kann, können die Patienten sicher nach Hause entlassen werden, um den Fremdkörper unter GA zu entfernen (es sei denn, es handelt sich um eine Knopfbatterie, in diesem Fall ist eine sofortige Entfernung erforderlich).
Nase
Die Behandlung von FB in der Nase ist ähnlich wie bei FB im Ohr, jedoch sollte eine Notfallentfernung unter GA durchgeführt werden, wenn der Patient gestresst ist oder Anzeichen von Atemnot aufweist.
Wenn die FB nicht entfernt werden kann oder nicht sicher ist, ob sie vorhanden ist, Zustimmung und Vorbereitung zur Untersuchung in Narkose und Entfernung.
Rachen
Wenn die FB im Oropharynx sichtbar ist und der Patient den Eingriff tolerieren kann, kann die Entfernung mit einer Magill-Zange versucht werden. Andernfalls sollte die Entfernung mit einer Endoskopie unter GA versucht werden (entweder mittels Pharyngoskopie / Laryngoskopie oder starrer Ösophagoskopie).
Die Dringlichkeit der Endoskopie wird im Folgenden dargestellt:
- Notfallendoskopie
- Alle Zeichen der roten Flagge
- Ein spitzer oder langer (>5cm) Gegenstand in der Speiseröhre
- Dringende Endoskopie (innerhalb von 24 Stunden)
- Ösophagusobstruktion (unfähig, Speichel zu schlucken)
- Stumpfe Ösophagus-FB
- Magnete proximal des Duodenums
- Nichtdringende Endoskopie
- Scheiben oder zylindrische Batterien, die ohne Anzeichen einer Verletzung in den Magen gelangt sind
- Münzen können bis zu 24 Stunden lang beobachtet werden, bevor sie entfernt werden, wenn sie asymptomatisch sind
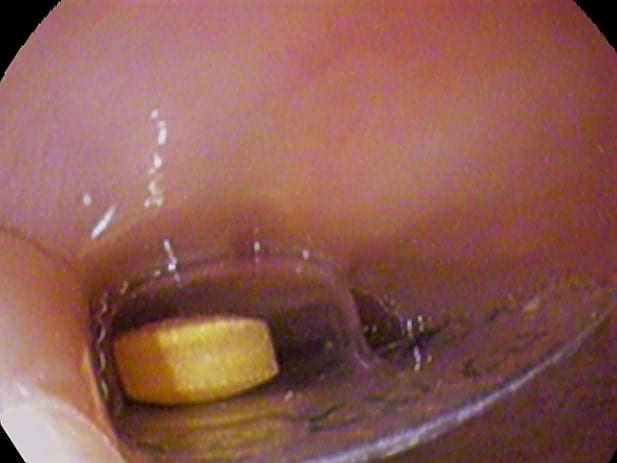 Abbildung 2 – Fremdkörper in der Speiseröhre, wie bei der Endoskopie des oberen Verdauungstraktes
Abbildung 2 – Fremdkörper in der Speiseröhre, wie bei der Endoskopie des oberen VerdauungstraktesNachuntersuchung
Nach erfolgreicher Entfernung eines nasalen oder ohralen Fremdkörpers können die Patienten in der Regel ohne Nachuntersuchung entlassen werden.
Bei Erwachsenen mit einseitigen Symptomen (z. B. Hörverlust, Nasenausfluss), die nach der FB-Entfernung fortbestehen, sollte der Verdacht auf ein Kopf-Hals-Karzinom geäußert werden, weshalb eine dringende Nachsorge für diese Patienten in Betracht gezogen werden sollte.
Patienten mit einer Trommelfellperforation können im Anschluss routinemäßig in der Primärversorgung nachuntersucht werden, um sicherzustellen, dass die Perforation abgeheilt ist; falls nicht, können sie routinemäßig an einen HNO-Arzt überwiesen werden, der ihnen Ratschläge zur Ohrhygiene gibt (das Ohr trocken halten, die Verwendung von Wattestäbchen vermeiden).
Patienten, die sich einer starren Ösophagoskopie unterzogen haben, sollten anschließend beobachtet werden, um sicherzustellen, dass die Symptome verschwunden sind, und um auf Anzeichen einer Perforation zu achten. Steriles Wasser kann dann eingeführt werden, bevor vor der Entlassung auf eine weiche Kost umgestellt wird.
Nahrungsbolus
Weiche Nahrungsbolus sind ebenfalls häufig anzutreffen, jedoch ist die klinische Vorgehensweise ähnlich wie bei einem Verdacht auf einen verschluckten Fremdkörper.
Besteht bei der Untersuchung der Verdacht auf einen scharfen Fremdkörper (z. B. Knochen) oder andere Anzeichen, die auf eine rote Flagge hindeuten, so ist die Behandlung wie bei einem verschluckten Fremdkörper durchzuführen. Wenn der Patient nicht in der Lage ist, seinen Speichel zu schlucken, ist dies oft ein ernstzunehmendes Zeichen.
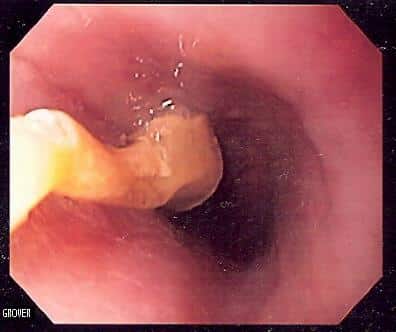 Abbildung 3 – Endoskopie des oberen Gastrointestinaltrakts, die eine ösophageale Nahrungsbolusobstruktion aufgrund einer Weintraube zeigt
Abbildung 3 – Endoskopie des oberen Gastrointestinaltrakts, die eine ösophageale Nahrungsbolusobstruktion aufgrund einer Weintraube zeigtNahrungsbolus wird häufiger bei Personen mit vorbestehender Ösophagusdysmotilität oder Strikturen gefunden. Bei wiederholtem Auftreten von Nahrungsbolusobstruktion muss der Patient auf eine zugrundeliegende bösartige Erkrankung oder eine andere Ursache untersucht werden.
Ansonsten kann der Patient in der Regel eine Zeit lang beobachtet werden, um zu prüfen, ob sich die Symptome mit der unten beschriebenen medizinischen Behandlung bessern. Wenn keine Besserung eintritt, sollte eine dringende Endoskopie des oberen Gastrointestinaltrakts veranlasst werden.
Es werden häufig verschiedene medikamentöse Therapien erprobt (obwohl ihre Wirksamkeit im Vergleich zur alleinigen Beobachtung nicht belegt ist), wie z. B.:
- Kohlensäurehaltige Getränke (z. B. Cola oder Limonade)
- Glucagon 1-2mg i.v.
- Hyoscinbutylbromid (Buscopan) 20mg i.v.
- Prokinetika wie Metoclopramid oder Erythromycin
Nach Abklingen der Symptome sollte der Patient beobachtet und entlassen werden, wenn er orale Flüssigkeit und leichte Kost verträgt.
Schlüsselpunkte
- Das Einführen eines Fremdkörpers ist eine häufige Vorstellung in der Notaufnahme
- Zeichen mit roter Flagge sind Anzeichen einer Beeinträchtigung der Atemwege, einer Perforation der Speiseröhre, oder das Verschlucken einer Knopfbatterie
- Die Dringlichkeit der Entfernung eines Fremdkörpers hängt ganz von der Lage und der Art des Fremdkörpers und dem klinischen Zustand des Patienten ab
- Weiche Nahrungsbolus sind ebenfalls häufig anzutreffen, jedoch ist die klinische Vorgehensweise ähnlich wie bei einem vermuteten verschluckten Fremdkörper
Leave a Reply