Corps étrangers
Introduction
Les corps étrangers (CE) de l’oreille, du nez ou de la gorge sont des présentations d’urgence extrêmement fréquentes en ORL.
Les corps étrangers de l’oreille ou du nez sont plus fréquents chez les enfants, les personnes ayant des difficultés d’apprentissage et les patients souffrant de troubles psychiatriques. Les corps étrangers mous œsophagiens sont observés chez les personnes âgées ou présentant des troubles œsophagiens.
Alors que les BF de l’oreille n’ont pas tendance à entraîner des complications graves, les BF aspirés ou ingérés peuvent entraîner une compromission des voies aériennes ou une perforation œsophagienne potentiellement mortelle.
Caractéristiques cliniques
L’approche adoptée pour un BF dépendra de l’endroit où se trouve le corps étranger suspecté.
D’après l’anamnèse, il est important de préciser la nature de l’objet, le moment où il a été ingéré ou inséré, et tout antécédent d’insertion de BF.
Pour des régions spécifiques :
- Pour les corps étrangers de l’oreille, demander s’il y a une douleur ou un écoulement de l’oreille, et toute perte d’audition associée*
- Pour les corps étrangers du nez, demander s’il y a des problèmes de respiration et un écoulement nasal
- Pour les corps étrangers ingérés, clarifier spécifiquement la nature de l’objet, s’il est tranchant (par ex.par exemple, une arête de poisson) ou mou (par exemple, de la viande cuite) ; vérifiez toute dysphagie, y compris si le patient est capable d’avaler de la salive
*Tout insecte vivant dans l’oreille doit être noyé dans l’huile
L’examen dépendra de l’endroit où se trouve le corps étranger suspecté. Pour l’oreille, la visualisation directe du BF est généralement possible avec l’otoscopie, tandis que pour le nez, l’utilisation d’un spéculum de Thudicum adapté à l’âge (taille 0 ou 1 pour les enfants, 2 ou 3 pour les adultes) et d’une tête-torche ou d’un otoscope est généralement nécessaire.
Pour un BF dans le pharynx, un examen visuel de l’oropharynx peut être tenté à l’aide d’un abaisse-langue de Lack et d’une tête-torche. Palpez les points de sensibilité sur le cou (et évaluez si cela se déplace lors de la déglutition), ainsi que l’emphysème chirurgical. Une endoscopie nasale flexible (ENF) est généralement nécessaire en complément de l’examen, surtout si elle n’est pas visible lors de l’évaluation initiale.
Flags rouges pour les corps étrangers
Les drapeaux rouges importants pour tout patient présentant un corps étranger comprennent :
- Tous les signes de compromission des voies respiratoires, tels que stridor, dysphonie ou bave
- Tous les signes de perforation de l’œsophage, tels que douleur thoracique, caractéristiques de sepsis ou emphysème chirurgical
- Tous les antécédents d’ingestion de piles boutons
Si l’un des éléments ci-dessus est présent, demandez immédiatement l’aide d’un senior.
Diagnostic différentiel
Il y aura généralement une histoire claire d’insertion de corps étranger, mais le différentiel supérieur pour une suspicion d’ingestion de BF est un bol alimentaire, en particulier si le patient n’est pas sûr d’avoir mangé quelque chose avec des os.
Occasionnellement, les patients présentant des infections de l’oreille (en particulier une otite externe) pendant plusieurs semaines peuvent avoir placé un corps étranger dans l’oreille et ne pas en être conscients. Les cotons-tiges sont particulièrement coupables.
Un écoulement nasal unilatéral idiote peut être dû à un corps étranger, cependant si cela se produit chez un patient plus âgé, une malignité doit être envisagée.
Investigations
Aucune autre investigation n’est habituellement nécessaire pour les BF du nez et de l’oreille.
S’il y a une suspicion clinique modérée d’un corps étranger ingéré, initialement une radiographie sur film ordinaire latérale des tissus mous du cou peut être réalisée, cependant cela a une faible sensibilité (environ 57%) et spécificité (environ 76%).
Les radiographies sur film ordinaire peuvent être utilisées pour évaluer le corps étranger (s’il est radio-opaque), la présence d’un emphysème chirurgical, tout élargissement du tissu rétropharyngé (les mesures approximatives sont >7mm à C2, >22mm à C7), ou la perte de la lordose cervicale
Si les films ordinaires ne montrent rien, mais que la suspicion clinique demeure, un cou CT peut être effectué pour évaluer davantage la zone (sensibilité proche de 100%). De plus, une radiographie pulmonaire (CXR) en film simple peut être réalisée pour évaluer tout élargissement médiastinal, qui est un signe d’alerte.
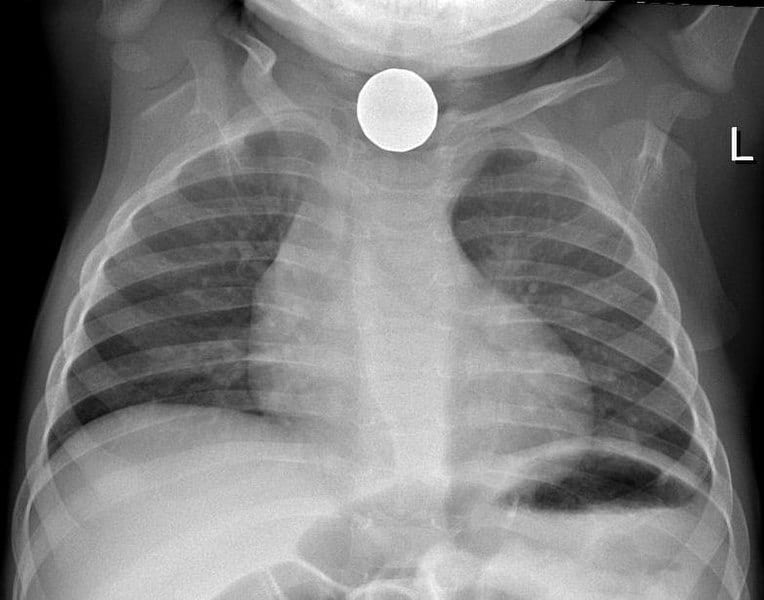 Figure 1 – Radiographie pulmonaire en film simple d’une pièce dans l’œsophage d’un enfant
Figure 1 – Radiographie pulmonaire en film simple d’une pièce dans l’œsophage d’un enfantManagement
L’urgence de l’ablation du BF dépend entièrement de l’emplacement et de la nature du BF, ainsi que de l’état clinique du patient. Une approche de A à E doit toujours être employée lors de l’évaluation initiale. Pour un BF ingéré, s’il y a des signes de compromission des voies respiratoires, il faut procéder comme pour un patient présentant un stridor.
Les piles boutons peuvent s’éroder et provoquer des brûlures caustiques irréversibles, par conséquent toute pile bouton ingérée doit être retirée immédiatement.
Oreilles
Les corps étrangers auriculaires peuvent être retirés à l’aide d’une panoplie d’instruments, tels que la micro-aspiration avec une ventouse de Zoelner, une pince crocodile, des sondes Jobson-Horne ou des crochets en cire
Si le BF est médian contre la membrane tympanique ou s’il ne peut tout simplement pas être retiré, les patients peuvent être renvoyés chez eux en toute sécurité en vue de retirer le corps étranger sous AG (sauf s’il s’agit d’une pile bouton, auquel cas un retrait immédiat est nécessaire).
Nose
La prise en charge du BF de nez est similaire à celle du BF d’oreille, cependant un retrait d’urgence sous AG doit être effectué si le patient est en détresse ou présente des signes de difficultés respiratoires.
Si le retrait est impossible ou si l’on n’est pas sûr de la présence du BF, consentement et préparation pour un examen sous anesthésie et retrait.
Gorge
Si le BF est visualisé dans l’oropharynx et que le patient peut tolérer la procédure, le retrait peut être tenté à l’aide de pinces de Magill. Sinon, le retrait doit être tenté par endoscopie sous AG (soit par pharyngoscopie/laryngoscopie, soit par oesophagoscopie rigide).
L’urgence de l’endoscopie est décrite ci-dessous :
- Endoscopie d’urgence
- Tous les signes d’alerte
- Tout objet pointu ou long (>5cm) dans l’œsophage
- Endoscopie urgente. (dans les 24 heures)
- Obstacle œsophagien (impossibilité d’avaler de la salive)
- FB œsophagien contondant
- Aimants proximaux du duodénum
- Endoscopie non urgente
- .endoscopie urgente
- Piles à disques ou cylindriques qui sont passées dans l’estomac sans signes de blessure
- Les pièces peuvent être observées jusqu’à 24 heures avant d’être retirées si elles sont asymptomatiques
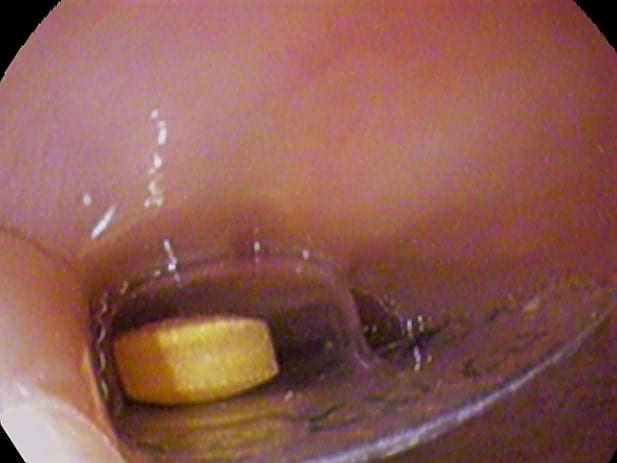 Figure 2 – Corps étranger dans l’œsophage, tel que vu lors d’une endoscopie gastro-intestinale supérieure
Figure 2 – Corps étranger dans l’œsophage, tel que vu lors d’une endoscopie gastro-intestinale supérieureSuivi
Après l’ablation réussie d’un BF nasal ou auriculaire, les patients peuvent généralement être libérés sans suivi.
Tout adulte présentant des symptômes unilatéraux (par exemple une perte d’audition, un écoulement nasal) qui persistent après l’ablation du BF doit faire suspecter un cancer de la tête et du cou, donc envisager un suivi urgent pour ces patients.
Les patients ayant subi une perforation de la membrane tympanique peuvent être suivis systématiquement par la suite en soins primaires pour s’assurer qu’elle a guéri ; si ce n’est pas le cas, ils peuvent être orientés systématiquement vers l’ORL avec des conseils sur l’hygiène de l’oreille (pour garder l’oreille sèche, éviter l’utilisation de coton-tige).
Les patients ayant subi une œsophagoscopie rigide doivent subir une période d’observation par la suite pour s’assurer de la résolution des symptômes et surveiller les signes de perforation. De l’eau stérile peut alors être introduite, avant de passer à une alimentation molle avant la sortie.
Bolus alimentaire
Les bolus alimentaires mous sont également des présentations courantes, cependant l’approche clinique est similaire à celle d’un corps étranger ingéré suspecté.
Lors de l’évaluation, s’il y a une suspicion d’ingestion d’un corps étranger tranchant (par exemple des os) ou des signes de drapeau rouge, alors gérer comme pour un BF ingéré. Si le patient est incapable d’avaler sa salive, c’est souvent un signe sérieux.
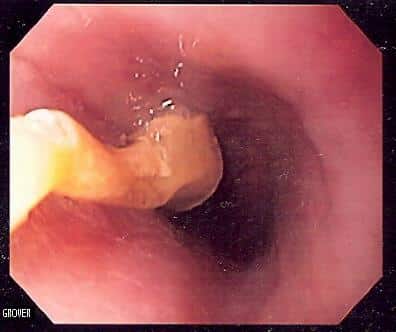 Figure 3 – Endoscopie digestive haute montrant une obstruction du bol alimentaire œsophagien due à un raisin
Figure 3 – Endoscopie digestive haute montrant une obstruction du bol alimentaire œsophagien due à un raisinLes bol alimentaires sont davantage retrouvés chez les personnes ayant une dysmotilité œsophagienne ou des sténoses préexistantes. En cas d’antécédents récurrents d’obstruction par bolus alimentaire, le patient devra être examiné à la recherche d’une malignité sous-jacente ou d’une autre cause.
Autrement, le patient peut généralement être observé pendant une période pour évaluer la résolution des symptômes avec une gestion médicale comme ci-dessous. S’il n’y a pas de résolution, une endoscopie gastro-intestinale supérieure urgente doit être organisée.
Plusieurs traitements médicaux sont souvent essayés (bien que les preuves de leur efficacité par rapport à l’observation seule manquent), tels que :
- Les boissons gazeuses (par ex. coca ou limonade)
- Glucagon 1-2mg IV
- Hyoscine butylbromide (Buscopan) 20mg IV
- Prokinétiques, tels que le métoclopramide ou l’érythromycine
Après la résolution des symptômes, le patient doit être observé et renvoyé chez lui s’il tolère les liquides oraux et une alimentation molle.
Points clés
- L’insertion d’un corps étranger est une présentation courante aux services d’urgence
- Les signes drapeaux rouges comprennent des signes de compromission des voies aériennes, de perforation œsophagienne, ou toute ingestion de pile bouton
- L’urgence du retrait du corps étranger dépend entièrement de l’emplacement et de la nature du corps étranger, et de l’état clinique du patient
- Les bolus alimentaires mous sont également des présentations courantes, cependant l’approche clinique est similaire à celle d’une suspicion d’ingestion de corps étranger
.
- .endoscopie urgente
Leave a Reply