Eslicarbazepinacetat bei neuropathischen Schmerzen, Kopfschmerzen und kranialer Neuralgie: Evidenz und Erfahrung | Neurología (English Edition)
Einführung
Eslicarbazepinacetat (ESL) ist ein Antiepileptikum der dritten Generation, das 2009 von der Europäischen Arzneimittelagentur und 2013 von der US Food and Drug Administration zugelassen wurde. Es ist seit Februar 2011 auf dem spanischen Markt erhältlich. Das Medikament ist derzeit als Zusatztherapie für erwachsene Patienten mit partiellen Anfällen mit oder ohne sekundäre Generalisierung indiziert. Die empfohlene Anfangsdosis beträgt 400 mg einmal täglich und wird nach 1 bis 2 Wochen auf 800 mg einmal täglich erhöht. Je nach Ansprechen des Patienten kann die Dosis auf 1200 mg erhöht werden.1
ESL gehört wie Carbamazepin (CBZ) und Oxcarbazepin (OXC) zur Familie der Dibenzazepine. Diese Medikamente unterscheiden sich strukturell in der 10,11-Position voneinander. Sie unterscheiden sich auch in Bezug auf den Stoffwechsel: CBZ wird zu CBZ-10,11-Epoxid verstoffwechselt, im Gegensatz zu OXC, das zu dem aktiven Metaboliten S-Licarbazepin (78,1 %) verstoffwechselt wird, und ESL, das zu demselben Metaboliten verstoffwechselt wird, allerdings zu einem höheren Anteil (93,9 %) (Abb. 1).2,3 Auch die Anzahl der täglichen Dosen ist unterschiedlich: eine einzige Dosis bei ESL und OXC mit verlängerter Wirkstofffreisetzung (in Spanien nicht erhältlich), zwei Dosen bei OXC mit sofortiger Wirkstofffreisetzung und CBZ mit verlängerter Wirkstofffreisetzung (in Spanien nicht erhältlich) und zwei bis drei Dosen bei CBZ mit sofortiger Wirkstofffreisetzung. Laut einer aktuellen Studie von Soares-da-Silva et al.4 weist der Wirkmechanismus von ESL im Vergleich zu anderen Arzneimitteln derselben Familie einige Besonderheiten auf: 1) Selektivität der Interaktion mit dem inaktiven Zustand des spannungsabhängigen Natriumkanals (VGSC), 2) Verringerung der VGSC-Verfügbarkeit durch Verstärkung der langsamen Inaktivierung und nicht durch Veränderung der schnellen Inaktivierung von VGSC und 3) Hemmung von hCaV3.2-Einwärtsströme mit größerer Affinität als CBZ.
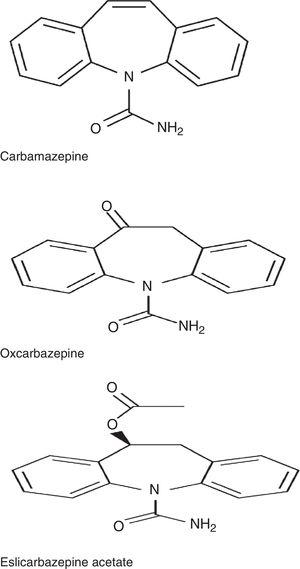
Chemische Struktur von Carbamazepin, Oxcarbazepin und Eslicarbazepinacetat.
Gleich wie OXC ist ESL mäßig toxisch, wobei die häufigsten unerwünschten Wirkungen Schwindel, Übelkeit, Erbrechen, Schläfrigkeit und Diplopie sind. Es hat eine Eliminationshalbwertszeit von 13-24 Stunden und kann daher als einmalige Tagesdosis verabreicht werden. ESL ist ein schwacher Induktor von UDP-Glucuronosyltransferase (UGT1A1) und der CYP3A4-Isoform von Cytochrom P450. Diese Aktivität kann zu einigen klinisch relevanten Wechselwirkungen mit Phenytoin, Warfarin und östrogenhaltigen Verhütungsmitteln führen.1
CBZ ist nicht nur für Epilepsie, sondern auch für manische Episoden und zur Prophylaxe von bipolarer affektiver Störung, essentieller Trigeminusneuralgie, essentieller Glossopharyngeusneuralgie und Alkoholentzugssyndrom indiziert,5 während OXC für die Behandlung von partiellen Anfällen mit oder ohne sekundäre Generalisierung mit tonisch-klonischen Anfällen indiziert ist.6
Die neuesten Leitlinien für die klinische Praxis stimmen darin überein, dass trizyklische und doppelt wirkende Antidepressiva (Venlafaxin, Duloxetin) sowie die Antiepileptika Gabapentin und Pregabalin die Behandlung der Wahl bei neuropathischen Schmerzen darstellen. Tramadol, Lidocain-Pflaster (5%) und Capsaicin-Pflaster (8%) sind Mittel der zweiten Wahl, während starke Opioide die dritte Behandlungslinie darstellen.7
Im Gegensatz zu CBZ sind weder ESL noch OXC bei neuropathischen Schmerzen, Kopfschmerzen oder kranialen Neuralgien angezeigt. Andere Antiepileptika, die für diese klinischen Szenarien nicht indiziert sind, wie Lamotrigin und Lacosamid, werden jedoch in der klinischen Praxis häufig off-label eingesetzt.8-12
In dieser Studie überprüfen wir die verfügbaren Erkenntnisse über den Einsatz von ESL bei neuropathischen Schmerzen, Kopfschmerzen und kranialen Neuralgien, um festzustellen, ob das Medikament bei Patienten mit schlechtem Ansprechen oder Unverträglichkeit gegenüber den herkömmlichen Behandlungen eine sinnvolle Option sein könnte.
Entwicklung
Wir führten eine Literaturrecherche in PubMed und Google Scholar mit folgender Suchstrategie durch: „Acetat-Eslicarbazepin UND neuropathischer Schmerz“ und „Acetat-Eslicarbazepin UND Kopfschmerzen“. Wir berücksichtigten nur Artikel aus indexierten wissenschaftlichen Zeitschriften und wählten Originalartikel und Fallberichte aus, die entweder auf Englisch oder auf Spanisch veröffentlicht wurden. Da diese Strategie kaum Ergebnisse lieferte, beschlossen wir, unsere Suche zu erweitern, indem wir Poster und mündliche Mitteilungen zum selben Thema („Acetat-Eslicarbazepin und neuropathischer Schmerz“ und „Acetat-Eslicarbazepin und Kopfschmerzen“) einschlossen, die auf den Jahrestagungen der Spanischen Gesellschaft für Neurologie (SEN) zwischen 2011 und 2015 sowie auf anderen internationalen Kongressen präsentiert wurden. Aus Gründen der Übersichtlichkeit haben wir den Artikel in verschiedene Abschnitte gegliedert.
Experimentelle Studien zu Eslicarbazepinacetat bei neuropathischen Schmerzen
In experimentellen Studien mit Mäusen wurde die analgetische Wirkung von ESL bei einer Vielzahl von induzierten Schmerzzuständen, einschließlich Trigeminusneuralgie, diabetischer Neuropathie und viszeralen Schmerzen, eingehend untersucht; die Ergebnisse deuten darauf hin, dass das Medikament für die Behandlung von entzündlichen und neuropathischen Schmerzen nützlich sein könnte.13
Eslicarbazepinacetat bei schmerzhafter diabetischer Neuropathie
Wir haben ein Poster über schmerzhafte diabetische Neuropathie (PDN) gefunden, das auf dem EFIC-Kongress der European Pain Federation 2013 vorgestellt wurde. Auf dem Poster wurden die Ergebnisse einer multizentrischen, randomisierten, doppelblinden, placebokontrollierten, parallelen Gruppen- und Dosisfindungsstudie der Phase II vorgestellt. Die Studie umfasste eine zweiwöchige Wash-out-Phase, in der frühere Behandlungen gegen neuropathische Schmerzen abgesetzt wurden, gefolgt von einer einwöchigen Titrationsphase, einer 12-wöchigen Erhaltungsphase und einer zweiwöchigen Nachbeobachtungsphase. Insgesamt 557 Patienten wurden nach dem Zufallsprinzip entweder Placebo, 400 mg ESL zweimal täglich (BID), 800 mg ESL einmal täglich (QD), 600 mg ESL BID, 1200 mg ESL QD oder 800 mg ESL BID zugewiesen. Nach einer 12-wöchigen Behandlung wurden keine statistisch signifikanten Unterschiede zwischen den Patienten, die Placebo erhielten, und denjenigen, die ESL zur Schmerzbehandlung erhielten (primäre Wirksamkeitsanalyse), anhand der Numeric Pain Rating Scale (NPRS) festgestellt. Allerdings war der Prozentsatz der Personen, die einen Rückgang der Schmerzintensität um ≥ 30 % erlebten, in der Gruppe, die 400 mg ESL BID erhielt, höher als in der Placebogruppe (62,5 % gegenüber 44,8 %; P=.0230). Die Häufigkeit der Nebenwirkungen betrug 38,0 % in der Placebogruppe und 51,8 % in der mit 1200 mg ESL QD behandelten Gruppe. Die häufigsten unerwünschten Wirkungen waren Erbrechen, Schwindel und Übelkeit.14
Unsere Literaturrecherche ergab auch eine multizentrische, randomisierte, doppelblinde, placebokontrollierte Parallelgruppen-Phase-III-Studie zu PDN; die Studie dauerte 15 Wochen (3 Wochen Dosisanpassung + 12 Wochen Follow-up). Die primäre Wirksamkeitsvariable war die Veränderung der Schmerzintensität vom Beginn der Studie (Ausgangswert) bis zum Abschluss der Studie (15 Wochen); sie wurde anhand der NPRS gemessen. Insgesamt 332 Patienten mit PDN wurden nach dem Zufallsprinzip entweder einem Placebo, 1600 mg ESL QD, 1200 mg ESL QD oder 800 mg ESL QD zugeteilt. Nach 15 Wochen Behandlung wurden keine statistisch signifikanten Unterschiede in der Schmerzbehandlung zwischen den Teilnehmern, die Placebo erhielten, und denen, die ESL erhielten, festgestellt. Die Häufigkeit von Nebenwirkungen reichte von 12,20 % in der Placebogruppe bis zu 63,10 % in der Gruppe, die 1600 mg ESL pro Tag erhielt. Die häufigsten unerwünschten Wirkungen waren Schwindel, Übelkeit und Hyponatriämie (letztere war dosisabhängig). Die Ergebnisse dieser Studie wurden nicht veröffentlicht.15
García Escrivá et al.16 berichteten über ihre Erfahrungen mit ESL als Zweitlinientherapie bei PDN, die auf herkömmliche Medikamente nicht anspricht. Im Jahr 2013 identifizierten die Autoren 8 Patienten mit PDN, bei denen die bisherigen Behandlungen keine zufriedenstellende Schmerzlinderung bewirkt hatten. Bei einem ersten Besuch ersetzten sie die bisherige Schmerzbehandlung durch ESL, erfassten demografische Daten und führten die folgenden Fragebögen durch: DN4-Skala, Hospital Anxiety and Depression Scale, Visual Analogue Scale (VAS) für Schmerzen, Patient Global Impression of Improvement Scale und Clinical Global Impression of Improvement Scale. Bei einer Nachuntersuchung 12 Wochen nach der Behandlung füllten die Patienten dieselben Fragebögen aus und wurden zu etwaigen Nebenwirkungen befragt. Die gesammelten Daten wurden für die statistische Analyse verwendet. Was die vorherige Behandlung anbelangt, so hatten 75 % der Patienten Pregabalin, 25 % Amitriptylin, 12,5 % Clonazepam und 12,5 % Fentanyl erhalten, entweder als Monotherapie oder als Kombinationstherapie. Zu Beginn der ESL-Behandlung nahmen die Patienten im Durchschnitt 4,6 Medikamente gleichzeitig ein (Spanne: 1-11; Median: 4,5). Während des Nachbeobachtungszeitraums wurden keine Änderungen an der gleichzeitigen Behandlung vorgenommen. Neuropathische Schmerzen, die mit der DN4-Skala bewertet wurden, nahmen nach 3 Monaten signifikant ab (P=.026, Wilcoxon-Test). In der Studie wurden keine signifikanten Veränderungen bei einem der mit der Skala gemessenen Schmerzmerkmale festgestellt. Die Autoren beobachteten einen signifikanten Rückgang der neuropathischen Schmerzen, gemessen mit der VAS (P=.018, Wilcoxon-Test). Die Werte der Patienten verbesserten sich sowohl auf der Angstskala (P=.102, Wilcoxon-Test) als auch auf der Depressionsskala (P=.276, Wilcoxon-Test), obwohl die Veränderungen statistisch nicht signifikant waren. Subjektiv gaben 65,5 % der Patienten an, sich „viel besser“ oder „besser“ zu fühlen, und 87,5 % der Ärzte gaben an, dass es den Patienten „besser“ oder „viel besser“ ging. Bei einem Patienten wurde ESL aufgrund von Nebenwirkungen (Schwindelgefühl) abgesetzt. Nach 3 Monaten setzten 7 Patienten (87,5 %) die Einnahme von ESL fort, 2 mit 400 mg/Tag und 5 mit 800 mg/Tag. Trotz der geringen Stichprobengröße erwies sich ESL als wirksame Alternative zur Behandlung neuropathischer Schmerzen bei Patienten mit PDN, die auf eine konventionelle Behandlung nicht ansprechen, und zeigte eine gute Verträglichkeit und Adhärenz.16,17
Eslicarbazepinacetat bei postherpetischer Neuralgie
Unsere Literaturrecherche ergab ein Poster zur postherpetischen Neuralgie (PHN), das auf dem EFIC-Kongress der European Pain Federation 2013 vorgestellt wurde. Auf dem Poster wurden die Ergebnisse einer multizentrischen, randomisierten, doppelblinden, placebokontrollierten, parallelen Gruppen- und Dosisfindungsstudie der Phase II vorgestellt. Die Studie umfasste eine zweiwöchige Wash-out-Phase, in der frühere Behandlungen gegen PHN abgesetzt wurden, gefolgt von einer einwöchigen Titrationsphase, einer achtwöchigen Erhaltungsphase und einer zweiwöchigen Nachbeobachtungsphase. Insgesamt 567 Patienten wurden nach dem Zufallsprinzip entweder einem Placebo, 400 mg ESL BID, 800 mg ESL QD, 600 mg ESL BID, 1200 mg ESL QD oder 800 mg ESL BID zugeteilt. Die Intention-to-Treat-Analyse ergab keine statistisch signifikanten Unterschiede zwischen der Placebo- und der ESL-Gruppe in Bezug auf die mit der NPRS gemessene Schmerzintensität (primäre Wirksamkeitsanalyse). Nach der Per-Protocol-Analyse nahm die Schmerzintensität in der Gruppe, die 800 mg ESL BID erhielt, jedoch signifikant stärker ab als in der Placebogruppe (P=.0277). Die Häufigkeit der Nebenwirkungen reichte von 31,2 % in der Placebogruppe bis 54,4 % in der Gruppe, die 800 mg ESL BID erhielt. Die häufigsten unerwünschten Wirkungen waren Schwindel, Schläfrigkeit, Kopfschmerzen, Übelkeit und Schwindel.18
Unsere Literaturrecherche fand auch eine multizentrische, randomisierte, doppelblinde, placebokontrollierte, parallele Gruppen-Phase-III-Studie zu PHN, die 15 Wochen dauerte. Die primäre Wirksamkeitsvariable war die Veränderung der Schmerzintensität vom Beginn der Studie bis zum Abschluss der Studie (15 Wochen) und wurde anhand der NPRS gemessen. Insgesamt 240 Patienten mit PHN wurden nach dem Zufallsprinzip entweder Placebo, 1600 mg ESL QD, 1200 mg ESL QD oder 800 mg ESL QD zugeteilt. Nach 15 Behandlungswochen wurden keine signifikanten Unterschiede in der Schmerzintensität zwischen der Placebo- und der ESL-Gruppe festgestellt. Die Häufigkeit unerwünschter Wirkungen reichte von 10 % in der Placebogruppe bis zu 76,67 % in der mit 1600 mg ESL QD behandelten Gruppe. Die häufigsten unerwünschten Wirkungen waren Übelkeit, Schwindelgefühl und Kopfschmerzen. Die Ergebnisse dieser Studie wurden nicht veröffentlicht.19
Eslicarbazepinacetat bei kranialen Neuralgien
Gaber et al.20 veröffentlichten den Fall einer 62-jährigen Frau mit Trigeminusneuralgie im Zusammenhang mit Multipler Sklerose, die mit CBZ ausreichend kontrolliert wurde. Die Behandlung musste jedoch aufgrund einer wiederkehrenden symptomatischen Hyponatriämie abgebrochen werden. Mehrere Medikamente, darunter Topiramat, Gabapentin und Amitriptylin, brachten keine Besserung der Trigeminusneuralgie. ESL in niedriger Dosierung (400 mg täglich) erzielte eine ausgezeichnete Schmerzkontrolle, ohne die Plasmanatriumkonzentration zu verändern.
Cuadrado et al.21 veröffentlichten den Fall eines 32-jährigen Mannes mit Epicrania fugax, der auf zahlreiche Behandlungen (Okzipitalnervenblockade mit Triamcinolon und Bupivacain, Gabapentin, Lamotrigin, Pregabalin, Topiramat, Zonisamid, Natriumvalproat, Lacosamid, Indometacin) nicht ansprach. CBZ in einer Dosierung von 1200 mg/Tag verringerte die Schmerzintensität, musste aber aufgrund von Schläfrigkeit abgesetzt werden. ESL in einer Dosierung von 800 mg/Tag verringerte die Schmerzhäufigkeit und -intensität erheblich. Die Dosis wurde auf 1600 mg/Tag erhöht; der Patient zeigte eine gute Verträglichkeit und blieb symptomfrei. Die Symptome traten wieder auf, als die Dosis reduziert wurde.
Cação et al.22 untersuchten eine Kohorte von 15 Patienten mit kurz andauernden einseitigen neuralgiformen Kopfschmerzen mit konjunktivaler Injektion und Tränenfluss (SUNCT), von denen die Mehrheit auf Lamotrigin, einer auf Topiramat und einer auf ESL ansprach.
Der klinische Fall, der von Aledo Serrano et al.23 Jahrestagung der SEN vorgestellten klinischen Fall eines 38-jährigen Mannes mit der Diagnose einer Epicrania fugax, die auf Lamotrigin, Pregabalin, Gabapentin, Topiramat, Zonisamid, Indometacin, Valproat, Lacosamid, Levetiracetam, eine anästhetische Blockade des Nervus occipitalis major und eine Botulinumtoxin-Injektion an der Schmerzstelle nicht ansprach. Der Patient sprach teilweise auf CBZ an, doch traten schwere Nebenwirkungen auf. Mit ESL in einer Dosierung von 1200 mg täglich blieb der Patient asymptomatisch.
Sánchez Larsen et al.24 stellten auf der 66. Jahrestagung des SEN eine retrospektive Beobachtungsstudie vor, in der eine Gruppe von Patienten mit Trigeminusneuralgie analysiert wurde, die entweder als Monotherapie oder als Kombinationstherapie mit ESL behandelt wurden. Die Hauptvariablen waren die Schmerzintensität vor und nach der Behandlung (VAS), die Häufigkeit der Schmerzattacken vor und nach der Behandlung sowie die unerwünschten Wirkungen. Die Studie umfasste 10 Patienten (4 in Monotherapie); 7 waren Frauen, und das Durchschnittsalter betrug 67,9 Jahre (Spanne 28-92). Die durchschnittliche Nachbeobachtungszeit betrug 24,7 Monate, mit Ausnahme von 2 Patienten, die die Behandlung wegen leichter Nebenwirkungen (Schwindelgefühl) abbrachen. Bei keinem Patienten traten schwerwiegende unerwünschte Wirkungen auf; ein Patient wies eine Hyponatriämie auf. Schmerzintensität und -häufigkeit nahmen bei 9 der 10 Patienten ab. Bei diesen Patienten sank die Schmerzintensität von 8,7 auf 2,6 Punkte und die Schmerzhäufigkeit von 12,13 auf 2,28 Anfälle pro Tag (4 Patienten waren asymptomatisch, 3 hatten 1-2 Anfälle pro Woche, 2 erfuhren leichte Verbesserungen, aber die Anfallshäufigkeit war immer noch hoch). In dieser Serie erwies sich ESL als wirksam und sicher bei der Behandlung der Trigeminusneuralgie und war CBZ in Bezug auf Sicherheit und Pharmakokinetik überlegen, obwohl die Autoren eine genaue Überwachung des Natriumspiegels empfehlen.
In einer auf der 67. analysierten das Ansprechen auf eine Behandlung mit ESL bei Patienten mit kranialen Neuralgien (56 % hatten eine Trigeminusneuralgie), die gut auf CBZ oder OXC angesprochen hatten, bei denen jedoch Nebenwirkungen dieser Medikamente auftraten. Das Ansprechen auf ESL wurde bei 15 Patienten über einen Zeitraum von sechs Monaten bewertet; die erste Bewertung umfasste die Daten aus der klinischen Vorgeschichte, der körperlichen Untersuchung, ergänzenden Tests, Informationen über frühere Behandlungen und die Nebenwirkungen, die zum Absetzen der Medikamente führten. Die Patienten wurden anschließend nach 3 und 6 Monaten untersucht, um die Wirksamkeit der Behandlung und etwaige Nebenwirkungen zu beurteilen. Das Ansprechen war bei 13 der 15 Patienten günstig; ESL wurde besser vertragen als CBZ und OXC.
Eslicarbazepinacetat in Fallserien unterschiedlicher Ätiologie
Auf der 63. Jahrestagung des SEN (2011, Barcelona) stellte Tena Mora26 die Ergebnisse einer prospektiven, deskriptiven Studie zur Wirksamkeit und Sicherheit von ESL in Monotherapie bei 6 Patienten mit verschiedenen Arten von neuropathischen Schmerzen in Posterform vor. Analysen (komplettes Blutbild, Gerinnungstest, Natrium- und Kaliumspiegel, Nieren- und Leberfunktion) wurden 1 und 3 Monate nach Behandlungsbeginn durchgeführt; die VAS wurde bei der ersten Konsultation (VAS 1), nach 1 Monat (VAS 2) und nach 3 Monaten Nachuntersuchung (VAS 3) ausgefüllt. Die Studie umfasste 4 Patienten mit primärer Trigeminusneuralgie (100 % Frauen; VAS 1: 8-10, VAS 2: 0-3, VAS 3: 0-3), von denen einer unter Schläfrigkeit litt, die sich auflöste, als die Erhaltungsdosis auf zwei Tagesdosen aufgeteilt wurde; ein Patient mit Schmerzen nach einem Schlaganfall (80-jähriger Mann, VAS 1: 9; die Behandlung wurde nach 4 Tagen aufgrund von Schläfrigkeit abgebrochen; parallel dazu wurde CBZ schrittweise abgesetzt) und ein Patient mit anhaltenden idiopathischen Gesichtsschmerzen (70-jährige Frau; VAS 1: 9, VAS 2: 8, VAS 3: 8). Bei keinem der Patienten kam es während des Studienzeitraums (3 Monate) zu Veränderungen der Blutanalyseergebnisse. Der Autor hebt die analgetische Wirkung von ESL bei primärer Trigeminusneuralgie hervor.
Auf der 66. Jahrestagung des SEN stellten García Arguedas et al.27 die Ergebnisse einer retrospektiven, deskriptiven Studie an 10 Patienten mit neuropathischen Schmerzen vor, die mit ESL in Monotherapie behandelt wurden. Sie analysierten die Schmerzursachen, die verwendete Dosis, die Wirksamkeit der Behandlung (anhand von VAS-Scores zu Beginn und nach 3 Monaten) und die Verträglichkeit der Behandlung. Die Schmerzursachen waren Trigeminusneuralgie bei 5 Patienten, PDN bei 3 und PHN bei 2. Die am häufigsten verwendete Dosis war 800 mg (Höchstdosis von 1200 mg bei einem Patienten). Der durchschnittliche VAS-Score betrug 8,2 bei der Erstuntersuchung und 2,4 bei der Nachuntersuchung nach 3 Monaten, wobei die Schmerzintensität insgesamt um über 50 % abnahm. Hinsichtlich der Verträglichkeit war die häufigste Nebenwirkung Schwindel; ein Patient entwickelte eine leichte Hyponatriämie, brach die Behandlung jedoch nicht ab.
Auf der 67. Jahrestagung des SEN präsentierten Pagola Lorz et al.28 ihre Erfahrungen mit ESL als Zweitlinientherapie bei neuropathischen Schmerzen, die auf herkömmliche Medikamente nicht ansprechen. In dieser deskriptiven, retrospektiven Studie wurde das Ansprechen auf ESL bei 10 Patienten mit schlecht kontrollierten neuropathischen Schmerzen analysiert. Die Hauptvariablen waren die Schmerzursache, die ESL-Dosis, die Verbesserung der Schmerzen (bewertet als „viel besser“, „besser“, „keine Veränderung“ oder „schlechter“), die begleitende Behandlung neuropathischer Schmerzen und die Nebenwirkungen. Die Schmerzursachen waren Trigeminusneuralgie bei 6 Patienten, Glossopharyngeusneuralgie bei einem, PHN bei 2 und Thalamusschmerzen bei einem. Die Patienten erhielten eine durchschnittliche Dosis von 800 mg ESL; bei 3 Patienten waren 400 mg ausreichend, während 2 Patienten 1200 mg benötigten. Sieben der 10 Patienten berichteten, dass sie sich „viel besser“ fühlten, 2 fühlten sich „besser“, und der verbleibende Patient berichtete von „keiner Veränderung“. Was die Begleitbehandlung betrifft, so erhielten 3 Patienten Gabapentin, einer Pregabalin und ein weiterer Amitriptylin. Die Nebenwirkungen (Apathie, Schwindel, verschwommenes Sehen) waren leicht und vorübergehend und erforderten in keinem Fall ein Absetzen des Medikaments.
Auf der 67. Jahrestagung des SEN präsentierten Bermejo Velasco et al.29 die Ergebnisse einer retrospektiven Studie zur klinischen Vorgeschichte von 10 Patienten mit neuropathischen Schmerzen, die ESL erhielten. Die Autoren bewerteten die Wirksamkeit von ESL anhand der VAS, des Prozentsatzes der Responder (> 50 % Rückgang der Schmerzintensität), des Prozentsatzes der schmerzfreien Patienten, des Rückgangs der Begleitbehandlung, der Nebenwirkungen, der verwendeten Dosis, des Titrationsschemas und der Ätiologie der neuropathischen Schmerzen. Die Patienten wurden im Durchschnitt 6,1 Monate lang nachbeobachtet. An der Studie nahmen insgesamt 32 Patienten teil. Die mittlere Dosis von ESL betrug 920±220 mg/Tag. Die Schmerzintensität nahm um durchschnittlich 4,4±1,6 Punkte ab, wobei 46 % der Patienten als Responder und 13 % als schmerzfrei eingestuft wurden. Rund 78 % der Patienten setzten die Behandlung fort. Die Hauptgründe für den Abbruch der Behandlung waren Unwirksamkeit, Schläfrigkeit und Schwindel.
Tabellen 1 und 2 fassen die Ergebnisse der klinischen Studien, Beobachtungsstudien und Fallberichte zusammen, die in diese Überprüfung einbezogen wurden.
Zusammenfassung der in die Überprüfung einbezogenen klinischen Studien.
| Typ der Studie | Referenz | Stichprobenumfang | Erkrankung | ESL Dosis | Dauer | Hauptergebnisse | Sicherheit |
|---|---|---|---|---|---|---|---|
| Phase II Studie | Kress et al.14 | 557 | PDN | Placebo, ESL 400mg BID, ESL 800mg QD, ESL 600mg BID, ESL 1200mg QD, und ESL 800mg BID | 15 Wochen | Es wurden keine statistisch signifikanten Unterschiede zwischen den Personen, die Placebo erhielten, und denjenigen, die ESL zur Schmerzbehandlung erhielten, beobachtet (primäre Wirksamkeitsanalyse), entsprechend den NPRS-Scores.Der Prozentsatz der Personen, die einen Rückgang der Schmerzintensität um mehr als 30 % erlebten, war in der Gruppe, die 400 mg ESL BID erhielt, höher (62,5 %) als in der Placebogruppe (44,8 %) (P = .0230). | Die Häufigkeit der Nebenwirkungen reichte von 38,0 % in der Placebogruppe bis zu 51,8 % in der mit 1200 mg ESL QD behandelten Gruppe. Die häufigsten unerwünschten Wirkungen waren Erbrechen, Schwindel und Übelkeit. |
| Phase-III-Studie | https://clinicaltrials.gov/ct2/show/study/NCT01129960?term=eslicarbazepine&rank=1915 | 332 | PDN | Placebo, ESL 1600mg QD, ESL 1200mg QD, und ESL 800mg QD | 15 Wochen | Es wurden keine statistisch signifikanten Unterschiede zwischen Personen, die Placebo erhielten, und jenen, die ESL zur Schmerzbehandlung erhielten, gemäß den NPRS-Scores beobachtet. | Die Häufigkeit der Nebenwirkungen reichte von 12,20 % in der Placebogruppe bis zu 63,10 % in der Gruppe, die mit 1600 mg ESL pro Tag behandelt wurde. Die häufigsten unerwünschten Wirkungen waren Schwindel, Übelkeit und Hyponatriämie (letztere war dosisabhängig). |
| Phase-II-Studie | Kress et al.18 | 567 | PHN | Placebo, ESL 400mg BID, ESL 800mg QD, ESL 600mg BID, ESL 1200mg QD, und ESL 800mg BID | 11 Wochen | Die Intention-to-treat-Analyse zeigte keine statistisch signifikanten Unterschiede zwischen der Placebo- und der ESL-Gruppe in Bezug auf die Schmerzintensität, die mit der NPRS gemessen wurde (primäre Wirksamkeitsanalyse).Nach der Per-Protocol-Analyse nahm die Schmerzintensität in der Gruppe, die 800 mg ESL BID erhielt, signifikant stärker ab als in der Placebogruppe (P = .0277). | Die Häufigkeit der Nebenwirkungen reichte von 31,2 % in der Placebogruppe bis 54,4 % in der Gruppe, die 800 mg ESL BID erhielt. Die häufigsten unerwünschten Wirkungen waren Schwindel, Schläfrigkeit, Kopfschmerzen, Übelkeit und Schwindel. |
| Phase-III-Studie | https://clinicaltrials.gov/ct2/show/study/NCT01124097?term=eslicarbazepine&rank=18§=X7015619 | 240 | PHN | Placebo, ESL 1600mg QD, ESL 1200mg QD, und ESL 800mg QD | 15 Wochen | Es wurden keine statistisch signifikanten Unterschiede zwischen Personen, die Placebo erhielten, und jenen, die ESL zur Schmerzbehandlung erhielten, gemäß den NPRS-Scores beobachtet. | Die Häufigkeit der Nebenwirkungen reichte von 10 % in der Placebogruppe bis zu 76,67 % in der Gruppe, die mit 1600 mg ESL QD behandelt wurde. Die häufigsten unerwünschten Wirkungen waren Übelkeit, Schwindel und Kopfschmerzen. |
BID: zweimal täglich; ESL: Eslicarbazepinacetat; NPRS: Numeric Pain Rating Scale; PDN: schmerzhafte diabetische Neuropathie; PHN: postherpetische Neuralgie; QD: einmal täglich.
Zusammenfassung der in die Überprüfung einbezogenen Beobachtungsstudien und klinischen Studien.
| Studientyp | Referenz | Stichprobengröße | Erkrankung | ESL-Dosis | Dauer | Hauptergebnisse | Sicherheit |
|---|---|---|---|---|---|---|---|
| Prospektiv, beschreibende, beobachtende Studie | García Escrivá et al.16 | 8 | PDN mit vorherigem Therapieversagen | ESL 400mg/Tag (2 Patienten) und ESL 800mg/Tag (5 Patienten) | 12 Wochen | Verbesserung der DN4, HADS, VAS, PGI-I und CGI-I Skalenwerte | 1 Abbruch wegen Schwindel |
| Klinischer Fall | Gaber et al.20 | 1 | TN im Zusammenhang mit Multipler Sklerose wurde gut mit CBZ behandelt, aber das Medikament wurde aufgrund einer wiederkehrenden symptomatischen Hyponatriämie abgesetzt. | 400mg/Tag | – | Ausgezeichnetes Schmerzmanagement | Gute Verträglichkeit ohne Veränderung der Plasmanatriumspiegel |
| Klinischer Fall | Cuadrado et al.21 | 1 | Refraktäre Epicrania fugax mit schlechter Verträglichkeit von CBZ | 1600mg/Tag | – | Signifikante Verbesserung der Schmerzhäufigkeit und -intensität | Gute Verträglichkeit |
| Fallserie | Cação et al.22 | 1 | SUNCT | 800mg/Tag | – | Schmerzlinderung und Abnahme der Anzahl der Anfälle pro Tag | Der Patient starb ein Jahr später an Ursachen, die nicht mit der ESL zusammenhingen. |
| Klinischer Fall | Aledo Serrano et al.23 | 1 | Refraktäre Epicrania fugax mit schlechter Verträglichkeit von CBZ | 1200mg/Tag | – | Asymptomatisch | Gute Verträglichkeit |
| Retrospektive, beschreibende, beobachtende Studie | Sánchez Larsen et al.24 | 10 | TN (4 Patienten in Monotherapie und 6 in Polytherapie) | NA | Mittlere Nachbeobachtungszeit: 24,7 Monate | Schmerzintensität und Anfallshäufigkeit nahmen bei 9 der 10 Patienten ab. | Zwei Patienten brachen die Behandlung wegen leichter unerwünschter Wirkungen (Schwindelgefühl) ab. Es wurden keine schweren unerwünschten Wirkungen gemeldet. Bei einem Patienten trat eine Hyponatriämie auf. |
| Prospektive, deskriptive, beobachtende Studie | Abril-Jaramillo et al.25 | 15 | Kraniale Neuralgie (TN bei 56% der Patienten), mit gutem Ansprechen auf CBZ oder OXC, aber verbunden mit unerwünschten Arzneimittelwirkungen | NA | 6 Monate | günstiges Ansprechen bei 13 der 15 Patienten | Verträglichkeit von ca. 90% |
| Prospektive, deskriptive, Beobachtungsstudie | Tena Mora26 | 6 | 4 TN, 1 Post-Schlaganfall-Schmerz, 1 anhaltender idiopathischer Gesichtsschmerz (alle in Monotherapie) | NA | 3 Monate | Signifikante analgetische Wirkungen für TN | Ein Patient mit TN zeigte Schläfrigkeit, die sich auflöste, als die Erhaltungsdosis auf 2 Dosen aufgeteilt wurde. Der Patient mit Schmerzen nach einem Schlaganfall brach die Behandlung nach 4 Tagen aufgrund von Schläfrigkeit ab. Bei keinem Patienten traten während des Studienzeitraums Veränderungen der Analyseergebnisse auf. |
| Retrospektive, deskriptive, beobachtende Studie | García Arguedas et al.27 | 10 | 5 TN, 3 PDN, und 2 PHN (Monotherapie) | Mittlere Dosis: 800mg/Tag (maximale Dosis von 1200mg/Tag bei einem Patienten) | 3 Monate | Rückgang der Schmerzintensität (VAS) um mehr als 50% | Schwindel, leichte Hyponatriämie bei einem Patienten, keine Abbrüche |
| Retrospektive, deskriptive, beobachtende Studie | Pagola Lorz et al.28 | 10 | 6 TN, 1 Glossopharyngeusneuralgie, 2 PHN und 1 Thalamusschmerz (kein Ansprechen auf herkömmliche Medikamente) | Mittlere Dosis: 800mg/Tag; 3 Patienten benötigten nur 400mg/Tag, während 2 1200mg/Tag benötigten. | NA | Sieben Patienten berichteten, dass sie sich „viel besser“ fühlten, 2 fühlten sich „besser“, und der verbleibende Patient berichtete von „keiner Veränderung“. | Milde, vorübergehende Nebenwirkungen (Apathie, Schwindel, verschwommenes Sehen), die nicht zum Absetzen des Medikaments führten |
| Retrospektive, beschreibende, beobachtende Studie | Bermejo Velasco et al.29 | 32 | Unterschiedliche Ätiologien von neuropathischen Schmerzen, die auf herkömmliche Medikamente nicht ansprechen. | Mittlere Dosis: 920±220mg/Tag | Mittlere Nachbeobachtungszeit: 6,1 Monate | Mittlere Abnahme der Schmerzintensität um 4,4±1,6 Punkte auf der VAS; 46% Responder (> 50% Abnahme der Schmerzintensität) und 13% schmerzfreie Patienten | 78% der Patienten setzten die Behandlung fort. Die Hauptgründe für den Abbruch der Behandlung waren Unwirksamkeit, Schläfrigkeit und Schwindelgefühl. |
CBZ: Carbamazepin; CGI-I: Clinical Global Impression of Improvement scale; ESL: Eslicarbazepinacetat; HADS: Hospital Anxiety and Depression Scale; NA: nicht verfügbar; OXC: Oxcarbazepin; PDN: schmerzhafte diabetische Neuropathie; PGI-I: Patient Global Impression of Improvement scale; PHN: postherpetische Neuralgie; SUNCT: kurz anhaltender einseitiger neuralgiformer Kopfschmerz mit konjunktivaler Injektion und Tränen; TN: Trigeminusneuralgie; VAS: Visual Analogue Scale.
Diskussion
Arzneimittel aus der Familie der Dibenzazepine können eine Hyponatriämie (Natriumspiegel
135mmol/L) verursachen; dies ist eine häufige Nebenwirkung von CBZ und OXC. Die Inzidenz der Hyponatriämie als Folge einer Behandlung mit CBZ liegt zwischen 4,8 % und 40 %.30,31 Es gibt immer mehr Belege für die schädlichen Auswirkungen einer Hyponatriämie, selbst in leichten Fällen, insbesondere bei älteren Patienten, bei denen neuropathische Schmerzen relativ häufig auftreten.32,33 Eine arzneimittelinduzierte Hyponatriämie sollte als Grund für einen Behandlungswechsel angesehen werden.
Ärzte stehen in der Regel vor einem Dilemma, wenn CBZ das einzige Medikament ist, das ein bestimmtes klinisches Problem wie die Trigeminusneuralgie kontrollieren kann. ESL kann eine Alternative für Patienten sein, bei denen Nebenwirkungen von CBZ auftreten. In klinischen Studien und Beobachtungsstudien zu ESL bei Patienten mit Epilepsie wurde nur selten über Hyponatriämie berichtet34-36; der Wechsel von CBZ oder OXC zu ESL bei Patienten, die eine Hyponatriämie entwickelt haben, scheint daher eine wirksame und gut verträgliche Option zu sein. Der Natriumspiegel sollte jedoch weiterhin überwacht werden, da bei einigen Patienten auch nach der Umstellung auf ein anderes Medikament eine Hyponatriämie auftritt.37
Diese Unterschiede in den Profilen der Antiepileptika aus der Dibenzazepin-Familie können zu einer unterschiedlichen Wirksamkeit, Verträglichkeit und Adhärenz führen,38 was Ärzte dazu veranlassen könnte, die Umstellung von einem Medikament auf ein anderes aus derselben Familie in Erwägung zu ziehen, um die Behandlung an die Eigenschaften des jeweiligen Patienten anzupassen. Im Rahmen des EPICON-Projekts, bei dem ein Gremium von Epilepsiespezialisten die Delphi-Methode anwandte, wurden spezifische Situationen und die Methodik der Umstellung von CBZ oder OXC auf ESL bewertet. Ziel der Studie war es, Konsensempfehlungen für die Umstellung von CBZ oder OXC auf ESL bei bestimmten Patienten zu geben. Die wichtigsten Empfehlungen lauten wie folgt: 1) Die Umstellung von CBZ auf ESL sollte schrittweise über einen Zeitraum von 1 bis 3 Wochen erfolgen, wobei ein Verhältnis von CBZ zu ESL von 1:1,3 verwendet werden sollte. 2) Die Umstellung von CBZ auf ESL wird für Patienten empfohlen, die häufig vergessen, ihre Medikamente einzunehmen, für Patienten, die in Wechselschichten arbeiten, für Patienten mit Polymedikation, für Patienten mit kognitiven Problemen, für Patienten mit schwerer Osteopenie/Osteoporose, für Patienten mit Dyslipidämie oder Lebererkrankungen außer akutem Leberversagen und für Männer mit durch CBZ verursachter erektiler Dysfunktion. 3) OXC kann über Nacht in einem Dosisverhältnis von 1:1 auf ESL umgestellt werden; dies wird für Patienten empfohlen, die häufig vergessen, ihre Medikamente einzunehmen, für Patienten, die in Wechselschichten arbeiten, für polymedizierte Patienten oder für Patienten mit kognitiven Problemen. 4) Ein Wechsel des Medikaments wird nicht für Patienten empfohlen, die einen Hautausschlag als Folge der Behandlung mit CBZ oder OXC aufweisen.39 Obwohl diese Empfehlungen für Patienten mit Epilepsie gelten, können sie auch in anderen klinischen Situationen (verschiedene Arten von neuropathischen Schmerzen, Trigeminusneuralgie und andere Arten von Kopfschmerzen) hilfreich sein, die mit einer schlechten Adhärenz oder Verträglichkeit von CBZ oder OXC einhergehen.
Schlussfolgerungen
Angesichts des Wirkmechanismus von ESL (selektive Interaktion mit dem inaktiven Zustand von VGSC durch langsame Inaktivierung, im Gegensatz zur schnellen Inaktivierung von CBZ und OXC, und Hemmung von hCaV3.2-Ströme mit größerer Affinität als CBZ) scheint es zunächst eine gute Option für die Behandlung von neuropathischen Schmerzen, Kopfschmerzen und kranialer Neuralgie zu sein.
Doch die Beweise sind zu spärlich, um ESL für diese Indikationen zu empfehlen. Die meisten der verfügbaren Belege stammen aus offenen Beobachtungsstudien mit kleinen Stichproben und ohne Kontrollgruppe. Darüber hinaus befassen sich einige der in diese Überprüfung einbezogenen Studien mit verschiedenen klinischen Entitäten26-29 mit unterschiedlichen pathophysiologischen Mechanismen. Aufgrund der Heterogenität der Daten können wir daher keine allgemeinen Schlussfolgerungen zur Wirksamkeit der ESL ziehen. Interessanterweise haben klinische Studien zu ESL als Behandlung von neuropathischen Schmerzen (PDN und PHN) keine statistisch signifikante Verringerung der Schmerzintensität ergeben.
Die geringe Anzahl veröffentlichter Studien zu diesem Thema könnte auf eine Publikationsverzerrung hindeuten. In der Tat wurden die klinischen Phase-III-Studien, die in unsere Übersichtsarbeit einbezogen wurden, nicht veröffentlicht.
Zusammenfassend lässt sich sagen, dass die ESL eine sinnvolle Alternative für die Behandlung von neuropathischen Schmerzen, Kopfschmerzen und kranialen Neuralgien bei Patienten darstellen kann, die auf herkömmliche Medikamente schlecht ansprechen oder diese nicht vertragen, insbesondere im Fall der Trigeminusneuralgie; zur Bestätigung dieser Hypothese sind weitere randomisierte Studien mit größeren Stichproben erforderlich. Die Nützlichkeit von ESL bei Trigeminusneuralgie könnte mit dem ausgezeichneten Ansprechen auf CBZ und den biochemischen Ähnlichkeiten zwischen beiden Medikamenten zusammenhängen.
Interessenkonflikte
Die Studie entspricht den ethischen Standards und Autorenkriterien der Zeitschrift. Die Autoren haben keine Interessenkonflikte zu melden.
Leave a Reply