Una nueva técnica quirúrgica para la hepatectomía derecha extendida: torniquete en la fisura umbilical y oclusión de la vena porta derecha (ALTPS). Caso clínico | Cirugía Española (English Edition)
Introducción
En las resecciones extensas o en las resecciones hepáticas en dos tiempos (TSLR),1,2 cuando no hay suficiente volumen hepático funcional residual (VR), se realiza la embolización percutánea de la vena porta (PPVE)3,4 o la ligadura intraoperatoria de la vena porta (IPVL).5-7 Existen varios problemas asociados a la oclusión de la vena porta en ambos procedimientos: retraso (entre 3 y 8 semanas) o ausencia de hipertrofia,3-7 debido a la formación de una circulación colateral intrahepática (con peligro de insuficiencia hepática posthepatectomía8,9 (PLF tras una resección hepática mayor) y progresión del tumor,10,11 lo que podría provocar la inoperabilidad de los pacientes. En 2011, Baumgart et al.12 informaron de 3 pacientes con RLV en el sector lateral izquierdo tratados con ligadura de la vena porta derecha y bipartición in situ a nivel de la fisura umbilical, consiguiendo la hipertrofia del RLV de los segmentos II-III en 9 días, para realizar una TSLR y obtener la trisección derecha. Los mismos resultados fueron reproducidos por otros autores13,14 seccionando en la línea de Cantlie, utilizando la misma técnica. Esta nueva técnica, denominada partición hepática asociada y ligadura portal para la hepatectomía por etapas (ALPPS),15 es un gran avance porque consigue una hipertrofia rápida y podría evitar los problemas de la técnica de oclusión clásica de fracaso de la hipertrofia y progresión tumoral. Sin embargo, esta técnica no ha sido aceptada universalmente porque la cirugía en el primer tiempo es muy agresiva y hay una alta tasa de morbimortalidad (12%-27%)16-21 y algunos autores consideran que hay un alto riesgo de FPL.16-20 En septiembre de 2011 realizamos una nueva técnica quirúrgica alternativa, en la que insertamos un torniquete en la línea de Cantlie en lugar de la bipartición, asociando torniquete hepático y oclusión de la vena porta para la hepatectomía por etapas ), y obtuvimos hipertrofia del VL en siete días.22
El objetivo de este trabajo es presentar un caso clínico en el que realizamos nuestra técnica, insertando el torniquete en la fisura umbilical en lugar de la línea de Cantlie, para obtener hipertrofia de los segmentos II-III en un paciente con una gran masa hepática del lóbulo derecho que requería trisección derecha.
Caso clínico y técnica quirúrgica
En octubre de 2002, un hombre de 51 años fue operado de un hipernefroma renal derecho de 6 cm, sin adenopatías ni invasión vascular. Se realizó una nefrectomía derecha y linfadenectomía y el paciente permaneció asintomático durante nueve años. En noviembre de 2011 se detectó un aumento de las transaminasas y se solicitó una ecografía. En ella se detectó una gran masa que abarcaba el lóbulo hepático derecho, el segmento I y la vena cava inferior (VCI). Los resultados de la bilirrubina, las transaminasas, la coagulación y los marcadores tumorales fueron normales. La tomografía computarizada (TC) detectó una masa de 20 cm que invadía gran parte del lóbulo derecho, la vena suprahepática derecha y media, el segmento I y la vena cava inferior a su alrededor en más del 70% de la circunferencia (invadía desde 3 cm por encima de la bifurcación del riñón izquierdo hasta 2 cm por debajo de la vena suprahepática izquierda) (Fig. 1). El análisis volumétrico hepático detectó un VLR de 3870ml (20% del volumen hepático total) con un cociente volumen hepático/peso corporal de 0,5. La enfermedad extrahepática no fue detectada por el PET. Nuestro criterio23 nos llevó a pensar que el VLR era insuficiente, por lo que indicamos una resección hepática en dos tiempos con la técnica ALTPS.
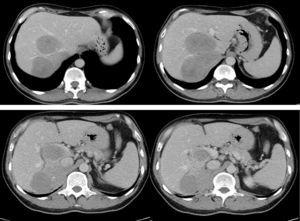
Tomografía computarizada preoperatoria en la que se observa el gran tumor que invade el lóbulo anatómico derecho, el segmento I y la vena cava inferior (4 imágenes), quedando sólo libres los segmentos II-III (20% de volumen residual).
Primera intervención quirúrgica
Examinamos el hígado y la cavidad abdominal a través de una incisión bilateral subcostal, para descartar diseminación tumoral. Se realizó colecistectomía y drenaje transcístico por colangiografía. Se realizó la disección de la mencionada arteria hepática derecha mediante un asa vascular. Se seccionó la vena porta derecha. Se disecó la VCI por encima de la vena renal izquierda y por debajo de la vena suprahepática izquierda, utilizando vessel-loop. Una vez que se confirmó que el tumor no se había extendido y que se podía realizar una resección R0 en un segundo tiempo, se introdujo el torniquete Vicryl 3mm V152 Ethicon® en la fisura umbilical. El torniquete se pasó entre las venas suprahepáticas media e izquierda, y continuó alrededor de la base del lóbulo izquierdo a través del receso de Rex hasta el pedículo de la vena porta izquierda. Aquí se pasó de forma extraglissoniana para evitar la oclusión del pedículo cuando se cerró el torniquete. A continuación se realizó un surco hasta el lado derecho del ligamento falciforme (fisura umbilical) que se anudó, ocluyendo únicamente el parénquima y las colaterales intrahepáticas. La ecografía mostró la ausencia total de circulación entre los segmentos II-III y el segmento IV. El tiempo de la operación fue de 180 minutos con mínima pérdida de sangre. Durante el postoperatorio se produjo un descenso del 70% en los niveles de Quick y un aumento de la GPT hasta 240U/l. La paciente fue dada de alta al cuarto día de la intervención sin complicaciones. Se realizó un TAC con volumetría el séptimo día.
Volumetría postoperatoria e intervención secundaria
El VLR se elevó a 953ml (31% del volumen hepático total), con un aumento del 150% (573ml de aumento). La TC reveló la ausencia de circulación colateral a través del torniquete, la ausencia de progresión tumoral y la resecabilidad del tumor (Fig. 2). La cirugía de la segunda etapa tuvo lugar el décimo día después de la primera etapa, se realizó una prueba de pinzamiento de la VCI, con perfecta tolerancia y sin necesidad de by-pass veno-venoso. Se realizó la ligadura del conducto biliar derecho, de la arteria hepática derecha y de las ramas arteriales del segmento IV, lo que dio lugar a la separación completa y al aislamiento del pedículo portal izquierdo. A continuación se realizó la partición a través de la fisura umbilical (Fig. 3), ligando las ramas portales ocluidas del segmento IV hasta la unión entre la vena suprahepática media y la izquierda, se ligó la vena suprahepática media (la partición se realizó in situ), separando completamente los segmentos II-III del resto del lóbulo derecho anatómico. La VCI se pinzó por encima de la bifurcación renal izquierda y por debajo de la vena suprahepática izquierda, seccionando a continuación la VCI por encima del riñón izquierdo y a nivel del ostium de la vena suprahepática derecha. Por último, se insertó el injerto Gore-tex anillado de 2 cm de diámetro y 8 cm de longitud. El tiempo total de oclusión de la VCI fue de 70min, el tiempo de cirugía fue de 210min y la pérdida de sangre fue de 600ml. Se realizó una colangiografía de control antes del cierre, mostrando correctamente el conducto biliar restante. Hubo un descenso postoperatorio del 57% en los niveles de Quick, un aumento de 2mg/dl en el recuento de glóbulos rojos y de 267IU en los niveles de GPT, requiriendo una transfusión de sangre de 2IU. La paciente fue antiagregada 48h después de la cirugía y al 5º día presentó fiebre de 38°C; en la TC se reveló una colección perihepática. Se colocó un drenaje radiológico para eliminar la colección, y la paciente fue dada de alta el 12º día después de la cirugía. Desde entonces la paciente ha recibido revisiones periódicas, la última con un TAC en julio de 2013 (Fig. 4). 20 meses después de la segunda intervención quirúrgica no había habido recidiva de la enfermedad.
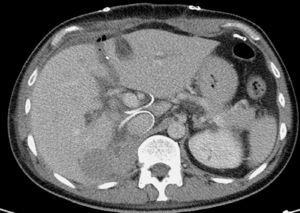
Tomografía computarizada de control al séptimo día que muestra el marcador de torniquete sin circulación colateral, los vasos sanguíneos correspondientes y la hipertrofia obtenida (aumento de volumen del 150%).
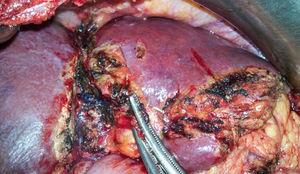
Imagen intraoperatoria de la intervención del segundo tiempo en la que se observa el surco del torniquete a la derecha de la fisura umbilical.
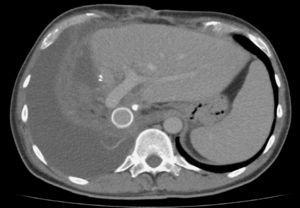
Tomografía computarizada de control a los 20 meses de la cirugía donde se observa el sector lateral izquierdo hipertrofiado, el injerto Gore-tex permeable y la ausencia de recidiva tumoral.
Discusión
El paciente que presentamos es el primer caso en la literatura que asocia la resección completa del IVG retrohepático con trisección derecha, sustituyéndolo por un injerto de Gore-tex anillado de 2 cm y utilizando la técnica de hipertrofia ALPPS o ALTPS. Con nuestra técnica, en el 7º día postoperatorio, pudimos conseguir la hipertrofia suficiente para realizar la segunda intervención quirúrgica, pasando de un VLR basal del 20% al 31% (un aumento del 150%), lo que permitió realizar el segundo tiempo en el 10º día postoperatorio.
La ALTPS se basa en el mismo fundamento que la ALPPS: la intención de ambas es conseguir la oclusión de la circulación colateral entre ambos lóbulos24 para obtener una hipertrofia más rápida. La ventaja de nuestra técnica quirúrgica es que no realizamos un split, sólo introducimos un torniquete en la línea de bipartición (en este caso en la fisura umbilical); esto altera la agresividad de ambas intervenciones quirúrgicas: «se trata de dos intervenciones de TSLR con el mismo fundamento fisiopatológico». Este caso demuestra que con la ALTPS la primera intervención es mucho menos agresiva: la pérdida de sangre es menor, la transfusión es innecesaria, la paciente es dada de alta cuatro días después de la cirugía y no hay necesidad de utilizar la maniobra de Pringle, a diferencia de la ALPPS en un 22%16 y un 33%,17 respectivamente. En un estudio multicéntrico16 del ALPPS, la pérdida de sangre durante la primera intervención quirúrgica fue de 330 ml, con un máximo de 7500 ml, y 2 pacientes necesitaron transfusiones masivas de 15 UI.
Una complicación frecuente del ALPPS es la necrosis del segmento IV debido a la isquemia tras la ligadura de las ramas colaterales durante la primera intervención,11,16-19 que da lugar a infecciones, fístulas biliares y retraso de la segunda cirugía. Esta complicación no se presenta con nuestra técnica ya que conservamos parte de la vascularización arterial al no separar el pedículo glissoniano del segmento IV.
Tras la segunda intervención quirúrgica, nuestra paciente presentó una colección infectada que fue tratada con drenaje radiológico y antibióticos, sin signos de HIP. Con la ALPPS, la morbilidad varía entre el 53% y el 64%,16-20 y algunos pacientes cumplen criterios de PHI.16-20 Las fístulas biliares y las colecciones infectadas son una complicación frecuente, con riesgo de muerte en algunas series.16,18-20 La mayoría se asocian a colecciones biliares infectadas, sepsis, insuficiencia renal, colestasis progresiva y fallo multiorgánico.
Un inconveniente de la EPP y la LPI tradicionales es la progresión tumoral,10,11 ligada a un tiempo de regeneración prolongado.7,11,25 En nuestro caso al ser reoperada la paciente a los diez días no encontramos evidencia de progresión tumoral: se consiguió una resección R0 y la paciente estuvo libre de enfermedad durante 20 meses tras la segunda intervención.
En conclusión, nuestra técnica quirúrgica es muy diferente a las otras descritas y consigue la misma regeneración. Es menos agresiva en la primera intervención ya que no seccionamos el parénquima y se coloca un torniquete en la línea de sección y en la sección portal derecha. Son necesarias series más amplias para valorar la eficacia de la ALPPS y la ALTPS, e igualmente la eficacia de estas nuevas técnicas respecto a las técnicas clásicas de oclusión portal (EPP y LPI).
Conflicto de intereses
Los autores declaran que no existe ningún conflicto de intereses.
Leave a Reply