Síndrome de Fabella
Editorial original – Florence Brachotte
Contribuidores principales – Vidya Acharya, Claire Knott, Florence Brachotte, Charlotte Moortgat y Rachael Lowe
Definición/Descripción
Un síndrome es un término dado a un grupo de síntomas que indican o caracterizan colectivamente una enfermedad, un trastorno psicológico u otra condición anormal. En el caso de un síndrome de fabela, indica una condición anormal causada por un pequeño hueso posterolateral en la articulación de la rodilla. El dolor posterolateral de la rodilla puede asociarse a la presencia de una fabela y esta incidencia puede denominarse síndrome de la fabela. El síndrome debe considerarse cuando se encuentra sensibilidad sobre la cara posterior del cóndilo femoral lateral.
Anatomía clínicamente relevante
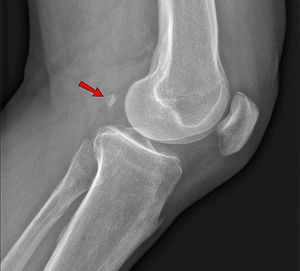
Fabela
La fabela es un hueso sesamoideo en la cápsula posterolateral de la articulación de la rodilla humana. La fabela está situada en la cara posterior de la rodilla donde se cruzan las líneas de tensión. Se articula con la parte posterior de la superficie articular del cóndilo lateral del fémur y está incrustada en las fibras musculares del músculo gastrocnemio. Anteriormente, la fabela está limitada por la cápsula posterior de la articulación de la rodilla y, posteriormente, se sitúa en el extremo del ligamento poplíteo oblicuo y del tendón del gastrocnemio lateral. Además, el ligamento fabelofibular (o lig. de Vallois) discurre hasta su inserción distal en la cabeza del peroné. Funcionalmente, se cree que la fabela tiene un papel similar al de la rótula al redirigir las fuerzas de extensión de la articulación de la rodilla de un punto a otro, mientras que la fabela redirige las fuerzas en el lado flexor
Epidemiología /Etiología
La presencia de la fabela en los seres humanos varía ampliamente y, según la literatura, oscila entre el 20% y el 87%. La fabela puede encontrarse en el 10 al 30% de la población y si está presente hay un 50% de posibilidades de que sea bilateral. En algunos casos puede observarse una tendencia familiar a una variante anatómica (hueso accesorio). Estudios anatómicos recientes sugieren que la presencia de una fabela es mayor en la población asiática. El aumento de la incidencia en la población asiática podría referirse a los diferentes hábitos en cuanto a arrodillarse y ponerse en cuclillas y, por tanto, al aumento de las fuerzas de tracción. Otro factor de riesgo sugerido para el desarrollo de los síntomas está relacionado con el somatotipo; los tipos de cuerpo ectomórficos son más propensos a desarrollar neuropatía que los endomórficos. Es posible que se deba a un menor aislamiento por parte del tejido adiposo subcutáneo en los individuos con somatotipos ectomórficos.
El síndrome de Fabella se ha identificado como una causa poco común, pero relevante, de dolor después de la ATR debido a la irritación mecánica de los tejidos posterolaterales de la rodilla. Los síntomas del síndrome de Fabella son dolor posterolateral y una sensación de enganche (o chasquido) con la flexión de la rodilla. Prichett ha sugerido una asociación entre la presencia de fabela y un mayor riesgo de OA de la rodilla.
Algunos de los síntomas son un dolor en la región posterolateral que duele aún más con la extensión completa de la rodilla y, debido a la compresión contra el cóndilo femoral, puede haber sensibilidad local. La mayoría de estos síntomas son el resultado de la fricción repetitiva de la fabela sobre el cóndilo femoral posterolateral.
El examen microscópico de muestras histológicas de fabelas extirpadas mostró dos tendencias visibles:
- La primera era una fabela ósea que mostraba características similares a las de un hueso largo típico. El hueso compacto rodeaba un núcleo de hueso esponjoso, que tenía una médula ósea o cavidad medular. Un examen minucioso a gran aumento mostró que esta tendencia tiene adipocitos y tejido conectivo. También se encontró fibrocartílago en la periferia y fibras de colágeno.
- La segunda tendencia existía fuera del cartílago hialino eosinofílico con condrocitos aplanados dentro de lagunas. Esto fue identificado como superficial al hueso subcondral.
Características/presentación clínica
En la mayoría de los casos, la fabela no duele. Si duele, se denomina síndrome de la fabela. Se reconoce por un dolor agudo, sensibilidad local e intensificación del dolor en la zona de la fabela al extender completamente la rodilla. También puede causar dolor durante la flexión de la rodilla, al subir escaleras, al sentarse con las piernas cruzadas y al realizar actividades deportivas. El dolor se asocia a la tensión de tipo varo de la rodilla y a la rotación interna pasiva y activa de la tibia. Cuando la fabela está demasiado cerca del nervio fibular común, puede ser la razón de los hormigueos, la caída del pie y la marcha esteparia (es decir, al levantar una pierna durante la marcha el pie colgará con los dedos apuntando hacia abajo, la persona tendrá que levantar la pierna más alto para que los dedos no rocen el suelo).
Diagnóstico diferencial
El diagnóstico del dolor y la disfunción postero-lateral de la rodilla puede ser difícil pero es importante para una buena intervención. También hay que tener en cuenta el quiste de Baker, la inestabilidad ligamentosa lateral, las roturas meniscales y la hipomovilidad de la articulación tibiofibular proximal. Hay otras múltiples estructuras anatómicas que podrían ser el origen, incluyendo las estructuras de la esquina postero-lateral, la banda ilio-tibial y el tendón del bíceps femoral.
El aspecto irregular de la fabela puede confundirse con un cuerpo extraño. En la RM puede aparecer como una anomalía posterior del cóndilo femoral que a veces puede interpretarse como un defecto osteocondral o cuerpo suelto. Sin embargo, este cuerpo suelto es fácil de diferenciar de la fabela porque ésta se aleja del cóndilo femoral lateral durante la flexión de la rodilla.
Procedimientos de diagnóstico
La fabela ósea puede detectarse mediante palpación, resonancia magnética (RM) y ecografía.
Medidas de resultado
Escala analógica visual
El cuestionario KOOS (Kneare Injury and Osteoarthritis Outcome Score) evalúa el estado funcional y la calidad de vida (QoL) de los pacientes con cualquier tipo de lesión de rodilla que tienen un mayor riesgo de desarrollar OA; es decir, pacientes con lesión del ligamento cruzado anterior (LCA), lesión del menisco o lesión condral.
Exploración
La exploración física puede revelar la presencia de hinchazón/sensibilidad en la cara posterolateral de la rodilla.
La palpación de la fabela puede sugerir la presencia de un nódulo firme en el hueco poplíteo posterolateral izquierdo, medial al tendón del bíceps femoral, y de aproximadamente 1 cm de diámetro.
La amplitud de los movimientos muestra que los ejercicios de la investigación activa más sensibles son la sentadilla profunda, la extensión completa de la rodilla. Debe realizarse la evaluación de los movimientos accesorios de la fabela en dirección medial-lateral y superior-inferior. Debe realizarse un examen del juego articular de la articulación tibiofibular proximal y de la articulación patelofemoral para diferenciar los síntomas relacionados con la fabela de las articulaciones patelofemoral y tibiofibular proximal.
Es necesario un examen general de la integridad de las estructuras articulares de la rodilla que incluya la prueba de varo-valgo, la prueba de Lachman, la prueba de cajón anterior-posterior y la prueba de tracción para evaluar los ligamentos cruzados, los ligamentos colaterales y los meniscos y excluir otras causas de dolor posterolateral.
Debe realizarse un examen exhaustivo de la fuerza de los músculos,
La provocación mecánica de la afectación del nervio fibular común está justificada debido a la proximidad de la fabela. Se observa un hormigueo lateral en la parte inferior de la pierna al comprimir el nervio (signo de Tinel)
Las radiografías y a veces la ecografía se utilizan para confirmar la presencia de un sesamoide de la fabela. La resonancia magnética puede ser valiosa para excluir otras causas de dolor de rodilla. Además, la resonancia magnética puede mostrar cambios asociados con la irritación de la fabela, la inflamación, el engrosamiento del tendón gastrocnemio lateral y la evidencia de estrías del cartílago articular en el cóndilo femoral lateral posterior.
Manejo médico
El síndrome de dolor de la fabela debe manejarse inicialmente de forma conservadora, pero si los síntomas persisten, la resección quirúrgica de la fabela con la reconstrucción adecuada del ángulo posterolateral de la rodilla, es un tratamiento definitivo eficaz. La inyección de anestésicos locales o esteroides cerca del lugar debe realizarse como primera intervención. El tratamiento no quirúrgico incluye la inyección de esteroides, la inmovilización con férulas y yesos, la restricción temporal de la actividad, la modalidad física, la terapia manual y los agentes analgésicos.
La terapia de ondas de choque extracorpóreas radiales (rESWT) está ganando atención como una nueva estrategia de tratamiento para diversos problemas musculoesqueléticos, debido a su eficacia, no invasividad y aplicabilidad. rESWT implica la administración de tres mil ondas de choque a una frecuencia de 12 Hz. Este procedimiento se puede realizar a intervalos de dos semanas para un total de una a cuatro veces. El mecanismo de la rESWT implica la destrucción de los nervios sensoriales no mielinizados, el efecto analgésico de la hiperestimulación y la neovascularización en los tejidos degenerados. En una serie, después del tratamiento, los pacientes notaron una disminución repentina de la intensidad del dolor: en tres casos, la intensidad del dolor pasó de un ocho a un uno; y en un caso, la intensidad del dolor pasó de un cuatro a un cero. Estas disminuciones en la escala de intensidad del dolor se mantuvieron en una visita clínica de seguimiento a los dos meses.
Sin embargo, en los pacientes que no responden al tratamiento no quirúrgico, puede realizarse un tratamiento quirúrgico. La escisión de la fabela puede realizarse con éxito como procedimiento abierto o artroscópico.
Manejo con fisioterapia
La investigación sugiere el alivio de los síntomas con fisioterapia. La terapia manual puede ser una solución temporal. El uso de la movilización de la fabela y el tejido blando del gastrocnemio lateral, seguido de deslizamientos mediales, laterales e inferiores de la fabela, provoca una reducción inmediata del dolor posterolateral de la rodilla. Aumenta la tolerancia a las actividades que implican flexión, extensión y rotación de la rodilla. La limitada flexión activa de la rodilla puede mejorarse hasta alcanzar un rango completo de movimiento de la articulación de la rodilla. El nervio peroneo común puede movilizarse en dirección lateral lejos de la fabela. Un informe de un caso clínico de T.Zipple et al sugirió una reducción de los síntomas en un paciente mediante la técnica de autocontrol de flexión de la rodilla afectada a 90 grados en decúbito prono y luego tirando de la pierna en dirección ascendente por un familiar.
Según el estudio después de una escisión abierta de la fabela, no hay restricción en el rango de movimiento (ROM), y los ejercicios de flexión/extensión se inician inmediatamente después de la operación para evitar la pérdida de movimiento. No se utiliza habitualmente una férula. Se permite al paciente soportar el peso que tolere con la ayuda de muletas hasta que pueda deambular sin cojear. Normalmente, las muletas son necesarias durante las dos primeras semanas del postoperatorio. Sin embargo, el uso de muletas queda a discreción del paciente. Las bombas de tobillo, las elevaciones de piernas rectas y los ejercicios de cuádriceps se inician inmediatamente después de la operación según la tolerancia y la frecuencia se aumenta gradualmente hasta 3 a 5 veces al día. La vuelta a las actividades competitivas se permite después de aproximadamente 3 a 4 meses, cuando la cápsula y los tejidos blandos hayan cicatrizado lo suficiente.
Leave a Reply