Lleve el cuidado de las conmociones cerebrales a su consulta
Millones de estadounidenses sufren una lesión cerebral traumática (TBI) cada año, y casi el 75 por ciento de todos los que sufren una TBI padecen alguna forma de disfunción visual.1 Los pacientes pueden acudir a la consulta del optometrista de atención primaria quejándose de visión doble, visión borrosa, cierre de un ojo, mareos, dolores de cabeza, sensibilidad a las luces, golpes con cosas y/o mala coordinación.
Los síntomas visuales de una conmoción cerebral incluyen problemas de agudeza visual, pérdida de campo visual, disfunción oculomotora, trastornos de convergencia y acomodación, fotofobia y reducción de la atención visual.1 Una lesión cerebral también puede afectar a la postura, el equilibrio, la motricidad gruesa y fina, la cognición, la atención, la concentración, el aprendizaje, la productividad y las actividades diarias de una persona.
Aunque la vista puede empezar por los ojos, en realidad se produce en el cerebro. Más de la mitad del cerebro se dedica a la visión y al procesamiento visual. Hay muchas vías en el cerebro que llevan la información visual desde los ojos hasta la parte posterior del cerebro, donde se encuentra la corteza visual. Dado que la visión implica a gran parte del cerebro, incluso una lesión leve en casi cualquier parte del cerebro puede afectar significativamente a los múltiples procesos implicados en la visión.
Los pacientes con un TBI leve (mTBI), también conocido como conmoción cerebral, deben ser vistos por su optometrista para una evaluación y un tratamiento de rehabilitación visual adecuado, ya que los optometristas son esenciales en el proceso de rehabilitación.
Los pacientes con LCT pueden utilizar un fijador sacádico para la terapia oculomotora. Haga clic en la imagen para ampliarla.
Pacientes de riesgo
Las dos razones principales de las LCT son las caídas no intencionadas, que representaron casi el 50% de todas las visitas a las salas de emergencia relacionadas con las LCT en 2014, y ser golpeado por un objeto, que representó casi el 20%.2 Los accidentes automovilísticos, las agresiones, las explosiones y las lesiones deportivas también pueden causar una LCT. Aunque muchas de estas lesiones no se pueden prevenir, está dentro del ámbito del optometrista de atención primaria hablar de ellas con las poblaciones susceptibles.
Además de las poblaciones de alto riesgo de los atletas, los socorristas y el personal militar, considere la posibilidad de recopilar pruebas de referencia en todos los pacientes para realizar una comparación si se produce una lesión.
En el caso de los ancianos, los optometristas pueden ocuparse de su función visual en proceso de maduración y sugerir adaptaciones ambientales, como cambios de iluminación y contraste. Proporcionar a los padres de niños pequeños orientación adicional, y educarles sobre las precauciones de seguridad de las cunas por las que pueden salir los niños y el valor de colocar rejas en los huecos de las escaleras.
Recuerde a los niños mayores el mayor riesgo deTBI cuando se caen y no llevan casco en las bicicletas, patinetes y monopatines, así como la importancia de usar el casco en todos los deportes que lo ofrecen.
Todos los grupos de edad deben usar el cinturón de seguridad en los vehículos en movimiento, y los socorristas y el personal militar deben llevar siempre su equipo de protección.
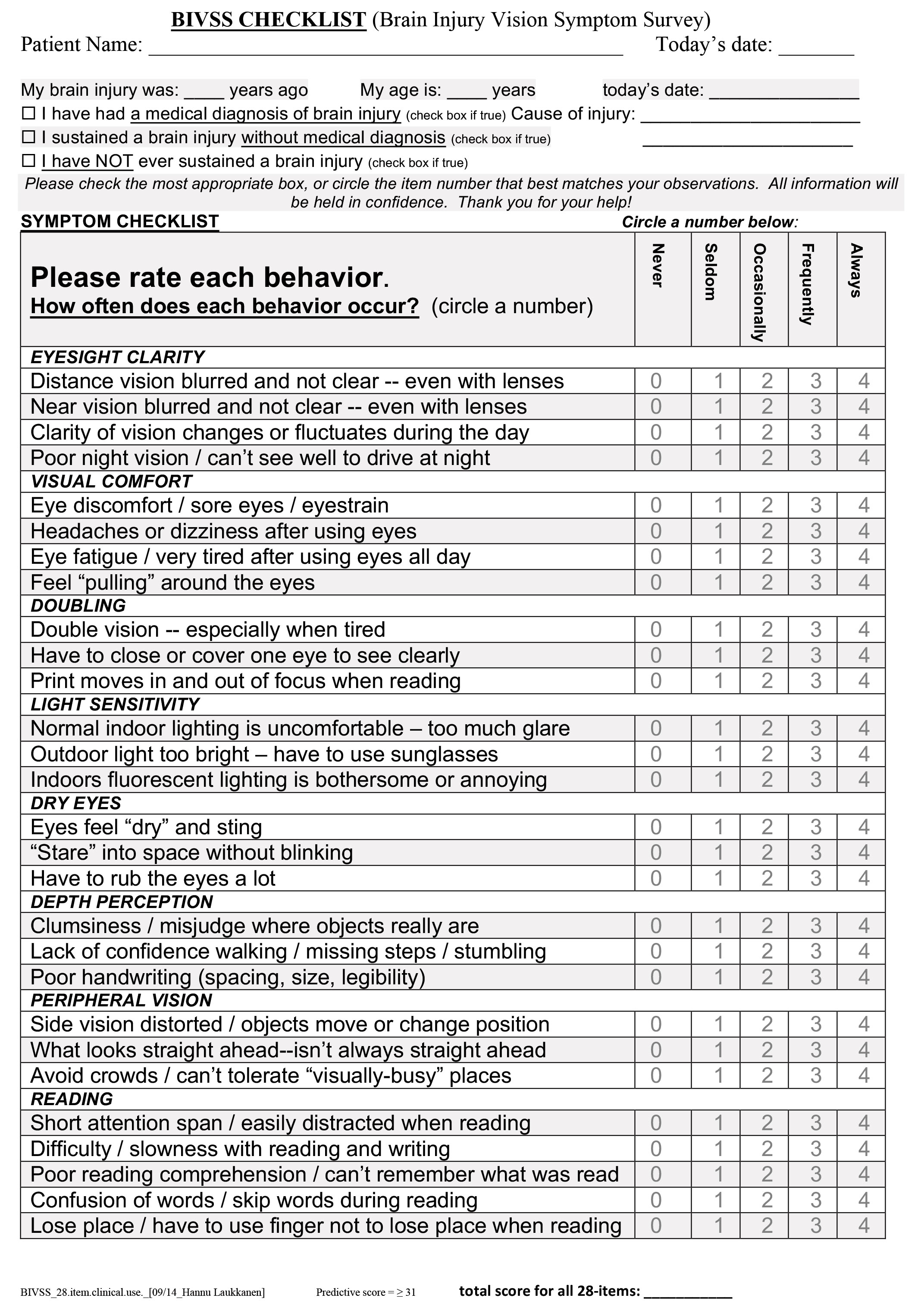
Hacer que el paciente rellene la Encuesta de Síntomas de la Visión de la Lesión Cerebral antes de su cita le permitirá responder a las preguntas a su propio ritmo. Haga clic en la imagen para descargarla.
Examen y atención en la consulta
Desgraciadamente, muchas interacciones optométricas con los pacientes suelen producirse mucho después de la lesión. Afortunadamente, cada vez hay más pruebas que demuestran que los optometristas pueden desempeñar un papel clave a la hora de ayudar a identificar si se ha producido una conmoción cerebral, proporcionar tratamiento y supervisar la evolución del paciente en su recuperación.3
Cuando atienda a un paciente con conmoción cerebral, observe los efectos de los déficits de visión posiblemente relacionados con la lesión en la cabeza. Asigne tiempo adicional al programar a los pacientes con conmociones cerebrales, ya que pueden tener dificultades durante el examen debido a la fatiga, los mareos, la sensibilidad a la luz o los problemas de atención. Cuando esto ocurre, las pausas frecuentes pueden ayudar a que el paciente se sienta más cómodo y pueden conducir a una prueba más precisa y productiva. Tenga en cuenta que, a veces, el examen debe realizarse en un entorno oscuro o tenue, mientras que otras veces, la iluminación normal de la habitación es aceptable.
Un examen oftalmológico completo proporciona mediciones de referencia para una conmoción cerebral y también sirve como punto de entrada para un examen más formal de la conmoción cerebral por un optometrista de atención primaria si alguna vez es necesario. Durante el examen oftalmológico completo inicial, se debe realizar una historia detallada y evaluar la agudeza visual, los campos visuales, las pupilas, la estereopsis, la visión en color, la prueba de cobertura y los movimientos oculares (sacadas, persecuciones, punto de convergencia cercano, prueba de movimiento ocular del desarrollo). También se realiza una retinoscopia/refracción, mediciones binoculares y de acomodación (vergencias, forias, disparidad de fijación, aletas de acomodación cercana y amplitud de acomodación), una evaluación con lámpara de hendidura, pruebas de presión intraocular y una evaluación de retina dilatada.
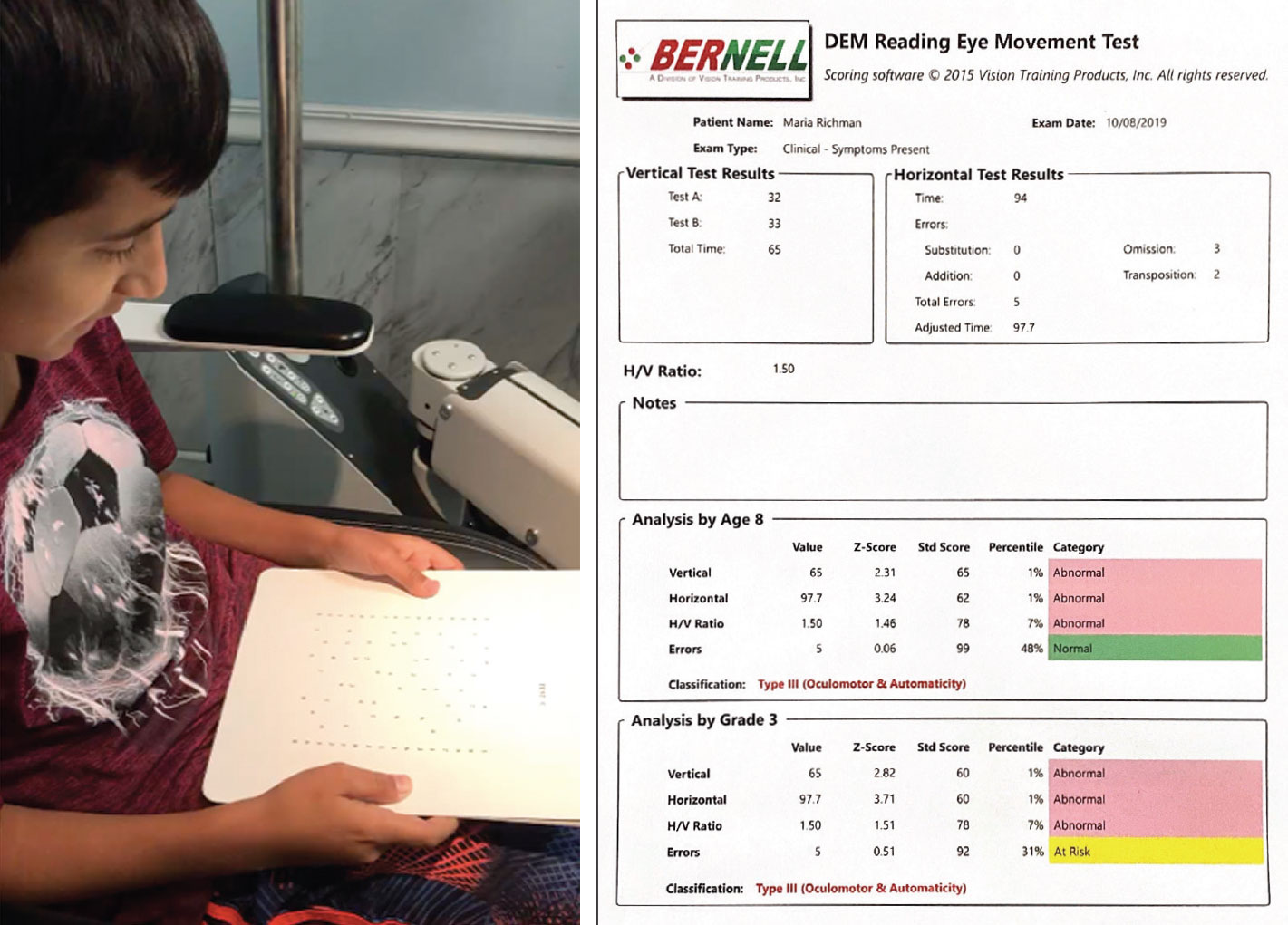
Un paciente pediátrico realiza la prueba DEM (izquierda). Esta muestra de los resultados de la prueba ocular de lectura observa una disfunción oculomotora y una atención reducida (derecha). Haga clic en la imagen para ampliarla.
Durante un examen, concéntrese en estas áreas:
Historia. Los pacientes pueden informar de desenfoque de lejos o de cerca, dolores de cabeza, mareos, molestias visuales, visión doble, ojo seco, sensibilidad a la luz, problemas de percepción de la profundidad, quejas de visión periférica y problemas relacionados con la lectura. Estas áreas se abordan en la Encuesta de Síntomas de Daño Cerebral, una encuesta estandarizada desarrollada por el Colegio de Optometría de la Universidad del Pacífico.4 Puede enviar por correo esta encuesta y el formulario de admisión/historia al paciente en el momento de programar la cita o presentárselo cuando llegue a su cita. Si envía los elementos por adelantado, el paciente y/o el cuidador tendrán tiempo para completarlos con tranquilidad.
Problemas de agudeza visual. Los pacientes pueden quejarse de una visión borrosa intermitente. En estos casos, una prescripción mínima puede ser eficaz tras una retinoscopia y una refracción. Otra causa de visión borrosa intermitente es la inestabilidad de la película lagrimal. En este punto, considere una evaluación del ojo seco que incluya una evaluación del parpadeo. Los pacientes con LCT pueden tener un reflejo de parpadeo retrasado, un reflejo de parpadeo incompleto o ningún reflejo de parpadeo. Considere que la tasa de parpadeo puede ser baja (comparada con 17 parpadeos por minuto) cuando se mide.5 Tenga en cuenta que los pacientes con LCT pueden tener la mirada perdida mientras procesan su información visual. Esta mirada puede inducir o exasperar un ojo seco. La comprobación del ojo seco puede llevarle a tratar la mala calidad de la superficie refractiva, lo que, a su vez, aumentará la estabilidad de la agudeza visual del paciente.
Pérdida de campo visual. Aunque no es tan común en los casos de conmoción cerebral, los pacientes con TBI más avanzados pueden chocar con cosas o pasar por alto elementos en su campo de visión periférico. Una vez que los campos de confrontación documentan un defecto, confírmelo con pruebas de campo estandarizadas y computarizadas. Esto reducirá el nivel de deterioro, tal y como lo define la Administración de la Seguridad Social, y también documentará cualquier mejora futura. Si procede, considere la posibilidad de aplicar prismas o una terapia de rehabilitación (ya sea de visión, neuro-optométrica, deportiva o de medicina física), ya sea en su consulta o remitiendo a un optometrista con intereses especiales en esa área. Desafortunadamente, los campos visuales computarizados pueden ser difíciles en algunos casos, ya que las pruebas de campo visual dependen de la atención, y esta población puede tener déficits de atención, velocidad de procesamiento reducida y/o un retraso en el tiempo de reacción.
Si el paciente está dentro de su primer año y medio de recuperación y puede medir los campos visuales inicialmente, repita la prueba en seis meses para observar cualquier mejora. Aunque la pérdida de campo visual tradicional suele ser irreversible, esta población demuestra que puede ser posible recuperar parte de la pérdida de campo dentro de ese período de tiempo inicial.6 Esto se debe a la plasticidad neuronal, y el uso de los prismas o la terapia puede contribuir a mejorar la atención visual, la conciencia espacial y, en última instancia, los campos visuales. Tenga en cuenta que cada caso es muy diferente, y que a veces la pérdida original del campo visual sigue siendo la misma.

Los pacientes con LCT pueden utilizar lentes tintadas y un sombrero de ala para reducir la fotofobia. Haga clic en la imagen para ampliarla.
Oculomotor dysfunction. Los pacientes con LCT pueden mostrar sacadas reducidas o alteradas, persecuciones y/u otras irregularidades en la convergencia de puntos cercanos. Utilice una prueba rápida de movimientos oculares, como la prueba de movimientos oculares del desarrollo (DEM), para cuantificar el nivel de deterioro. Esta prueba mide la velocidad de denominación de números y diferencia la velocidad de procesamiento del lenguaje de las disfunciones oculomotoras, lo que puede ser muy útil en el plan de tratamiento. El DEM permite una mayor especificidad de las disfunciones oculomotoras que la prueba de King-Devick, ya que elimina del cálculo la velocidad del lenguaje y las posibles lesiones orales. La prueba también puede ayudar a documentar las mejoras conseguidas tras el tratamiento de terapia visual optométrica. Como cada paciente es diferente y cada conmoción cerebral tiene un impacto distinto, algunas personas necesitan empezar despacio mientras que otras pueden ser empujadas a trabajar en actividades de mayor nivel.
Trastornos acomodativos. Los problemas de enfoque de cerca suelen beneficiarse de las gafas y de la terapia visual. Se ha descubierto que incluso pequeñas cantidades de lentes adicionales (tan pequeñas como +0,25D) pueden tener un profundo impacto en esta población.7 Considere la posibilidad de realizar una investigación adicional sobre el equilibrio binocular de cerca, ya que a veces se justifican las adiciones desiguales. El tratamiento de estos problemas de acomodación también puede mejorar las capacidades de convergencia y atención visual.
Fotofobia/deslumbramiento. Los optometristas de atención primaria pueden responder inmediatamente a estos problemas recomendando gafas de sol, tintes especiales, transiciones, un sombrero de ala o limitar las actividades al aire libre. Aunque hay muchas opciones de lentes, hay longitudes de onda específicas que parecen funcionar mejor para ciertos pacientes. La prescripción de lentes suele incluir una evaluación secuencial de varios tintes, que en última instancia dará como resultado el mejor color/transmisión/longitud de onda/diseño para el paciente individual.
Habilidad de atención/percepción visual reducida. Cuando los pacientes demuestran que se distraen con información menos relevante cuando intentan atender a algo, pueden estar mostrando una atención visual reducida. Si estos problemas duran más de unas pocas semanas, es el momento de considerar la terapia visual, específicamente las opciones de tratamiento de la terapia de procesamiento visual. Si este servicio no se ofrece en su consultorio, haga que su paciente sea atendido en un consultorio optométrico que lo haga.
Cuando los pacientes se quejan de problemas para copiar textos, invertir letras o palabras, mala comprensión de la lectura, confusión de direcciones y dificultad para distinguir la derecha y la izquierda, considere la posibilidad de realizar pruebas estandarizadas y actividades de terapia visual. Éstas también deben realizarse en su consulta o debe trabajar con un colega optometrista que comparta el cuidado de su paciente para estas actividades específicas.
Recursos útiles
Para obtener más información, hay muchas organizaciones que proporcionan educación sobre lesiones cerebrales para los optometristas. El Comité de Rehabilitación de la Visión de la Asociación Americana de Optometría (AOA) y el Grupo de Trabajo de Lesiones Cerebrales han desarrollado directrices, manuales, resúmenes y artículos para ayudar a sus miembros. Existen oportunidades a nivel nacional de la AOA y de sus afiliados estatales para participar activamente en sus respectivas Secciones y Comités de Rehabilitación de la Visión. Además de los recursos de la AOA (aoa.org/VR), hay otras organizaciones, como el College of Optometrists in Vision Development (covd.org), la Neuro-Optometric Rehabilitation Association (noravisionrehab.org), la American Academy of Optometry (aaopt.org) y la Optometric Extension Program Foundation (oepf.org), que ofrecen una gran formación tanto a los profesionales como a los pacientes.
Manejar y educar
Los optometristas realizan de forma rutinaria gran parte de la información básica necesaria en un examen completo, como la agudeza visual, las pupilas, los campos visuales, la amplitud acomodativa, las sacadas, las mediciones binoculares y mucho más. Estos resultados son valiosos para evaluar, diagnosticar y gestionar el tratamiento de las secuelas visuales de la conmoción cerebral. Los optometristas de las consultas de atención primaria que identifican estos trastornos y disfunciones visuales tienen la opción de proporcionar pruebas y cuidados adicionales durante las evaluaciones y la eventual rehabilitación de sus pacientes o derivar estos casos a un optometrista que pueda hacerlo.
Sin embargo, la gestión conjunta dentro de la comunidad optométrica no es suficiente. Es igualmente importante coordinar la atención con otros miembros del equipo de atención del TBI, como el fisiatra, el neurólogo, el neuropsicólogo, los médicos, el terapeuta ocupacional, el fisioterapeuta, el logopeda y las enfermeras. Como miembro del equipo de rehabilitación de la lesión cerebral traumática, el papel del optometrista aumenta la eficacia general e incluso puede reducir el tiempo necesario en el programa de rehabilitación, que depende en gran medida de la visión.
Después del diagnóstico, el optometrista puede dirigir a los otros miembros del equipo de rehabilitación en lo que respecta al tratamiento de la disfunción visual y a las opciones de rehabilitación. Además de trabajar con el equipo de atención a las LCT, los optometristas deben educar a los miembros de su comunidad. Aunque los optometristas de atención primaria son muy buenos para atender a sus propios pacientes, promuevan la importancia de recopilar información de referencia antes y después de la conmoción cerebral a las enfermeras y entrenadores de las escuelas, los equipos deportivos y otros. Además, eduque al público y a otras profesiones sanitarias sobre la importancia de la salud ocular y visual para reducir el impacto y el riesgo de LCT, y fomente el uso del casco, los cinturones de seguridad, las alfombras de área, las puertas adecuadas junto a las escaleras y mucho más. Esto no sólo promueve nuestra profesión en nuestra comunidad local, sino que también puede mejorar la atención y el tratamiento proporcionando resultados de mayor calidad para todos nuestros pacientes.
La Dra. Richman ejerce como optometrista de baja visión y rehabilitación visual en Shore Family Eyecare en Manasquan, NJ. Actualmente es miembro del Grupo de Trabajo de Lesiones Cerebrales Traumáticas de la AOA y es miembro de la Academia Americana de Optometría.
1. Ciuffreda KJ, Kapoor N, Rutner D, Suchoff IB, Han ME, Craig S. Ocurrencia de disfunciones oculomotoras en la lesión cerebral adquirida: un análisis retrospectivo. Optometry 2007;78(4):155-61.
2. CDC. LCT: conozca los hechos. CDC Traumatic Brain Injury & Concussion. www.cdc.gov/traumaticbraininjury/get_the_facts.html. 11 de marzo de 2019. Consultado el 8 de mayo de 2020.
3. Kapoor N, Ciuffreda KJ. Evaluación de la rehabilitación neuro-optométrica utilizando la prueba de movimiento ocular del desarrollo (DEM) en adultos con lesión cerebral adquirida. J Optom. 2018;11(2):103-12.
4. Laukkanen H, Scheiman M, Hayes JR. Cuestionario de síntomas de visión de lesiones cerebrales (BIVSS). Optom Vis Sci. 2017;94(1):43-50.
5. Bentivoglio AR, Bressman SB, Cassetta E, et al. Análisis de los patrones de velocidad de parpadeo en sujetos normales. Mov Disord. 1997;12(6):1028-34.
6. Matteo BM, Viganò B, Cerri CG, Perin C. Visual field restorative rehabilitation after brain injury. J Vis. 2016;16(9):11.
7. Green W, Ciuffreda KJ, Thiagarajan P, et al. Acomodación en la lesión cerebral traumática leve. J Rehabil Res Dev. 2010;47(3):183-99.
Leave a Reply