Eslicarbazepin acetát pro neuropatickou bolest, bolest hlavy a kraniální neuralgii: důkazy a zkušenosti | Neurología (Czech Edition)
Úvod
Eslicarbazepin acetát (ESL) je antiepileptikum třetí generace schválené v roce 2009 Evropskou lékovou agenturou a v roce 2013 Úřadem pro kontrolu potravin a léčiv v USA. Na španělském trhu je dostupný od února 2011. Lék je v současné době indikován jako přídatná léčba dospělých pacientů s parciálními záchvaty se sekundární generalizací nebo bez ní. Doporučená počáteční dávka je 400 mg jednou denně a po 1 až 2 týdnech se zvyšuje na 800 mg jednou denně. Dávku lze zvýšit až na 1200 mg v závislosti na odpovědi pacienta.1
ESL patří do skupiny dibenzazepinů, stejně jako karbamazepin (CBZ) a oxkarbazepin (OXC). Tyto léčivé látky se od sebe strukturně liší v poloze 10,11. Liší se také z hlediska metabolismu: CBZ je metabolizován na CBZ-10,11-epoxid, na rozdíl od OXC, který je metabolizován na aktivní metabolit S-licarbazepin (78,1 %), a ESL, který je metabolizován na stejný metabolit, ale ve větším poměru (93,9 %) (obr. 1).2,3 Liší se také počet denních dávek: jednotlivé dávky v případě ESL a OXC s prodlouženým uvolňováním (ve Španělsku není k dispozici), 2 dávky OXC s okamžitým uvolňováním a CBZ s prodlouženým uvolňováním (ve Španělsku není k dispozici) a 2 až 3 dávky CBZ s okamžitým uvolňováním. Podle nedávné studie Soares-da-Silva et al. 4 má mechanismus účinku ESL některé charakteristické rysy ve srovnání s jinými léčivy ze stejné skupiny: 1) selektivita interakce s neaktivním stavem napěťově řízeného sodíkového kanálu (VGSC), 2) snížení dostupnosti VGSC spíše prostřednictvím posílení pomalé inaktivace než změny rychlé inaktivace VGSC a 3) inhibice vysoce a nízkoafinitního hCaV3.2 inwardních proudů s větší afinitou než CBZ.
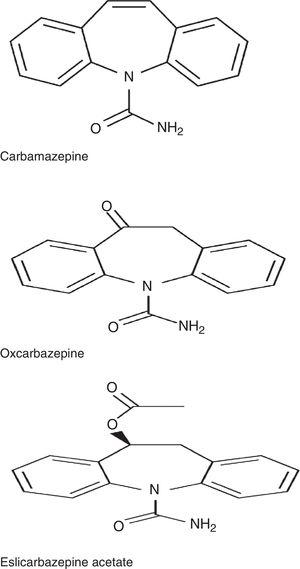
Chemická struktura karbamazepinu, oxkarbazepinu a eslicarbazepin acetátu.
Podobně jako OXC je ESL středně toxický, přičemž nejčastějšími nežádoucími účinky jsou závratě, nevolnost, zvracení, ospalost a diplopie. Má eliminační poločas 13-24 hodin, a proto může být podáván v jedné denní dávce. ESL je mírným induktorem UDP-glukuronosyltransferázy (UGT1A1) a izoformy CYP3A4 cytochromu P450. Tato aktivita může způsobit některé klinicky významné interakce s fenytoinem, warfarinem a antikoncepcí obsahující estrogeny.1
CBZ je indikován nejen k léčbě epilepsie, ale také manických epizod a k profylaxi bipolární afektivní poruchy, esenciální neuralgie trigeminu, esenciální glosofaryngeální neuralgie a syndromu z odnětí alkoholu,5 zatímco OXC je indikován k léčbě parciálních záchvatů s nebo bez sekundární generalizace s tonicko-klonickými záchvaty.6
Nejnovější pokyny pro klinickou praxi se shodují, že tricyklická a dvojčinná antidepresiva (venlafaxin, duloxetin) a antiepileptika gabapentin a pregabalin představují léčbu volby neuropatické bolesti. Tramadol, lidokainové 5% náplasti a kapsaicinové 8% náplasti jsou léčbou druhé linie, zatímco silné opioidy představují třetí linii léčby.7
Na rozdíl od CBZ nejsou ESL ani OXC indikovány k léčbě neuropatické bolesti, bolesti hlavy nebo kraniálních neuralgií. Jiná antiepileptika, která nejsou pro tyto klinické scénáře indikována, jako lamotrigin a lakosamid, se však v klinické praxi často používají off-label.8-12
V této studii jsme provedli přehled dostupných důkazů o použití ESL u neuropatické bolesti, bolesti hlavy a kraniálních neuralgií, abychom zjistili, zda může být tento lék vhodnou volbou u pacientů se špatnou odpovědí nebo nesnášenlivostí tradiční léčby.
Vývoj
Provedli jsme rešerši literatury v databázích PubMed a Google Scholar s použitím následující vyhledávací strategie: „acetát eslicarbazepin AND neuropatická bolest“ a „acetát eslicarbazepin AND bolesti hlavy“. V úvahu jsme brali pouze články z indexovaných vědeckých časopisů a vybrali jsme původní články a kazuistiky publikované buď v angličtině, nebo ve španělštině. Protože tato strategie nepřinesla téměř žádné výsledky, rozhodli jsme se rozšířit naše vyhledávání o postery a ústní sdělení na stejné téma („acetát eslicarbazepin a neuropatická bolest“ a „acetát eslicarbazepin a bolesti hlavy“) prezentované na výročních setkáních Španělské neurologické společnosti (SEN) v letech 2011-2015 a na dalších mezinárodních kongresech. Pro přehlednost jsme článek strukturovali do několika různých oddílů.
Experimentální studie acetátu eslikarbazepinu u neuropatické bolesti
V experimentálních studiích na myších byl analgetický účinek ESL rozsáhle studován u široké škály navozených bolestivých stavů, včetně neuralgie trigeminu, diabetické neuropatie a viscerální bolesti; výsledky naznačují, že lék může být užitečný pro léčbu zánětlivé a neuropatické bolesti.13
Eslicarbazepin acetát u bolestivé diabetické neuropatie
Nalezli jsme poster o bolestivé diabetické neuropatii (PDN) prezentovaný na kongresu Evropské federace pro bolest EFIC v roce 2013. Poster prezentoval výsledky multicentrické, randomizované, dvojitě zaslepené, placebem kontrolované studie fáze II s paralelními skupinami a zjišťováním dávky. Studie zahrnovala dvoutýdenní wash-out období, během kterého byla přerušena předchozí léčba neuropatické bolesti, následované týdenním titračním obdobím, 12týdenním udržovacím obdobím a dvoutýdenním sledovacím obdobím. Celkem 557 pacientům bylo náhodně přiděleno buď placebo, 400 mg ESL dvakrát denně (BID), 800 mg ESL jednou denně (QD), 600 mg ESL BID, 1200 mg ESL QD nebo 800 mg ESL BID. Po 12 týdnech léčby nebyly pozorovány žádné statisticky významné rozdíly mezi osobami, které dostávaly placebo, a osobami, které dostávaly ESL pro léčbu bolesti (primární analýza účinnosti) podle numerické škály hodnocení bolesti (NPRS). Procento jedinců, u nichž došlo ke snížení intenzity bolesti o ≥ 30 %, však bylo vyšší ve skupině dostávající 400 mg přípravku ESL BID než ve skupině dostávající placebo (62,5 % oproti 44,8 %; P=,0230). Výskyt nežádoucích účinků byl 38,0 % ve skupině s placebem a 51,8 % ve skupině léčené 1200 mg ESL QD. Nejčastějšími nežádoucími reakcemi byly zvracení, závratě a nevolnost.14
Při vyhledávání literatury jsme také nalezli multicentrickou, randomizovanou, dvojitě zaslepenou, placebem kontrolovanou studii fáze III s paralelními skupinami PDN; studie trvala 15 týdnů (3 týdny úpravy dávky + 12 týdnů sledování). Primární proměnnou účinnosti byla změna intenzity bolesti od začátku studie (výchozí hodnota) do ukončení studie (15 týdnů) a byla měřena pomocí NPRS. Celkem 332 pacientům s PDN bylo náhodně přiděleno buď placebo, 1600 mg ESL QD, 1200 mg ESL QD, nebo 800 mg ESL QD. Po 15 týdnech léčby nebyly pozorovány žádné statisticky významné rozdíly ve zvládání bolesti mezi účastníky, kteří dostávali placebo, a těmi, kteří dostávali ESL. Výskyt nežádoucích účinků se pohyboval od 12,20 % ve skupině užívající placebo do 63,10 % ve skupině užívající 1600 mg ESL QD. Nejčastějšími nežádoucími účinky byly závrať, nevolnost a hyponatrémie (ta byla závislá na dávce). Výsledky této studie nebyly publikovány.15
García Escrivá et al.16 se podělili o své zkušenosti s ESL jako léčbou druhé linie PDN refrakterní na tradiční léky. V průběhu roku 2013 autoři identifikovali 8 pacientů s PDN, u nichž předchozí léčba nevedla k uspokojivému zvládnutí bolesti. Při úvodní návštěvě nahradili jejich předchozí léčbu bolesti ESL, shromáždili demografické údaje a zadali následující dotazníky: Škála DN4, Škála nemocniční úzkosti a deprese, Vizuální analogová škála (VAS) bolesti, Škála pacientova globálního dojmu zlepšení a Škála klinického globálního dojmu zlepšení. Při následné konzultaci provedené 12 týdnů po léčbě pacienti vyplnili stejné dotazníky a byli dotázáni na případné nežádoucí účinky. Získané údaje byly použity pro statistickou analýzu. Pokud jde o předchozí léčbu, 75 % pacientů dostávalo pregabalin, 25 % amitriptylin, 12,5 % klonazepam a 12,5 % fentanyl, a to buď v monoterapii, nebo v kombinované léčbě. Při zahájení léčby ESL užívali pacienti v průměru 4,6 léků současně (rozmezí 1-11; medián: 4,5). Během sledovaného období nedošlo k žádným změnám v souběžné léčbě. Neuropatická bolest hodnocená pomocí škály DN4 se po 3 měsících významně snížila (P=,026, Wilcoxonův test). Studie nezjistila žádné významné změny v žádné z charakteristik bolesti měřené touto škálou. Autoři pozorovali významné snížení neuropatické bolesti měřené pomocí VAS (P=,018, Wilcoxonův test). Skóre pacientů se zlepšilo na škále úzkosti (P=,102, Wilcoxonův test) i deprese (P=,276, Wilcoxonův test), i když změny nebyly statisticky významné. Subjektivně 65,5 % pacientů uvedlo, že se cítí „mnohem lépe“ nebo „lépe“, a 87,5 % lékařů uvedlo, že se pacienti cítí „lépe“ nebo „mnohem lépe“. U jednoho pacienta byl ESL vysazen z důvodu nežádoucích účinků (závratě). Po 3 měsících pokračovalo v užívání přípravku ESL 7 pacientů (87,5 %), 2 pacienti v dávce 400 mg/den a 5 pacientů v dávce 800 mg/den. Navzdory malé velikosti vzorku bylo zjištěno, že ESL je účinnou alternativou pro léčbu neuropatické bolesti u pacientů s PDN refrakterní na konvenční léčbu a vykazuje dobrou snášenlivost a adherenci.16,17
Eslicarbazepin acetát u postherpetické neuralgie
Při vyhledávání literatury byl nalezen poster o postherpetické neuralgii (PHN) prezentovaný na kongresu Evropské federace pro bolest EFIC v roce 2013. Poster prezentoval výsledky multicentrické, randomizované, dvojitě zaslepené, placebem kontrolované studie fáze II s paralelními skupinami a zjišťováním dávky. Studie se skládala z dvoutýdenního vymývacího období, během něhož byla přerušena předchozí léčba PHN, následovaného týdenním titračním obdobím, osmitýdenním udržovacím obdobím a dvoutýdenním sledovacím obdobím. Celkem 567 pacientům bylo náhodně přiděleno buď placebo, 400 mg ESL BID, 800 mg ESL QD, 600 mg ESL BID, 1200 mg ESL QD nebo 800 mg ESL BID. Analýza intention-to-treat neprokázala žádné statisticky významné rozdíly mezi skupinami s placebem a ESL z hlediska intenzity bolesti měřené pomocí NPRS (primární analýza účinnosti). Podle analýzy per-protokol se však intenzita bolesti významně více snížila ve skupině, která dostávala 800 mg přípravku ESL BID, než ve skupině s placebem (P=,0277). Výskyt nežádoucích účinků se pohyboval od 31,2 % ve skupině s placebem do 54,4 % ve skupině dostávající 800 mg ESL BID. Nejčastějšími nežádoucími účinky byly závratě, ospalost, bolest hlavy, nevolnost a vertigo.18
Naší literární rešerší jsme také nalezli multicentrickou, randomizovanou, dvojitě zaslepenou, placebem kontrolovanou studii fáze III s paralelními skupinami PHN trvající 15 týdnů. Primární proměnnou účinnosti byla změna intenzity bolesti od začátku studie do jejího ukončení (15 týdnů) a byla měřena pomocí NPRS. Celkem 240 pacientům s PHN bylo náhodně přiděleno buď placebo, 1600 mg ESL QD, 1200 mg ESL QD nebo 800 mg ESL QD. Po 15 týdnech léčby nebyly mezi skupinami užívajícími placebo a ESL pozorovány žádné významné rozdíly v intenzitě bolesti. Výskyt nežádoucích účinků se pohyboval od 10 % ve skupině s placebem do 76,67 % ve skupině léčené 1600 mg ESL QD. Nejčastějšími nežádoucími reakcemi byly nevolnost, závratě a bolest hlavy. Výsledky této studie nebyly publikovány.19
Eslicarbazepin acetát u kraniálních neuralgií
Gaber a spol.20 publikovali případ 62leté ženy s neuralgií trigeminu spojenou s roztroušenou sklerózou adekvátně kontrolovanou CBZ. Léčba však musela být ukončena z důvodu opakované symptomatické hyponatrémie. Několik léků, včetně topiramátu, gabapentinu a amitriptylinu, nevedlo ke zlepšení neuralgie trigeminu. ESL v nízkých dávkách (400 mg denně) dosáhl vynikající kontroly bolesti bez změny plazmatické koncentrace sodíku.
Cuadrado et al.21 publikovali případ 32letého muže s epicrania fugax, který byl refrakterní na četnou léčbu (blokáda okcipitálního nervu triamcinolonem a bupivakainem, gabapentin, lamotrigin, pregabalin, topiramát, zonisamid, valproát sodný, lakosamid, indometacin). CBZ v dávce 1200 mg/den snížil intenzitu bolesti, ale musel být vysazen kvůli ospalosti. ESL dávkovaný v dávce 800 mg/den významně snížil frekvenci a intenzitu bolesti. Dávka byla zvýšena na 1600 mg/den; pacient vykazoval dobrou toleranci a zůstal asymptomatický. Při snížení dávky se příznaky znovu objevily.
Cação et al.22 studovali soubor 15 pacientů s krátkodobou unilaterální neuralgiformní bolestí hlavy s injekcí do spojivek a slzením (SUNCT), z nichž většina reagovala na lamotrigin, jeden na topiramát a jeden na ESL.
Klinický případ prezentovaný Aledo Serrano et al.23 na 66. výročním zasedání SEN popsal případ 38letého muže s diagnózou epicrania fugax refrakterní na lamotrigin, pregabalin, gabapentin, topiramát, zonisamid, indometacin, valproát, lakosamid, levetiracetam, anestetickou blokádu velkého týlního nervu a injekci botulotoxinu do místa bolesti. Pacient částečně reagoval na CBZ, ale vyskytly se u něj závažné nežádoucí účinky. Pacient zůstal asymptomatický při užívání ESL v dávce 1200 mg denně.
Sánchez Larsen a spol.24 prezentovali na 66. výročním zasedání SEN observační retrospektivní studii, která analyzovala skupinu pacientů s neuralgií trigeminu léčených ESL buď v monoterapii, nebo v kombinované terapii. Hlavními proměnnými byly intenzita bolesti před léčbou a po ní (VAS), frekvence záchvatů bolesti před léčbou a po ní a nežádoucí účinky. Studie zahrnovala 10 pacientů (4 v monoterapii); 7 z nich byly ženy a průměrný věk byl 67,9 let (rozmezí 28-92 let). Průměrná doba sledování byla 24,7 měsíce, s výjimkou 2 pacientů, kteří léčbu vynechali z důvodu mírných nežádoucích reakcí (závratě). U žádného pacienta se nevyskytly závažné nežádoucí účinky; u jednoho pacienta se vyskytla hyponatrémie. Intenzita a frekvence bolesti se snížila u 9 z 10 pacientů. U těchto pacientů se intenzita bolesti snížila z 8,7 bodu na 2,6 bodu a frekvence bolesti se snížila z 12,13 na 2,28 záchvatu denně (4 pacienti byli asymptomatičtí, u 3 se vyskytovaly 1-2 záchvaty týdně, u 2 došlo k mírnému zlepšení, ale frekvence záchvatů byla stále vysoká ). V této sérii byla ESL shledána jako účinná a bezpečná pro léčbu neuralgie trigeminu a lepší než CBZ z hlediska bezpečnosti a farmakokinetiky, ačkoli autoři doporučují pečlivé monitorování hladin sodíku.
Ve studii prezentované na 67. výročním zasedání SEN (2015) Abril-Jaramillo et al.25. analyzovali odpověď na léčbu ESL u pacientů s kraniálními neuralgiemi (56 % mělo neuralgii trigeminu), kteří dobře reagovali na CBZ nebo OXC, ale vyskytly se u nich nežádoucí účinky těchto léků. Odpověď na ESL byla hodnocena u 15 pacientů po dobu 6 měsíců; počáteční hodnocení zahrnovalo údaje z klinické anamnézy, fyzikálního vyšetření, doplňkových testů, informace o předchozí léčbě a nežádoucí účinky motivující přerušení léčby. Pacienti byli následně hodnoceni po 3 a 6 měsících za účelem posouzení účinnosti léčby a případných nežádoucích účinků. Odpověď byla příznivá u 13 z 15 pacientů; ESL byl lépe tolerován než CBZ a OXC.
Eslicarbazepin acetát v sérii případů různé etiologie
Na 63. výročním zasedání SEN (2011, Barcelona) prezentoval Tena Mora26 formou posteru výsledky prospektivní, deskriptivní studie účinnosti a bezpečnosti ESL v monoterapii u 6 pacientů s různými typy neuropatické bolesti. Analýzy (kompletní krevní obraz, koagulační test, hladiny sodíku a draslíku, funkce ledvin a jater) byly provedeny po 1 a 3 měsících od zahájení léčby; VAS byl vyplněn při první konzultaci (VAS 1), po 1 měsíci (VAS 2) a po 3 měsících sledování (VAS 3). Do studie byli zařazeni 4 pacienti s primární neuralgií trigeminu (100 % žen; VAS 1: 8-10, VAS 2: 0-3, VAS 3: 0-3), z nichž jeden měl ospalost, která ustoupila po rozdělení udržovací dávky do 2 denních dávek; pacient s bolestí po mozkové příhodě (80letý muž, VAS 1: 9; léčba byla ukončena po 4 dnech kvůli ospalosti; CBZ byl postupně vysazován souběžně); a pacient s přetrvávající idiopatickou bolestí v obličeji (70letá žena; VAS 1: 9, VAS 2: 8, VAS 3: 8). U žádného z pacientů nedošlo v průběhu studie (3 měsíce) ke změnám ve výsledcích krevních analýz. Autor zdůrazňuje analgetické účinky ESL u primární neuralgie trigeminu.
Na 66. výročním zasedání SEN prezentovali García Arguedas a spol.27 výsledky retrospektivní, popisné studie 10 pacientů s neuropatickou bolestí léčených ESL v monoterapii. Analyzovali příčiny bolesti, použitou dávku, účinnost léčby (pomocí výchozího a tříměsíčního skóre VAS) a snášenlivost léčby. Příčinou bolesti byla neuralgie trigeminu u 5 pacientů, PDN u 3 a PHN u 2. Nejčastěji používaná dávka byla 800 mg (maximální dávka 1200 mg u jednoho pacienta). Průměrná hodnota skóre VAS byla 8,2 při vstupní konzultaci a 2,4 při tříměsíční kontrolní konzultaci, s celkovým poklesem intenzity bolesti o více než 50 %. Pokud jde o snášenlivost, nejčastějším nežádoucím účinkem byla závrať; u jednoho pacienta se objevila mírná hyponatrémie, ale léčbu nepřerušil.
Pagola Lorz a spol.28 během 67. výročního zasedání SEN prezentovali své zkušenosti s ESL jako léčbou druhé linie neuropatické bolesti refrakterní na tradiční léky. Tato deskriptivní, retrospektivní studie analyzovala odpověď na ESL u 10 pacientů se špatně kontrolovanou neuropatickou bolestí. Hlavními proměnnými byly příčina bolesti, dávka ESL, zlepšení bolesti (hodnocené jako „mnohem lepší“, „lepší“, „beze změny“ nebo „horší“), souběžná léčba neuropatické bolesti a nežádoucí účinky. Příčinou bolesti byla neuralgie trigeminu u 6 pacientů, glosofaryngeální neuralgie u jednoho, PHN u 2 a thalamická bolest u jednoho. Pacienti dostávali průměrnou dávku 800 mg ESL; 3 pacientům stačilo 400 mg, zatímco 2 potřebovali 1200 mg. Sedm z 10 pacientů uvedlo, že se cítí „mnohem lépe“, 2 se cítili „lépe“ a zbývající jeden uvedl „beze změny“. Pokud jde o souběžnou léčbu, 3 pacienti dostávali gabapentin, jeden pregabalin a další amitriptylin. Nežádoucí účinky (apatie, závratě, rozmazané vidění) byly mírné a přechodné a v žádném případě nevyžadovaly přerušení léčby.
Na 67. výročním zasedání SEN prezentovali Bermejo Velasco a spol.29 výsledky retrospektivní studie klinické anamnézy 10 pacientů s neuropatickou bolestí a užívajících ESL. Autoři hodnotili účinnost ESL pomocí VAS, procento respondérů (> 50% pokles intenzity bolesti), procento pacientů bez bolesti, pokles souběžné léčby, nežádoucí účinky, použitou dávku, titrační schéma a etiologii neuropatické bolesti. Pacienti byli sledováni v průměru 6,1 měsíce. Studie zahrnovala celkem 32 pacientů. Průměrná dávka ESL byla 920 ± 220 mg/den. Intenzita bolesti se snížila v průměru o 4,4±1,6 bodu, přičemž 46 % pacientů bylo označeno za respondéry a 13 % bylo bez bolesti. Přibližně 78 % pacientů pokračovalo v léčbě. Hlavními důvody pro ukončení léčby byly neúčinnost, ospalost a závratě.
Tabulky 1 a 2 shrnují výsledky klinických studií, observačních studií a kazuistik zahrnutých do tohoto přehledu.
Souhrn klinických studií zahrnutých do přehledu.
| Typ studie | Reference | Velikost vzorku | Onemocnění | ESL dávka | Délka trvání | Hlavní výsledky | Bezpečnost |
|---|---|---|---|---|---|---|---|
| Studie fáze II | Kress et al.14 | 557 | PDN | Placebo, ESL 400mg BID, ESL 800mg QD, ESL 600mg BID, ESL 1200mg QD, a ESL 800mg BID | 15 týdnů | Nebyly pozorovány žádné statisticky významné rozdíly mezi jedinci, kteří dostávali placebo, a jedinci, kteří dostávali ESL pro léčbu bolesti (primární analýza účinnosti), podle skóre NPRS.Procento jedinců, u nichž došlo ke snížení intenzity bolesti o ≥ 30 %, bylo vyšší ve skupině dostávající 400 mg ESL BID (62,5 %) než ve skupině dostávající placebo (44,8 %) (P = .0230). | Výskyt nežádoucích účinků se pohyboval od 38,0 % ve skupině užívající placebo do 51,8 % ve skupině léčené 1200 mg ESL QD. Nejčastějšími nežádoucími reakcemi byly zvracení, závratě a nevolnost. |
| Studie fáze III | https://clinicaltrials.gov/ct2/show/study/NCT01129960?term=eslicarbazepine&rank=1915 | 332 | PDN | Placebo, ESL 1600mg QD, ESL 1200mg QD, a ESL 800mg QD | 15 týdnů | Nebyly pozorovány žádné statisticky významné rozdíly mezi jedinci, kteří dostávali placebo, a těmi, kteří dostávali ESL pro léčbu bolesti, podle skóre NPRS. | Výskyt nežádoucích účinků se pohyboval od 12,20 % ve skupině užívající placebo do 63,10 % ve skupině léčené 1600 mg ESL QD. Nejčastějšími nežádoucími reakcemi byly závrať, nauzea a hyponatrémie (ta byla závislá na dávce). |
| Studie fáze II | Kress a kol.18 | 567 | PHN | Placebo, ESL 400 mg BID, ESL 800 mg QD, ESL 600 mg BID, ESL 1200 mg QD, a ESL 800mg BID | 11 týdnů | Analýza záměru léčby neprokázala statisticky významné rozdíly mezi skupinami s placebem a ESL z hlediska intenzity bolesti měřené pomocí NPRS (primární analýza účinnosti).Podle analýzy per-protokol se intenzita bolesti významně více snížila ve skupině, která dostávala 800 mg přípravku ESL BID, než ve skupině s placebem (P = .0277). | Výskyt nežádoucích účinků se pohyboval od 31,2 % ve skupině dostávající placebo do 54,4 % ve skupině dostávající 800 mg ESL BID. Nejčastějšími nežádoucími reakcemi byly závratě, ospalost, bolest hlavy, nevolnost a vertigo. |
| Studie fáze III | https://clinicaltrials.gov/ct2/show/study/NCT01124097?term=eslicarbazepine&rank=18§=X7015619 | 240 | PHN | Placebo, ESL 1600mg QD, ESL 1200mg QD, a ESL 800mg QD | 15 týdnů | Nebyly pozorovány žádné statisticky významné rozdíly mezi jedinci, kteří dostávali placebo, a těmi, kteří dostávali ESL pro léčbu bolesti, podle skóre NPRS. | Výskyt nežádoucích účinků se pohyboval od 10 % ve skupině užívající placebo do 76,67 % ve skupině léčené 1600 mg ESL QD. Nejčastějšími nežádoucími reakcemi byly nevolnost, závratě a bolest hlavy. |
BID: dvakrát denně; ESL: eslikarbazepin acetát; NPRS: numerická stupnice hodnocení bolesti; PDN: bolestivá diabetická neuropatie; PHN: postherpetická neuralgie; QD: jednou denně.
Souhrn pozorovacích studií a klinických studií zahrnutých do přehledu.
| Typ studie | Reference | Velikost vzorku | Nemoc. | Dávka ESL | Délka trvání | Hlavní výsledky | Bezpečnost |
|---|---|---|---|---|---|---|---|
| Prospektivní, deskriptivní, observační studie | García Escrivá et al.16 | 8 | PDN s předchozím selháním léčby | ESL 400 mg/den (2 pacienti) a ESL 800 mg/den (5 pacientů) | 12 týdnů | Zlepšení skóre na stupnici DN4, HADS, VAS, PGI-I a CGI-I. | 1 vysazení z důvodu závratí |
| Klinický případ | Gaber et al.20 | 1 | TN spojená s roztroušenou sklerózou byla dobře zvládnuta pomocí CBZ, ale léčba byla ukončena z důvodu opakované symptomatické hyponatrémie. | 400 mg/den | – | Vynikající léčba bolesti | Dobrá tolerance bez změn plazmatických hladin sodíku |
| Klinický případ | Cuadrado et al.21. | 1 | Refrakterní epicrania fugax se špatnou tolerancí CBZ | 1600mg/den | – | Významné zlepšení frekvence a intenzity bolesti | Dobrá tolerance |
| Série případů | Cação et al.22 | 1 | SUNCT | 800mg/den | – | Zvládnutí bolesti a snížení počtu záchvatů za den | Pacient zemřel z příčin nesouvisejících s ESL o rok později. |
| Klinický případ | Aledo Serrano a kol.23 | 1 | Refrakterní epicrania fugax se špatnou tolerancí CBZ | 1200mg/den | – | Asymptomatický | Dobrá tolerance |
| Retrospektivní, deskriptivní, observační studie | Sánchez Larsen et al.24 | 10 | TN (4 pacienti v monoterapii a 6 v polyterapii) | NA | Mediální doba sledování: 24,7 měsíce | Intenzita bolesti a frekvence záchvatů se snížila u 9 z 10 pacientů. | Dva pacienti ukončili léčbu z důvodu mírných nežádoucích účinků (závratě). Nebyly hlášeny žádné závažné nežádoucí účinky. U jednoho pacienta se projevila hyponatrémie. |
| Prospektivní, popisná, observační studie | Abril-Jaramillo et al.25 | 15 | Kraniální neuralgie (TN u 56 % pacientů), s dobrou odpovědí na CBZ nebo OXC, ale spojené s nežádoucími účinky léků | NA | 6 měsíců | Příznivá odpověď u 13 z 15 pacientů | Tolerance přibližně 90 % |
| Prospektivní, popisná, observační studie | Tena Mora26 | 6 | 4 TN, 1 bolest po mrtvici, 1 přetrvávající idiopatická bolest v obličeji (všechny v monoterapii) | NA | 3 měsíce | Významný analgetický účinek u TN | U jednoho pacienta s TN se projevila ospalost, která ustoupila po rozdělení udržovací dávky do 2 dávek. Pacient s bolestí po mozkové příhodě přerušil léčbu po 4 dnech kvůli ospalosti. U žádného pacienta nedošlo během období studie ke změnám ve výsledcích analýzy. |
| Retrospektivní, popisná, observační studie | García Arguedas a kol.27 | 10 | 5 TN, 3 PDN a 2 PHN (monoterapie) | Mediální dávka: 800 mg/den (maximální dávka 1200 mg/den u jednoho pacienta) | 3 měsíce | Více než 50% pokles intenzity bolesti (VAS) | Závratě, mírná hyponatrémie u jednoho pacienta, bez vysazení |
| Retrospektivní, popisná, observační studie | Pagola Lorz et al.28 | 10 | 6 TN, 1 glosofaryngeální neuralgie, 2 PHN a 1 thalamická bolest (bez odpovědi na tradiční léky) | Mediální dávka: 800 mg/den; 3 pacienti potřebovali pouze 400 mg/den, zatímco 2 potřebovali 1200 mg/den. | NA | Sedm pacientů uvedlo, že se cítí „mnohem lépe“, 2 se cítili „lépe“ a zbývající jeden uvedl „beze změny“. | Mírné, přechodné nežádoucí účinky (apatie, závratě, rozmazané vidění), které nevedly k přerušení léčby |
| Retrospektivní, popisná, observační studie | Bermejo Velasco et al.29. | 32 | Různé etiologie neuropatické bolesti refrakterní na tradiční léky. | Mediální dávka: 920±220mg/den | Mediální doba sledování: 6,1 měsíce | Mediální pokles intenzity bolesti o 4,4±1,6 bodu na VAS; 46 % respondérů (> 50% pokles intenzity bolesti) a 13 % pacientů bez bolesti | 78 % pacientů pokračovalo v léčbě. Hlavními důvody pro přerušení léčby byly neúčinnost, ospalost a závratě. |
CBZ: karbamazepin; CGI-I: škála klinického globálního dojmu zlepšení; ESL: eslicarbazepin acetát; HADS: Hospital Anxiety and Depression Scale; NA: není k dispozici; OXC: oxkarbazepin; PDN: bolestivá diabetická neuropatie; PGI-I: Patient Global Impression of Improvement scale; PHN: postherpetická neuralgie; SUNCT: krátkodobá jednostranná neuralgiformní bolest hlavy s injekcí spojivky a slzením; TN: neuralgie trigeminu; VAS: vizuální analogová škála.
Diskuse
Léky ze skupiny dibenzazepinů mohou způsobit hyponatrémii (hladina sodíku
135 mmol/l); jedná se o častý nežádoucí účinek CBZ a OXC. Incidence hyponatrémie sekundárně při léčbě CBZ se pohybuje mezi 4,8 % a 40 %.30,31 Přibývá důkazů o škodlivých účincích hyponatrémie, a to i v mírných případech, zejména u starších pacientů, mezi nimiž je neuropatická bolest poměrně častá.32,33 Léky navozená hyponatrémie by měla být považována za důvod ke změně léčby.
Lékaři obvykle čelí dilematu, pokud je CBZ jediným lékem schopným zvládnout specifický klinický problém, jako je neuralgie trigeminu. ESL může představovat alternativu u pacientů, u nichž dochází k nežádoucím reakcím na CBZ. Hyponatrémie byla v klinických studiích a observačních studiích ESL u pacientů s epilepsií hlášena jen zřídka34-36; změna CBZ nebo OXC na ESL u pacientů, u nichž se objevila hyponatrémie, se proto zdá být účinnou a dobře tolerovanou možností. Hladiny sodíku by však měly být stále monitorovány, protože u některých pacientů se po změně léku nadále projevuje hyponatrémie.37
Tyto rozdíly v profilech antiepileptik ze skupiny dibenzazepinů mohou mít za následek různou úroveň účinnosti, snášenlivosti a adherence,38 což může vést lékaře ke zvážení přechodu z jednoho léku na jiný ze stejné skupiny, aby přizpůsobili léčbu charakteristikám každého pacienta. Projekt EPICON, v němž panel odborníků na epilepsii přijal metodu Delphi, hodnotil konkrétní situace a metodiku přechodu z CBZ nebo OXC na ESL. Cílem studie bylo vydat konsenzuální doporučení pro přechod z CBZ nebo OXC na ESL u určitých pacientů. Hlavní doporučení jsou následující: 1) Přechod z CBZ na ESL by měl být prováděn postupně v průběhu 1 až 3 týdnů, přičemž by měl být použit poměr CBZ:ESL 1:1,3. 2) Přechod z CBZ na ESL se doporučuje u pacientů, kteří často zapomínají užívat léky, u pacientů pracujících na střídavé směny, u polymedikovaných pacientů, u pacientů s kognitivními problémy, u pacientů s těžkou osteopenií/osteoporózou, u pacientů s dyslipidemií nebo jaterním onemocněním jiným než akutní jaterní selhání a u mužů s erektilní dysfunkcí způsobenou CBZ. 3) OXC může být přes noc převeden na ESL v poměru dávek 1:1; to se doporučuje u pacientů, kteří často zapomínají užívat léky, u pacientů pracujících na střídavé směny, u polymedikovaných pacientů nebo u pacientů s kognitivními problémy. 4) Změna léku se nedoporučuje u pacientů, u kterých se projevuje vyrážka sekundárně po léčbě CBZ nebo OXC.39 Ačkoli se tato doporučení týkají pacientů s epilepsií, mohou být užitečná i v jiných klinických situacích (různé typy neuropatické bolesti, neuralgie trigeminu a jiné typy bolesti hlavy) spojených se špatnou adherencí nebo snášenlivostí CBZ nebo OXC.
Závěry
Vzhledem k mechanismu účinku ESL (selektivní interakce s neaktivním stavem VGSC prostřednictvím pomalé inaktivace, na rozdíl od rychlé inaktivace CBZ a OXC, a inhibice hCaV3.2 proudů s větší afinitou než CBZ) by se zpočátku zdála být dobrou volbou pro léčbu neuropatické bolesti, bolesti hlavy a kraniální neuralgie.
Důkazů je však příliš málo na to, aby bylo možné ESL v těchto indikacích doporučit. Většina dostupných důkazů pochází z otevřených observačních studií s malými vzorky a bez kontrolní skupiny. Některé ze studií zahrnutých do tohoto přehledu se navíc zabývají různými klinickými jednotkami26-29 s odlišnými patofyziologickými mechanismy. Heterogenita údajů nám proto brání stanovit jakýkoli obecný závěr o účinnosti ESL. Je zajímavé, že klinické studie týkající se ESL jako léčby neuropatické bolesti (PDN a PHN) nezjistily žádné statisticky významné snížení intenzity bolesti.
Málo publikovaných studií na toto téma může naznačovat publikační zkreslení. Klinické studie fáze III zahrnuté do našeho přehledu totiž nebyly publikovány.
Závěrem lze říci, že ESL může představovat platnou alternativu pro léčbu neuropatické bolesti, bolesti hlavy a kraniálních neuralgií u pacientů, kteří vykazují špatnou odpověď nebo nesnášenlivost tradičních léků, zejména v případě neuralgie trigeminu; k potvrzení této hypotézy jsou nutné další randomizované studie s většími vzorky. Užitečnost ESL u neuralgie trigeminu může souviset s vynikající odpovědí tohoto onemocnění na CBZ a s biochemickou podobností obou léků.
Konflikty zájmů
Studie je v souladu s etickými normami a autorskými kritérii časopisu. Autoři nemají žádný střet zájmů, který by museli deklarovat.
.
Leave a Reply